آموزش مزوتراپی
در مورد مزوتراپی بیشتر بدانیم.

مزوتراپی که معمولاً به عنوان "جوانسازی زیستی" یا "بیورویتالیزاسیون" شناخته می شود، تکنیکی است که برای جوانسازی پوست با استفاده از تزریق پوستی محلول مولتی ویتامین و عصاره های طبیعی گیاهی استفاده می شود که تصور می شود علائم پیری پوست را بهبود می بخشد. مزوتراپی یک روش غیرجراحی و دائمی برای حذف چربی، کانتورینگ بدن است و برای ریزش مو و پیری پوست نیز استفاده می شود. اولین بار در سال 1952 در فرانسه برای درمان اختلالات عروقی و لنفاوی ساخته شد. با این حال، مشخص شد که بسته به مواد مختلف تزریق شده، مزوتراپی ممکن است در درمان درد مزمن، ریزش مو (آلوپسی)، اختلالات استخوان و مفاصل و پسوریازیس نیز مفید باشد. اخیراً، با کشف اینکه چربی بدن را می توان با تزریق برخی مواد کاهش داد، مزوتراپی به طور گسترده ای برای کمک به کاهش وزن، کاهش سلولیت، مجسمه سازی بدن، رفع چین و چروک و جوان سازی صورت استفاده می شود. اگرچه این روش به طور گسترده در سراسر اروپا و آمریکای جنوبی استفاده می شود، مزوتراپی یک گزینه درمانی نسبتا جدید در ایالات متحده و نیوزیلند است. لازم به ذکر است که FDA هیچ دارویی را برای استفاده در مزوتراپی یا کانتورینگ بدن تایید نکرده است و انجمن جراحان پلاستیک آمریکا استفاده از مزوتراپی را تایید نمی کند.
این تکنیک شامل تزریق مواد خاصی از طریق یک سوزن بسیار ظریف در زیر لایه پوستی به بافت چربی زیر جلدی در ناحیه انتخاب شده است. ترکیب مواد تزریق شده بستگی به معجون تهیه شده توسط پزشک یا "مزوتراپیست" دارد. ممکن است حاوی مقادیر کمی از عصاره های گیاهی، ویتامین ها، آنزیم ها، مواد مغذی، هورمون ها و داروهایی مانند گشادکننده عروق، عوامل ضد التهابی غیر استروئیدی، آگونیست های گیرنده بتا و آنتی بیوتیک ها باشد. دو مورد از رایجترین موادی که برای درمان سلولیت و کاهش چربی بدن استفاده میشوند، لسیتین و ایزوپروترنول هستند. لسیتین ترکیبی است که در صفرا انسان یافت میشود و برای هضم چربیهای غذایی مورد نیاز است، در حالی که ایزوپروترنول یک عامل لیپولیتیک است که یک واکنش شیمیایی در بدن برای تجزیه سلولهای چربی ایجاد میکند.
این تزریق ها بر روی صورت، پوست سر، گردن، قفسه سینه، دکلته، دست ها، علائم کشش و مناطق تجمع چربی موضعی استفاده می شود. مزوتراپی معمولاً به یک سری از جلسات درمانی بین 3 تا 15 نیاز دارد که در فواصل دو هفته ای انجام می شود. اینکه مزوتراپی دقیقاً چگونه چربی را کاهش می دهد نامشخص است و تحقیقات بیشتری با استفاده از آزمایشات بالینی کنترل شده برای تأیید مکانیسم عمل، کارایی و ایمنی این تکنیک مورد نیاز است. ادعای مزایای تزریق پوستی هیالورونیک اسید، آنتی اکسیدان ها، دی متیل آمینو اتانول، پپتید پروکلاژن، سیلیکون، مواد معدنی، کوآنزیم ها، اسیدهای آمینه و مولتی ویتامین ها شامل بهبود خاصیت ارتجاعی، سنتز کلاژن، درخشندگی، گردش خون، هموستاز، لایه برداری میکرو پوست، آبرسانی و نرمی پوست وجود دارد.
عوارض مزوتراپی
از آنجایی که مزوتراپی مستقیماً در ناحیه مورد نظر انجام می شود، اعتقاد بر این است که عوارض جانبی محدود یا کاهش می یابد. عوارض جانبی گزارش شده مزوتراپی عبارتند از:
- واکنش آلرژیک فوری یا تاخیری به داروها/محلول های تزریقی
- لسیتین باعث التهاب و تورم می شود
- عفونت های پوستی
- رنگدانه در محل تزریق
- کبودی در محل تزریق
- زخم، اسکار و تغییر شکل در محل تزریق
- پانیکولیت
در حال حاضر، مشخص نیست که پس از خروج سلولهای چربی از ناحیه مورد نظر چه اتفاقی برای سلولهای چربی میافتد و مواد مختلف تزریق شده ممکن است چه تأثیری بر اندامها و بافتهای بدن داشته باشند. تحقیقات بیشتری در مورد ایمنی این تکنیک مورد نیاز است. مزوتراپی یک درمان امیدوارکننده برای از بین بردن چربی های ناخواسته و کانتورینگ بدن است. با این حال، ایمنی و اثربخشی آن هنوز اثبات نشده است. بسیاری از مطالعاتی که انجام شده است مزوتراپی را برای درد - نه برای درمان زیبایی - بررسی کرده اند. مزوتراپی به عنوان یک روش توسط سازمان غذا و داروی ایالات متحده (FDA) تایید نشده است، اما بسیاری از مواد مورد استفاده در درمان دارای تاییدیه FDA برای درمان سایر شرایط هستند. تا زمانی که ترکیبات دارای تاییدیه FDA باشند، می توان از آنها برای مزوتراپی استفاده کرد. این یک استفاده بدون برچسب از مواد تشکیل دهنده تایید شده در نظر گرفته می شود. پزشکان از هیچ فرمول استانداردی برای مزوتراپی استفاده نمی کنند. این بدان معناست که ممکن است یک پزشک درمان کاملاً متفاوتی نسبت به پزشک دیگر داشته باشد. اگر می خواهید مزوتراپی را امتحان کنید، به یک پزشک دارای مجوز که تجربه زیادی در این روش دارد مراجعه کنید. این به کاهش عوارض جانبی کمک می کند.
مزوتراپی علاوه بر درمان چین و چروک و از بین بردن چربی های ناخواسته، برای درمان ریزش موی ناشی از آلوپسی نیز استفاده می شود. این درمان عصاره های طبیعی گیاهی، ویتامین ها یا داروهایی مانند فیناستراید و ماینوکسیدیل را به سر تزریق می کند. افرادی که مزوتراپی برای ریزش مو انجام می دهند ادعا می کنند:
- عدم تعادل هورمونی در داخل و اطراف فولیکول مو را اصلاح می کند.
- مواد مغذی را به مو می رساند.
- گردش خون را بهبود می بخشد.
آموزش مزوتراپی یک دوره مجازی کاملا کاربردی شامل چندین ساعت فیلم آموزشی می باشد که به صورت آنلاین در اختیار علاقمندان قرار می گیرد. این دوره در سطح پزشکان عمومی و متخصص تهیه شده است. استفاده از این مهارت برای غیر پزشکان مسئولیت آفرین می باشد. لذا به علاقمندان غیر پزشک مثل پیراپزشکان که قدرت درک مطالب را دارند توصیه می شود، در صورت فراگیری این مهارت در مطب یا کلینیک زیر نظر پزشک زیبایی و به عنوان دستیار از آن استفاده کنند. مزوتراپی یکی از شیوه های جدید است که روز به روز در زیبایی و تناسب اندام جایگاه بالاتری را طی می کند.
در این روش مقدار دوز بسیار کم دارو به دفعات زیاد در لایه درم پوست تزریق می شود. هدف از تزریق جوانسازی پوست، درمان لک و درمان ریزش مو می باشد. اخیرا در درمان سلولیت یا چاقی موضعی نیز به عنوان یک روش مکمل مورد استفاده قرار می گیرد. تکنیک تزریق مزوتراپی بسیار آسان است اما اساسی ترین مسئله در مزوتراپی شناخت داروها و کوکتل های مزوتراپی و اندیکاسیون های انجام آن است. برای روش تهیه باید نکات بسیار ظریفی رعایت شود که بسیار از همکاران محترم از آن بی اطلاع هستند در نتیجه علیرغم صرف زمان زیادی که برای انجام این پروسه انجام می شود و بیمار درد و هزینه زیادی را متحمل می شود، نتیجه مناسب و قانع کننده ای دریافت نمی کند.
بعد از مزوتراپی از چه چیزهایی باید اجتناب کرد؟
دستورالعمل های بعد از درمان
- از حرکت یا ماساژ قابل توجه ناحیه تحت درمان خودداری کنید.
- به مدت 24 ساعت از ورزش های شدید خودداری کنید.
- به مدت 72 ساعت از آفتاب یا گرمای شدید خودداری کنید.
- برای جلوگیری از تورم بیش از حد از مصرف بیش از حد الکل یا نمک خودداری کنید.
- اگر تورم دارید، می توانید هر ساعت به مدت 15 دقیقه از کمپرس خنک استفاده کنید.
جهت کسب اطلاعات بیشتر و مشاوره خرید با ما در ارتباط باشید.
نشانی ما
تهران میدان آرژانتین
آدرس ایمیل
info@doctorbidaki.ir
راه های تماس
منبع: https://doctorbidaki.ir/
فیستول
درمان فیستول در فصل گرما
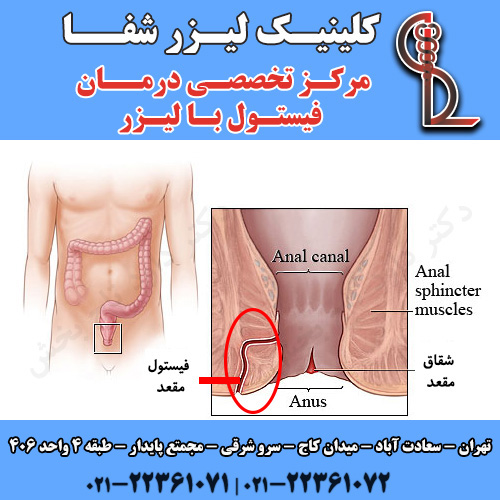
فیستول یک اتصال غیر طبیعی بین دو قسمت بدن مانند یک اندام یا رگ خونی و یک ساختار دیگر است. فیستول معمولاً نتیجه یک جراحت یا جراحی است. عفونت یا التهاب نیز می تواند باعث تشکیل فیستول شود. فیستول یک اتصال غیر طبیعی از طریق یک سوراخ تونل مانند بین دو اندام یا عروق است. فیستول می تواند در قسمت های مختلف بدن ایجاد شود. در زنان، فیستول هایی که دستگاه تناسلی و مجاری ادراری را درگیر می کند، شایع ترین هستند و به دلیل زایمان طولانی یا انسدادی، آسیب در حین جراحی لگن، عفونت، التهاب یا پرتودرمانی در لگن یا ناحیه تناسلی رخ می دهد.
شایع ترین فیستول مقعدی در زنان فیستول هایی است که بین مثانه و واژن (معروف به فیستول وزیکوواژینال) و فیستول بین رکتوم و واژن (معروف به فیستول رکتوواژینال) رخ می دهد. فیستول وزیکوواژینال معمولاً با بی اختیاری ادرار یا نشت ادرار به داخل واژن همراه است که می تواند بسیار شدید باشد. فیستول رکتوواژینال می تواند منجر به بی اختیاری مدفوع یا نشت مدفوع به داخل واژن شود. فیستول مقعدی می تواند سایر اندام های تناسلی را نیز درگیر کند:
- دهانه رحم (یا باز شدن غیر طبیعی در دهانه رحم یا در گردن)
- انترواژینال (بین روده و واژن)
- متروپریتونال (بین رحم و حفره صفاقی)
- رکتوم رحم (بین رحم و روده)
- Vesico-uterine (بین رحم و مثانه)
- فیستول حالب واژینال (بین حالب و واژن)
- فیستول مقعد (یک تونل کوچک با یک دهانه داخلی در کانال مقعد و یک سوراخ خارجی در پوست نزدیک مقعد)
علل فیستول چیست؟
شایع ترین علت ارتباط بین واژن و مثانه در ایالات متحده، آسیب به مثانه در طی جراحی لگن، به ویژه هیسترکتومی است. در حالی که این علامت ممکن است بلافاصله پس از جراحی رخ دهد، اما به مدت 1 تا 2 هفته به تعویق میافتد. فیستول رکتوواژینال می تواند پس از زایمان همراه با پارگی بزرگ واژن ایجاد شود. در کشورهای در حال توسعه، فیستول اغلب با زایمان طولانی همراه است. سازمان بهداشت جهانی فیستول را "دراماتیک ترین عواقب پس از زایمان طولانی یا نادیده گرفته شده" نامیده است و تخمین می زند که بیش از 2 میلیون زن در سراسر جهان با فیستول زندگی می کنند. در کشورهای در حال توسعه، این مشکل در طول زایمان طولانی (تا سه تا سه تایی طول می کشد) ایجاد می شود. پنج روز)، در حالی که نوزاد متولد نشده کانال زایمان مادر را به شدت فشار می دهد و جریان خون را به بافت های بین واژن و رکتوم و/یا مثانه قطع می کند. این باعث می شود بافت ها متلاشی شده و پوسیده شوند و اجازه ایجاد یک سوراخ را می دهد. فیستول ادراری تناسلی و کولورکتال نیز می تواند در اثر سقط جنین ایجاد شود. شکستگی لگن؛ سرطان یا پرتودرمانی با هدف در ناحیه لگن؛ آبسه غدد نزدیک راست روده؛ بیماری التهابی روده مانند بیماری کرون و کولیت اولسراتیو؛ و اپیزیوتومی های عفونی بعد از زایمان. سوء استفاده جنسی و تجاوز جنسی نیز می تواند یک عامل باشد.
علائم فیستول چیست؟
فیستول وزیکوواژینال، یا نشت بین مثانه و واژن، میتواند بدون درد باشد، اما مشکلات بیاختیاری ناراحتکنندهای ایجاد میکند که نمیتوان آنها را کنترل کرد زیرا ادرار بهمحض ورود به مثانه به طور مداوم به داخل واژن میریزد. ناحیه تناسلی نیز ممکن است زخم یا عفونی شود و ممکن است در حین مقاربت درد ایجاد شود. زنان مبتلا به فیستول رکتوواژینال یا نشت بین رکتوم و واژن ممکن است شامل خروج گازهای بدبو، مدفوع یا چرک از واژن و همچنین درد در حین مقاربت باشد. سایر علائم مشترک فیستول واژینال و فیستول رکتوواژینال عبارتند از:
- عفونت های مکرر
- اسهال
- درد شکم
- تب
- کاهش وزن
- حالت تهوع
- استفراغ
گزینه های درمان فیستول در فصل گرما و تابستان چیست؟
مراقبت های پزشکی مناسب در هوای گرم باعث می شود فیستول ها هم قابل درمان و هم قابل پیشگیری باشند. پزشک شما می خواهد در مورد علائم و آنچه ممکن است باعث آنها شده باشد صحبت کند. به عنوان بخشی از یک معاینه فیزیکی، پزشک ممکن است عفونت دستگاه ادراری را بررسی کند، آزمایش خون انجام دهد و از یک رنگ برای تشخیص همه مناطق نشت استفاده کند. همچنین ممکن است از اشعه ایکس یا اسکوپ برای مشاهده واضح و بررسی تمام آسیب های احتمالی بافت استفاده شود. فیستول ها معمولاً به خودی خود بهبود نمی یابند. برخی از فیستول های کوچک وزیکوواژینال که زود تشخیص داده می شوند ممکن است با قرار دادن کاتتر در مثانه برای مدتی معالجه شوند. با این حال، درمان بیشتر فیستول ها ترمیم جراحی است. اغلب فیستول وزیکوواژینال را می توان با روش واژینال کم تهاجمی ترمیم کرد. در برخی موارد، روش لاپاراسکوپی کم تهاجمی یا رباتیک یا جراحی باز ممکن است ترجیح داده شود. در طول جراحی، پزشک ناحیه آسیب دیده را از نظر سلولیت، ادم یا عفونت بررسی می کند، در حالی که هر گونه بافت اسکار را از بین می برد و از خون رسانی مناسب اطمینان حاصل می کند. پس از جراحی ممکن است آنتی بیوتیک یا سایر داروها تجویز شود. اگر فیستول برای شما تشخیص داده شده است یا علائم مرتبط با فیستول را تجربه می کنید، با ما تماس بگیرید تا با یکی از متخصصین زنان و زایمان ما وقت ملاقات بگیرید تا درباره گزینه های درمانی خود بیشتر بدانید.
تشخیص پیشرفته فیستول
دانستن مسیر کامل فیستول مقعدی برای درمان موثر مهم است. دهانه کانال در پوست (خارجی) عموماً به صورت یک ناحیه قرمز و ملتهب ظاهر می شود که ممکن است چرک و خون ترشح کند. این دهانه خارجی معمولاً به راحتی تشخیص داده می شود. پیدا کردن دهانه فیستول در مقعد (دهانه داخلی) پیچیده تر است. متخصصان مایو از آخرین فناوری استفاده می کنند، از جمله موارد زیر:
- MRI برای نقشه برداری از مجرای فیستول و ارائه تصاویر دقیق از عضله اسفنکتر و سایر ساختارهای کف لگن استفاده می شود.
- سونوگرافی آندوسکوپی از امواج صوتی با فرکانس بالا برای شناسایی فیستول، عضلات اسفنکتر و بافت های اطراف استفاده می کند.
- فیستولوگرافی عکسبرداری با اشعه ایکس از فیستول پس از تزریق محلول حاجب است.
شقاق مقعد
شقاق مقعد چیست؟
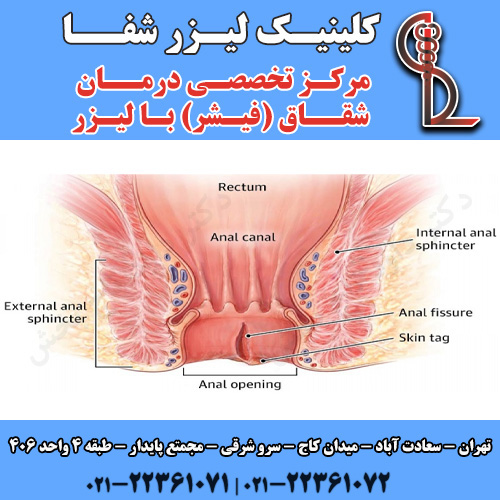
شقاق مقعدی یک بریدگی یا پارگی کوچک در پوشش مقعد است. ترک در پوست باعث درد شدید و مقداری خونریزی قرمز روشن در حین و بعد از اجابت مزاج می شود. گاهی اوقات، شقاق می تواند به اندازه ای عمیق باشد که بافت عضلانی زیر آن نمایان شود. برخی درمانها میتوانند باعث بهبودی شوند و به تسکین ناراحتی کمک کنند، از جمله نرمکنندههای مدفوع و مسکنهای موضعی درد. در بیشتر موارد، پارگی به خودی خود بهبود می یابد. در مواردی که شقاق بیش از 6 هفته باقی بماند، مزمن تلقی می شود. پارگی مقعد (شقاق) شایع است و احتمالاً هر سال از هر 350 نفر 1 نفر را مبتلا می کند. آنها در افراد بین 15 تا 40 سال شایع تر هستند، اما می توانند در هر سنی از جمله در کودکان بسیار کم سن بروز کنند. زنان باردار یا اخیراً بچه دار شده اند، در معرض خطر بیشتری برای شقاق مقعد هستند، در حالی که این موارد در افراد مسن بسیار کمتر است. اگر شقاق مقعد با این درمان ها بهبود نیافت، ممکن است به جراحی نیاز داشته باشید. یا ممکن است لازم باشد پزشک شما به دنبال سایر اختلالات زمینه ای باشد که می تواند باعث ایجاد شقاق مقعدی شود.
درمان شقاق مقعد
اکثر شقاق مقعدی نیازی به درمان گسترده ندارند. با این حال، برخی از داروهای خانگی میتوانند به بهبود و تسکین علائم ناراحتکننده کمک کنند. شما می توانید شقاق مقعد را در خانه درمان کنید:
- استفاده از نرم کننده های مدفوع بدون نسخه
- نوشیدن مایعات بیشتر برای هیدراته ماندن و بهبود هضم
- مصرف مکمل های فیبر و خوردن غذاهای فیبری بیشتر
- حمام نشستن برای شل کردن عضلات مقعد، تسکین سوزش و افزایش جریان خون در ناحیه مقعدی
- استفاده از پماد نیتروگلیسیرین برای تقویت جریان خون در ناحیه یا کرم هیدروکورتیزون مانند کورتیزون 10
- استفاده از مسکنهای موضعی درد، مانند لیدوکائین، روی مقعد برای کاهش ناراحتی
اگر علائم شما پس از استفاده از داروهای خانگی ادامه پیدا کرد، باید با پزشک خود مشورت کنید، که ممکن است درمان های بیشتری را توصیه کند. پماد مسدود کننده کانال کلسیم می تواند عضلات اسفنکتر را شل کند و به شقاق مقعدی اجازه دهد تا بهبود یابد. درمان احتمالی دیگر تزریق بوتاکس در اسفنکتر مقعد است. این تزریق ها با فلج موقت عضله از اسپاسم در مقعد جلوگیری می کند. این باعث می شود که شقاق مقعدی بهبود یابد و در عین حال از ایجاد شقاق جدید جلوگیری می کند.
علائم شقاق مقعدی
شقاق مقعدی ممکن است باعث یک یا چند مورد از علائم زیر شود:
- یک پارگی قابل مشاهده در پوست اطراف مقعد شما
- یک برچسب پوستی یا توده کوچک پوست در کنار پارگی
- درد شدید در ناحیه مقعد هنگام اجابت مزاج
- رگه های خون روی مدفوع یا روی دستمال توالت پس از پاک کردن
- سوزش یا خارش در ناحیه مقعد
علل ایجاد شقاق مقعدی
شقاق مقعدی اغلب هنگام دفع مدفوع بزرگ یا سفت رخ می دهد. یبوست مزمن یا اسهال مکرر نیز می تواند پوست اطراف مقعد شما را پاره کند. با این حال، همه شقاق مقعدی نشانه رژیم غذایی کم فیبر و یبوست نیست. شقاق هایی که بهبودی ضعیفی دارند یا در موقعیتی غیر از قسمت خلفی و خط وسط مقعد شما قرار دارند ممکن است نشان دهنده یک بیماری زمینه ای باشد.
علل دیگر عبارتند از:
- زور زدن در هنگام زایمان یا حرکات روده
- داشتن بیماری التهابی روده (IBD)، مانند بیماری کرون
- کاهش جریان خون در ناحیه آنورکتال
- داشتن عضلات اسفنکتر مقعد بیش از حد سفت یا اسپاستیک
- درگیر شدن در رابطه جنسی مقعدی
- قرار دادن اجسام در مقعد
در موارد نادر، شقاق مقعدی ممکن است به دلایل زیر ایجاد شود:
- سرطان مقعد
- اچآیوی
- بیماری سل
- سیفلیس
- تبخال
- نحوه درمان شقاق مقعدی
اکثر شقاق های مقعدی بدون مداخله جراحی بهبود می یابند. شقاق مقعدی زخم های باز هستند، بنابراین تمیز و خشک نگه داشتن ناحیه به فرآیندهای بهبود طبیعی بدن کمک می کند. خوردن یک رژیم غذایی با فیبر بالا، نوشیدن مایعات زیاد، حمام نشستن و استفاده از پمادهای ضد التهابی می تواند به بهبود شقاق فعلی و جلوگیری از شقاق جدید کمک کند. همیشه نمی توانید از شقاق مقعدی جلوگیری کنید، اما می توانید با انجام اقدامات پیشگیرانه زیر خطر ابتلا به آن را کاهش دهید:
- خشک نگه داشتن ناحیه مقعد
- ناحیه مقعد را به آرامی با صابون ملایم و آب گرم تمیز کنید.
- نوشیدن مایعات زیاد، خوردن غذاهای فیبردار و ورزش منظم برای جلوگیری از یبوست
- درمان فوری اسهال
- در صورت ابتلا به این بیماری، پوشک نوزادان را به طور مکرر تعویض کنید.
- تشخیص شقاق مقعدی
- پزشک عمومی از شما در مورد علائم و نوع دردی که تجربه کرده اید می پرسد. آنها همچنین ممکن است در مورد عادات دستشویی شما بپرسند.
معاینه شقاق مقعد
معاینه دیجیتال رکتال، که در آن پزشک عمومی یک انگشت روغن کاری شده و دستکش دار را به پایین بدن شما وارد می کند تا ناهنجاری ها را احساس کند، معمولاً برای تشخیص شقاق مقعدی استفاده نمی شود زیرا احتمالاً دردناک است.
- پزشک عمومی ممکن است شما را برای ارزیابی تخصصی ارجاع دهد اگر فکر کند چیزی جدی ممکن است باعث شقاق شما شده باشد.
- این ممکن است شامل معاینه کامل تری از قسمت پایین بدن شما باشد که با استفاده از بیهوشی برای به حداقل رساندن درد انجام می شود.
- گاهی اوقات ممکن است فشار اسفنکتر مقعدی برای شقاق هایی که به درمان های ساده پاسخ نداده اند اندازه گیری شود.
- اسفنکتر مقعد حلقه ای از عضلات است که مقعد را باز و بسته می کند.
تشخیص شقاق مقعدی
پزشک عمومی از شما در مورد علائم و نوع دردی که تجربه کرده اید می پرسد. آنها همچنین ممکن است در مورد عادات دستشویی شما بپرسند.
معاینه دیجیتال رکتال، که در آن پزشک عمومی یک انگشت روغن کاری شده و دستکش دار را به پایین بدن شما وارد می کند تا ناهنجاری ها را احساس کند، معمولاً برای تشخیص شقاق مقعدی استفاده نمی شود زیرا احتمالاً دردناک است. پزشک عمومی ممکن است شما را برای ارزیابی تخصصی ارجاع دهد اگر فکر کند چیزی جدی ممکن است باعث شقاق شما شده باشد. این ممکن است شامل معاینه کامل تری از قسمت پایین بدن شما باشد که با استفاده از بیهوشی برای به حداقل رساندن درد انجام می شود. گاهی اوقات ممکن است فشار اسفنکتر مقعدی برای شقاق هایی که به درمان های ساده پاسخ نداده اند اندازه گیری شود. اسفنکتر مقعد حلقه ای از عضلات است که مقعد را باز و بسته می کند.
خودیاری و خود درمانی
تعدادی از اقدامات خودیاری وجود دارد که پزشک عمومی ممکن است برای تسکین یبوست و کاهش درد ناشی از شقاق مقعدی توصیه کند. از بین بردن یبوست می تواند به شقاق مقعدی کمک کند تا بهبود یابد و احتمال ایجاد شقاق بیشتر در آینده را کاهش دهد. اقدامات خودیاری عبارتند از:
- افزایش مصرف روزانه فیبر با گنجاندن مقدار زیادی از مواد غذایی با فیبر بالا در رژیم غذایی خود مانند میوه ها، سبزیجات و غلات کامل
- جلوگیری از کم آبی با نوشیدن آب فراوان
- تلاش برای ورزش بیشتر - برای مثال، با پیاده روی یا دویدن روزانه
- کار کردن در مکان و زمانی از روز که بتوانید به راحتی وقت خود را در توالت بگذرانید.
- زمانی که احساس میکنید به توالت رفتن معطل نکنید.
- اگر از دستمال مرطوب استفاده می کنید، از محصولاتی که حاوی معطر یا الکل هستند اجتناب کنید، زیرا این امر می تواند منجر به ناراحتی یا خارش شود - اگر از دستمال توالت استفاده می کنید، از مارک نرم استفاده کنید و از پاک کردن خیلی سخت خودداری کنید.
- چند بار در روز، مخصوصاً بعد از مدفوع، کف خود را در یک حمام آب گرم خیس کنید تا ماهیچه های مقعد شل شوند.
عمل جراحی فیشر
در صورتی که سایر درمان ها مؤثر نبوده اند، ممکن است جراحی توصیه شود. به طور کلی به عنوان موثرترین درمان برای شقاق مقعدی در نظر گرفته می شود، به طوری که بیش از 9 نفر از هر 10 نفر نتایج طولانی مدت خوبی را تجربه می کنند. با این حال، خطر کمی از عوارض را به همراه دارد. تعدادی از تکنیک های جراحی مختلف وجود دارد که می توان از آنها برای درمان شقاق مقعدی استفاده کرد. این یک عمل جراحی کوتاه و نسبتاً ساده است که معمولاً تحت بیهوشی عمومی بر اساس یک بیمار روزانه انجام می شود. این بدان معناست که شما در حین انجام عمل خواب خواهید بود، اما معمولاً مجبور نیستید شب را در بیمارستان بگذرانید. اسفنکتروتومی جانبی یکی از موثرترین روشهای درمانی برای شقاق مقعدی است که سابقه موفقیت خوبی دارد. اکثر افراد در عرض 2 تا 4 هفته به طور کامل بهبود می یابند. تعدادی از داروهای مختلف وجود دارد که پزشک ممکن است برای کمک به کاهش علائم و بهبود شقاق مقعدی توصیه کند.
منبع: https://www.drtajbakhsh.ir/
مینی چیلر
مینی چیلر
مینی چیلرهای ساران یک مفهوم ابتکاری جدید در کاربردهای مسکونی و صنعتی است. مینی چیلرهای ساران در ظرفیت های سرمایشی اسمی 3، 5، 7.5 و 10 تن تبرید با در دسترس بودن بسیاری از لوازم جانبی از جمله پمپ سیرکولاتور، دستگاه های کنترلی و ایمنی پیشرفته موجود می باشد.
شرکت تهویه نوین ایرانیان با استفاده از دانش امروزی و تجربیات گذشته خود توانسته تا در عرضه و فروش سیستم های تهویه (سیستم های سرمایشی و گرمایشی) با لطف ایزد منان بسیار موفق باشد.

خواص چیلرها
- مناسب برای فضاهای خنک کننده متر مربع، با دمای بیرونی 45 درجه سانتیگراد
- راندمان بالا - استفاده از اواپراتورهای تقویت شده باعث افزایش راندمان چیلر تا 10 درصد شده است در مقایسه با ضریب عملکرد تراکم در دمای 45 درجه سانتیگراد حدود 3 است که نشان دهنده راندمان بالای چیلر است.
- مصرف انرژی کمتر - استفاده از کمپرسور اسکرول در حالی که مصرف برق را کاهش می دهد، قدرت جریان راه اندازی کمتری دارد.
- دستگاه کنترل از راه دور برای روشن و خاموش کردن
- عملکرد بی صدا - استفاده از کمپرسور نوع اسکرول باعث عملکرد بسیار آرام و صدای کم نسبت به فشرده سازی شده است.
- کاهش ابعاد - با استفاده از پیشرفته ترین قطعات معروف ترین سازندگان دنیا باعث کاهش چشمگیر اندازه سیستم و قابلیت حمل آسان و نصب اصولی در مجتمع هایی با متراژ کم مسکونی، تجاری و اداری شده است.
- فرمان آسان - چیلرهای تراکمی با پیچیدگی امکان راه اندازی و هدایت آن را برای هرکسی با کمی اطلاعات فنی ندارند و دسترسی آسان به تمامی تجهیزات و قطعات در دسترس است.
- کاهش خوردگی - از صفحه اواپراتور ساخته شده از SS-316L استفاده کنید، اواپراتور را به میزان قابل توجهی خورده کنید.
- عدم نیاز به برج خنک کننده – طراحی چیلر با کندانسور هوا نیاز به برج خنک کننده و لوله کشی مربوطه رفع شده است. همچنین دمای طراحی کندانسور هوای ورودی برای چیلر 45 درجه سانتیگراد می باشد که خود باعث امکان استفاده از آن در مناطق بسیار گرم می شود.
- داشتن پمپ آب - برای ایجاد امکان نصب آسان، پمپ آب اواپراتور در داخل دستگاه قرار می گیرد.
- شیر پرکن و تنظیم فشار آب - برای جلوگیری از افزایش فشار آب و پر کردن خودکار آب مدار چیلر شیر مخصوصی در نظر گرفته شده است.
همچنین تهویه نوین ایرانیان با توجه به مشتری مداری و جلب رضایت مشتریان خود بالاترین ارزش را برای مشتریان خود قائل بوده و تا حد امکان خدمات بسیار عالی ای را برای مشتریان خویش فراهم می آورد.
آدرس : تهران – میدان آرژانتین – خیابان بیهقی – خیابان هشتم شرقی – پلاک ۳ – طبقه دوم
ساعت کاری: ۹ الی ۵ بعدازظهر
شماره تماس ۱ : ۸۸۸۷۴۷۴۱
شماره تماس ۲ : ۸۸۸۷۴۷۴۲
واتس آپ : ۷۳۳۹۴۱۴-۰۹۳۰
تلفن همراه : ۷۳۳۹۴۱۴-۰۹۳۰
لیفت سینه
لیفت سینه چیست؟

ماستوپکسی یا لیفت سینه، روشی است که برای بهبود ظاهر افتادگی یا افتادگی سینه ها طراحی شده است. هدف از جراحی بهبود شکل سینه و در عین حال به حداقل رساندن اسکارهای قابل مشاهده است. برای دستیابی به این نتیجه نهایی، چندین روش و اصلاحات بیشماری در ماستوپکسی پیشنهاد شده است. با افزایش سن، بافت سینه تمایل دارد به سمت پایینتر دیواره قفسه سینه پایین بیاید. این پدیده به نام پتوز سینه شناخته می شود و همچنین تحت تأثیر بارداری، شیردهی، افزایش/کاهش وزن و تغییرات هورمونی قرار می گیرد. علاوه بر این، نوک پستان ممکن است پایین بیاید و نسبت به سینه خیلی پایین به نظر برسد.
لیفت سینه (ماستوپکسی) روشی است که توسط جراحان پلاستیک برای رفع افتادگی سینه ها و بازگرداندن سینه ها به شکل و موقعیت جوان تر انجام می شود. در برخی موارد، بیماران هم نیاز به لیفت سینه و هم بزرگ کردن سینه با ایمپلنت دارند تا علاوه بر بهبود شکل سینه، سایز سینهها را افزایش دهند. کاندیدای ایده آل برای جراحی لیفت سینه از سلامت جسمانی خوبی برخوردار است و وزن ثابتی دارد. نگرانیهای معمول یک نامزد سینههایی است که افتادگی دارند، پوستی کشیده نشان میدهند، با نوک سینههایی رو به پایین که زیر چین سینه قرار دارند. مهمتر از همه، بیمار باید با انتظارات واقع بینانه از آنچه ماستوپکسی می تواند به دست آورد، خودانگیخته باشد. بیمارانی که مایل به افزایش سایز علاوه بر بهبود شکل هستند،
ممکن است همزمان با ماستوپکسی از بزرگ کردن سینه نیز بهره مند شوند. اهداف ماستوپکسی بهبود شکل سینه و بازگرداندن موقعیت نوک پستان و آرئول (پوست رنگدانه شده اطراف نوک پستان) است که همگی با یک اسکار جراحی قابل قبول به دست می آیند. بیمارانی که مایل به افزایش سایز علاوه بر بهبود شکل هستند، ممکن است همزمان با ماستوپکسی از بزرگ کردن سینه نیز بهره مند شوند. چندین تکنیک ماستوپکسی وجود دارد، و جراح شما با توجه به اندازه، شکل و وسعت پتوز سینه شما، در مورد اینکه کدامیک به بهترین وجه به اهداف شما دست مییابد، صحبت خواهد کرد.
در ناحیه قبل از عمل لیفت سینه، برای برنامه ریزی عمل، علامت های جراحی روی سینه ها کشیده می شود. سه رویکرد اصلی بر اساس الگوهای اسکار مختلف وجود دارد. به طور کلی، درجات بیشتری از پتوز نیاز به لیفت بیشتری دارد که به برش طولانیتری نیاز دارد و در نتیجه اسکار طولانیتری ایجاد میشود. بخش متغیری از پوست برداشته میشود و به نوک پستان و آرئول اجازه میدهد تا موقعیت خود را تغییر دهند. این روش همچنین می تواند شامل برداشتن مقدار کمی از بافت سینه، با تغییر موقعیت بافت سینه به طوری که سینه ها بلندتر و پرتر به نظر برسند. معمولاً پس از ماستوپکسی، درن های جراحی غیر ضروری است. برش ها با بخیه بسته می شوند و یک پانسمان روی محل جراحی اعمال می شود. معمولاً چند هفته پس از جراحی از سوتین استفاده می شود. این روش بسته به میزان کار مورد نیاز می تواند از 1 تا 3 ساعت طول بکشد. ماستوپکسی به عنوان جراحی روزانه انجام می شود. نوار مخصوص پوست و/یا سوتین در پایان جراحی شما اعمال می شود.
پس از عمل شما را به اتاق ریکاوری می برند و داروهایی برای کمک به تسکین هر گونه درد یا جلوگیری از حالت تهوع داده می شود. با تجویز داروی مسکن، دستورالعمل ها و قرار ملاقات بعدی، شما را به خانه مرخص خواهید کرد. برای بهترین نتیجه، باید برای استراحت و استراحت پس از جراحی برنامه ریزی کنید. در چند روز اول پس از جراحی، اکثر بیماران کمی ناراحتی را در محل جراحی تجربه می کنند. درد به طور کلی باید پس از یک هفته کاهش یابد، و طبیعی است که مقداری تراوش در اطراف برش ها وجود داشته باشد. پس از آن احساس بهتری خواهید داشت و به حالت عادی خود باز می گردید.
بهبودی پس از جراحی بین افراد و روش خاص انجام شده متفاوت است. تورم و کبودی در ناحیه جراحی وجود خواهد داشت و به طور کلی حدود 1 هفته پس از جراحی شروع به بهبود می کند. باید برنامه ریزی کنید که 1 هفته از کار خارج شوید. در طول دوران نقاهت، باید تا 6 هفته پس از جراحی از انجام فعالیتهای فیزیکی شدید از جمله بلند کردن و کشیدن خودداری کنید. به عنوان جراحان پلاستیک، ما به اهمیت نتیجه زیبایی پی می بریم. ما تمام تلاش خود را برای بهینه سازی اندازه اسکار و پنهان کردن آن در کمترین میزان قابل مشاهده سینه انجام خواهیم داد. در بسیاری از موارد، بهبود ظاهر با جای زخم بسیار کم امکان پذیر است. اسکارهای ماستوپکسی بسته به روشی که انجام می شود متفاوت است. رایج ترین الگوها عبارتند از:
- پری آرئولار - الگوی دایره ای در اطراف هاله (پوست رنگدانه شده در اطراف نوک پستان)
- عمودی - در اطراف هاله با یک قسمت عمودی که تا چین سینه امتداد دارد. به این اسکار "آب نبات چوبی" نیز می گویند.
- Inverted-T - در اطراف هاله با یک خط عمودی به سمت چین سینه، و به صورت افقی در چین سینه امتداد می یابد.
درک این نکته مهم است که تشکیل اسکار بین افراد متفاوت است و به شدت به استعداد ژنتیکی فرد بستگی دارد. اسکارها معمولاً با گذشت زمان محو می شوند، اما پیش بینی ابعاد و رنگ نهایی آنها دشوار است. در جلسه مشاوره، جراح پلاستیک در این مورد با شما صحبت خواهد کرد. عوارض جراحی لیفت سینه، مانند سایر روش های زیبایی، غیرمعمول است، اما ممکن است شامل جای زخم نامطلوب، عدم تقارن، خونریزی، عفونت، تورم و بی حسی باشد. مخصوصاً در جراحی لیفت سینه، خطراتی از جمله عود افتادگی و احتمال نادر از دست دادن احساس یا از دست دادن پوست اطراف نوک سینه ممکن است رخ دهد. نتایج جراحی ماستوپکسی باید بلافاصله پس از جراحی آشکار شود و با بهبودی برشها و رفع تورم، طی 3 تا 6 ماه بهبود مییابد. اسکارها با گذشت زمان بالغ می شوند و تا یک سال پس از عمل کم رنگ تر و سبک تر می شوند. قبل از لیفت سینه ممکن است نیاز باشد:
برای ماموگرافی برنامه ریزی کنید. ممکن است پزشک شما یک ماموگرافی پایه را قبل از عمل و یک ماموگرافی دیگر را چند ماه بعد توصیه کند. این به تیم پزشکی شما کمک می کند تا تغییرات در بافت سینه شما را ببیند و ماموگرافی های آینده را تفسیر کند.
سیگار نکشید. سیگار جریان خون را در پوست کاهش می دهد و می تواند روند بهبودی را کند کند. اگر سیگار می کشید، پزشک به شما توصیه می کند که قبل از جراحی سیگار را ترک کنید.
از مصرف برخی داروها خودداری کنید. احتمالاً باید از مصرف آسپرین، داروهای ضد التهابی و مکملهای گیاهی خودداری کنید که میتوانند خونریزی را افزایش دهند.
در طول بهبودی از فردی کمک بگیرید. برای کسی برنامه ریزی کنید که بعد از عمل جراحی شما را به خانه برساند و با شروع بهبودی در کنار شما بماند. ممکن است به کسی نیاز داشته باشید که در انجام فعالیت های روزانه، مانند شستن موهایتان، در دوران نقاهت اولیه به شما کمک کند.
وزن سالم داشته باشید. اگر در سال گذشته وزن اضافه کرده اید، تغییرات رژیم غذایی یا شرکت در یک برنامه ورزشی را برای کمک به کاهش وزن در نظر بگیرید.
دکتر یداله مهدیانی با مدرک فوق تخصص جراح پلاستیک و ترمیمی فارغ التحصیل از دانشگاه تهران به همراه سابقه کار در بیمارستان های آموزشی و درمانی دانشگاه علوم پزشکی تهران با بیش از سال ها تجربه و عمل های موفق برای انجام جراحی های زیبایی و ترمیمی در این مرکز حاضر می باشند.
منبع: https://drmahdiani.com/