انواع روش های جراحی فتق کشاله ران
فتق اینگوینال یا هیدروسل در کودکان و نوزادان-Inguinal hernia surgery
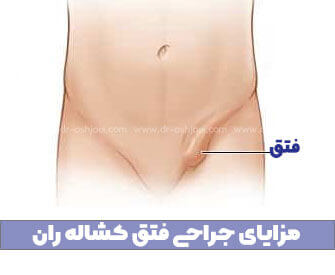
عارضه فتق هنگامی اتفاق میوفته که بافت یه حفره بدن از طریق سوراخی در دیواره عضلانی شما به داخل حفره دیگه برآمده میشه.
شایع ترین نوع فتق فتق مغبنی هس. هنگامی اتفاق میوفته که بافت شکمی، مثه چربی شکم یا حلقهای از روده، از سوراخی در دیواره پایین شکم شما بیرون بزنه.
این دیواره ای هس که شکم شما رو از کشاله ران جدا می کنه. فتق اینگوینال در کانال مغبنی ایجاد میشه، که یه گذرگاه هس که از دو طرف لگن به اندام های جنسی شما می گذره.
که به اون فتق کشاله ران هم گفته میشه. ("اینگوینال" به معنای "در کشاله ران" هس.) که شایع ترین نوع فتق کشاله ران هستن، البته نه تنها نوع.
فتق فمورال کمتر شایعه، که در کانال کوچکتر فمورال که در زیر کانال اینگوینال قرار دارد اتفاق میوفته.
فتق سوراخی هس که در لایه های عضلانی دیواره شکم ایجاد میشه. پس، جراحی می تونه از سمت شکم، مثه روش لاپاراسکوپی، یا از طریق پوست، مثه روش سنتی و باز انجام بشه.
تفاوت جراحی باز و روش لاپاراسکوپی
روش لاپاراسکوپی در اوایل دهه 1990 بر اساس موفقیت در برداشتن کیسه صفرا با لاپاراسکوپی معرفی شد.
مطالعات تا به امروز در مقایسه با روش باز، درد کمتر، بازگشت زودتر به فعالیتهای عادی و بازگشت زودتر به کار رو در نتیجه روش لاپاراسکوپی نشون داده.
مثلا، بیمارانی که تحت ترمیم فتق لاپاراسکوپی قرار می گیرن، به طور متوسط هشت روز زودتر از افرادی که تحت ترمیم باز قرار می گیرن، به فعالیت های عادی باز می گردن.
همچنین مهم هس که بدونیم هرکسی با توجه به درک درد و شغلش متفاوته.
ممکنه یه نفر تحت ترمیم فتق باز قرار بگیره و بعد از یه هفته به سر کارش برگرده در حالی که فرد دیگه ای که تحت عمل جراحی لاپاراسکوپی قرار گرفته پس از شش هفته برگرده.
فواید روش باز یا لاپاراسکوپی
همانطور که اشاره شد، روش لاپاراسکوپی معمولاً منجر به درد کمتر، بازگشت زودتر به فعالیت های عادی و بازگشت زودتر به کار نسبت به روش باز هس.
از سوی دیگه، نیاز به بیهوشی عمومی داره و هزینه ش بیشتر از روش باز هس.
از طرف دیگه، روش باز برای ارائه دهنده بیمه هزینه کمتری داره و می تونه تحت بی حسی موضعی، در حالی که بیمار بیداره، انجام بشه.
روش بهتره روش جراحی باز یا لاپاراسکوپی؟
پاسخ به این سوال بستگی به این داره که هدف بیمار برای موفقیت چیه. اگه فرد هزینه، درد، بهبودی یا بیهوشی براش مهم باشه، پاسخ متفاوت هس.
اگه انتخاب نهایی برتری یه روش بر دیگری جلوگیری از عود فتق باشه، بر اساس تحقیقات فعلی، هر دو روش برابر هستن.
توجه به این نکته ضروریه که نرخ عود طولانی مدت پنج تا ده ساله هنوز برای ترمیم فتق لاپاراسکوپی در دسترس نیس.
پس مهمه توجه داشته باشین که برخی از پزشکان به دلیل هزینه بیشتر مربوط به ترمیم لاپاراسکوپی، تنها روش باز رو توصیه می کنن.
برخی پزشکان روش باز رو برای فتق های یه طرفه و روش لاپاراسکوپی رو برای فتق های دو طرفه توصیه می کنن. این جراحان استدلال می کنن که درد ناشی از دو ترمیم فتق باز به طور همزمان تفاوت هزینه رو متعادل می کنه.
در نهایت، سایر جراحان روش لاپاراسکوپی رو برای اکثر موارد توصیه می کنن و رویکرد باز رو برای معدود بیمارانی که خطر بیهوشی عمومی در اونا افزایش یافته، توصیه می کنن.
اونا معتقدن که کاهش درد و بازگشت زودهنگام به فعالیت ها بیشتر از تفاوت در هزینه ها مهم تره.
روش جراحی باز
ترمیم فتق مغبنی باز اغلب تحت بی حسی موضعی یا بی حسی منطقه ای تزریق شده به ستون فقرات انجام میشه.
یعنی شما در طول عمل بیدار خواهید بود، اما ناحیه تحت عمل بیحس میشه، بنابراین هیچ دردی رو تجربه نخواهید کرد.
گاهی از بیهوشی عمومی استفاده می شود. این بدان معناست که شما در طول عمل خواب خواهید بود و هیچ دردی احساس نخواهید کرد.
هنگامی که داروی بی حسی اثر کرد، جراح یه برش (برش) روی فتق ایجاد می کنه. این برش معمولاً حدود شش تا هشت سانتی متر طول داره.
سپس جراح توده بافت چربی یا حلقه روده رو دوباره در شکم قرار میده.
یه توری در دیواره شکم، در نقطه ضعیفی که فتق ازش عبور کرده، قرار می گیره تا اونو تقویت کنه.
هنگامی که ترمیم کامل شد، پوست شما با بخیه ها بسته میشه. اینا معمولاً طی چند روز پس از عمل خود به خود حل میشن.
اگه فتق خفه شده باشه و بخشی از روده آسیب دیده باشه، ممکنه لازم باشه بخش آسیب دیده برداشته بشه و دو انتهای روده سالم دوباره به هم وصل بشن.
این یه عمل جراحی بزرگتره و ممکنه نیاز باشه مدت بیشتری در بیمارستان بمونین.
روش جراحی لاپاراسکوپی
بیهوشی عمومی برای ترمیم فتق مغبنی سوراخ کلید استفاده میشه، پس در طول عمل خواب خواهید بود. در طی جراحی سوراخ کلید، جراح معمولاً به جای یه برش بزرگ، سه برش کوچک در شکم شما ایجاد می کنه.
یه لوله نازک حاوی یه منبع نور و یه دوربین (لاپاراسکوپ) از طریق یکی از این برش ها وارد میشه تا جراح بتونه داخل شکم شما رو ببینه.
ابزارهای جراحی از طریق برش های دیگه وارد میشن تا جراح بتونه فتق رو به جای خود بازگردونه.
دو نوع جراحی سوراخ کلید وجود داره.
روش ترانس شکمی پیش صفاقی (TAPP)
در طی عمل جراحی ترانس شکمی، ابزارها از طریق دیواره عضلانی شکم و پوشش پوشاننده اندام های شما (صفاق) وارد میشه.
یه فلپ از صفاق بر روی فتق پوست کنده میشه و یه تکه مش به ناحیه ضعیف شده در دیواره شکم شما منگنه یا چسبونده میشه تا اونو تقویت کنه.
روش کاملا خارج صفاقی (TEP)
جراحی کاملا خارج صفاقی جدیدترین تکنیک سوراخ کلیده و شامل ترمیم فتق بدون ورود به حفره صفاقی هس.
پس از تکمیل ترمیم، برش های پوست شما با بخیه یا چسب جراحی بسته میشه.
موسسه ملی بهداشت و مراقبت عالی (NICE) که درمانهای پزشکی رو برای NHS ارزیابی میکنه، میگه که هم جراحی سوراخ کلید و هم جراحی باز برای فتق بیخطر هستن و به خوبی کار میکنن.
با جراحی سوراخ کلید، معمولاً درد کمتری بعد از عمل وجود داره چون بریدگی ها کوچکترن. همچنین آسیب کمتری به عضلات وارد میشه و بریدگی های کوچک رو میشه با چسب بست.
جراحی سوراخ کلید در افرادی که:
قبلا درمان شدن و فتق عود کرده (فتق راجعه)
داشتن فتق در هر دو طرف به طور همزمان (فتق دو طرفه)
اما خطر عوارض جدی، مثه آسیب تصادفی جراح به روده، با جراحی سوراخ کلید بیشتر از جراحی باز هس.
خطر بازگشت فتق شما پس از هر دو عمل مشابه هس.
قبل از تصمیم گیری در مورد مناسب ترین درمان، مزایا و معایب جراحی سوراخ کلید و باز رو با جراح تون مشورت کنین.
انتخاب تکنیک جراحی برای ترمیم فتق اینگوینال
انتخاب روش برای جراحی فتق کشاله ران یا اینگوینال تا حد زیادی به موارد زیر بستگی داره:
سلامت عمومی شما - افراد مسن یا افراد بدحال ممکنه خیلی ضعیف باشن که نمی تونن بیهوشی عمومی انجام بدن، پس جراحی باز با استفاده از بی حسی موضعی ممکنه توصیه بشه.
تجربه جراح شما - جراحی باز شایع تر از جراحی سوراخ کلید هس و همه جراحان تجربه کافی در تکنیک های سوراخ کلید ندارن.
انجمن فتق بریتانیا استفاده از روش باز رو برای ترمیم اکثر فتق های اولیه یه طرفه (اونایی که برای اولین بار فقط در یه طرف ظاهر میشه) توصیه می کنن.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
درمان بیماری عدم درمان بیضه نزول نکرده در کودکان
بیضه نزول نکرده (Cryptorchidism یا Undescended Testis)
معمولاً بیضههای نزول نکرده در کانال اینگوینال قرار دارi. تقریباً بیست تا سی درصد از بیضه های نزول نکرده غیرقابل لمس هستن. نزول خود به خودی در صورتی که بیضه تا شش ماه نزول نکرده باشه بعیده و باید جراحی انجام بشه.
بدون مداخله جراحی، بیضه نزول نکرده احتمالا در طی سه ماه اولیه زندگی نزول می کنه.
با این حال، اگه بیضهها نزول نکرده باقی بمونن، توصیه میشه که بین سنین شش تا دوازده ماهگی، اورکیوپکسی انجام بشه تا بیضهها در کیسه بیضه قرار بگیره تا خطرات کمتر بشه و احتمال ناباروری به حداقل برسه.
بیضه میتونه در هر نقطهای از مسیر نزول قرار گیره و ویژگیهای مختلفی مثه دیسژنتیک، نابجا (انحراف از مسیر نزول معمول)، هیپوپلاستیک، قرار گرفتن در بالای شکم نزدیک حلقه اینگوینال، یافتن در کانال مغبنی یا از دست رفتن رو نشون بده.
به طور کامل تظاهر یه طرفه شایعه و در دو سوم موارد رخ میده. بیضه نزول نکرده می تونه منجر به عوارض بالقوه طولانی مدت بشه، از جمله کاهش باروری (به ویژه در مواردی که هر دو بیضه رو تحت تاثیر قرار بده). تقریباً 10٪ تا 30٪ از افراد مبتلا به بیضه نزول نکرده یه طرفه ممکنه ناباروری رو تجربه کنن، با این خطر که از 35٪ به 65٪ یا بیشتر برای افراد مبتلا به بیماری دو طرفه افزایش پیدا می کنه.
اگه بیضههای کریپتورکید دو طرفه درمان نشه، میزان ناباروری میتونه از 90 درصد فراتر بره. کریپتورکیدیسم با ناباروری مردان در بزرگسالی مرتبطه، عمدتاً به دلیل کیفیت ضعیف مایع منی، که می تونه با عملکرد سلول های سرتولی و تأثیرش بر عملکرد سلول های لیدیگ مرتبط باشه.
کریپتورکیدیسم، هیپوسپادیاس، سرطان بیضه و کیفیت پایین مایع منی مجموعاً سندرم دیسژنزی بیضه رو تشکیل میدن. این سندرم ناشی از عوامل محیطی مضر هس که برنامه ریزی جنینی و رشد غدد جنسی رو در طول زندگی جنین مختل می کنه.
سیگار کشیدن مادر، و همچنین استفاده از جایگزین های نیکوتین، با افزایش خطر در کاهش اسپرماتوزوئیدها و کریپتورکیدیسم همراه هس. افزایش خطر کریپتورکیدیسم در میان پسران مادرانی که در طول بارداری روزانه ده نخ سیگار یا بیشتر میکشن، دیده میشه.
به نظر میاد مصرف منظم الکل در دوران بارداری خطر کریپتورکیدیسم مادرزادی رو در پسران افزایش میده. مشاوره زنان باردار در مورد مصرف الکل هم باید این یافته جدید رو در نظر بگیرن.
کریپتورکیدیسم، شایع ترین بیماری مادرزادی که دستگاه تناسلی مردانه رو درگیر می کنه، با عدم وجود حداقل یه بیضه از کیسه بیضه مشخص میشه.
تقریباً سه درصد از نوزادان و سی درصد از نوزادان پسر نارس با بیضههای نزول نکرده به دنیا میان که نیاز به درک دقیقی در بین متخصصان مراقبتهای بهداشتی داره.
کریپتورکیدیسم درمان نشده می تونه منجر به عوارض طولانی مدت بالقوه مثه مشکلات باروری، سرطان بیضه، پیچ خوردگی بیضه، فتق مغبنی و اثرات روانی شه.
پس، کریپتورکیدیسم چالش های مهمی در تشخیص و مدیریت ایجاد می کنه. پزشکان از تکنیک های لمس برای تعیین محل بیضه های نزول نکرده، عمدتاً در کانال مغبنی، اما به طور بالقوه در شکم استفاده می کنه.
اگه تا شش ماهگی بیضه پایین نیومده باشه، اصلاح جراحی از طریق ارکیوپکسی برای به حداقل رسوندن خطرات و عوارض احتمالی توصیه میشه.
اتیولوژی
یه محور طبیعی هیپوتالاموس-هیپوفیز-گناد پیش نیازی برای نزول طبیعی بیضه هس، چون سیگنال های هورمونی لازم برای فرآیند رشد رو هماهنگ می کنه.
عدم وجود بیضه آپاندیس با بیضه های شکمی و کریپتورکید همراه هس، عمدتاً زمانی که در نزدیکی حلقه خارجی قرار داره. با این حال، نقش دقیق بیضه آپاندیس در نزول بیضه نامشخصه.
علت کریپتورکیدیسم اغلب در نوزادان نامشخص هس و اونو به یه ناهنجاری مادرزادی شایع اما پراکنده و ایدیوپاتیک تبدیل می کنه.
کارشناسان معتقدن که ترکیبی از ژنتیک، عوامل مادری و تأثیرات محیطی ممکنه فرآیندهای هورمونی و فیزیکی رو که بر رشد و نزول بیضه تأثیر میزارن، مختل کنه.
وزن هنگام تولد اولین عامل خطر برای بیضه های نزول نکرده و همچنین سابقه خانوادگی هس. علاوه بر این، سایر عوامل خطر بالقوه کمک کننده شامل:
- مصرف الکل در دوران بارداری (پنج نوشیدنی یا بیشتر در هفته که می تواند خطر را تا سه برابر افزایش بده)
- اختلالات شیمیایی غدد درون ریز که در تعادل طبیعی هورمون های جنینی اختلال ایجاد می کنن.
- سیگار کشیدن
- سندرم های ناهنجاری مادرزادی مانند سندرم داون، سندرم پرادر-ویلی و سندرم نونان
- استفاده از لوازم آرایشی
- قرار گرفتن در معرض فتالات (دی[2-اتیل هگزیل] فتالات یا DEHP)
- سابقه خانوادگی کریپتورکیدیسم
- استفاده از ایبوپروفن
- لقاح آزمایشگاهی
- دیابت مادر
- قرار گرفتن مادر در معرض دی اتیل استیل بسترول
- چاقی مادر
- سندرم مجرای مولرین پایدار
- قرار گرفتن در معرض آفت کش ها
- پره اکلامپسی (به ویژه در اشکال شدیدترش، خطر ابتلا به کریپتورکیدیسم رو افزایش میده).
- نوزادان نارس که قبل از نزول بیضه ها متولد شده اند
- کوچک برای نوزادان در سن بارداری
تشخیص بیماری بیضه نزول نکرده در کودکان
تشخیص کریپتورشیدیسم در معاینه فیزیکی زمانی انجام میشه که یک یا هر دو بیضه در قسمت وابسته کیسه بیضه وجود نداشته باشن.
تقریباً 70٪ از بیضه های کریپتورکید در قسمت بالایی کیسه بیضه یا کانال اینگوینال قابل لمس هستن، در حالی که 30٪ دیگه قابل لمس نیستن، که نشون دهنده محل داخل شکمی، نوبین بیضه یا آنورشی هس.
ارجاع به متخصص باید تا شش ماهگی اصلاح شه و تا یه سال آینده اصلاح جراحی انجام بشه. بیضه هایی که تا شش ماه نزول نکرده باشه، بعیده که خود به خود پایین بیان.
پسرانی که بیضه های بالا رفته دارن باید به متخصص جراحی ارجاع داده بشن.
تأخیر یا عدم درمان با بروز بیشتر سرطان بیضه و کاهش باروری از بیضه آسیب دیده مرتبطه. بیماران مبتلا به کریپتورکیدیسم دوطرفه باید فوراً برای ارزیابی با کاریوتایپ و کار بیوشیمیایی برای تفاوت رشد جنسی (DSD) ارجاع داده بشن.
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
درمان تنگی مجرای ادرار در کودکان و نوزادان
روشهای تشخیص تنگی مجرای ادرار در کودکان و نوزادان
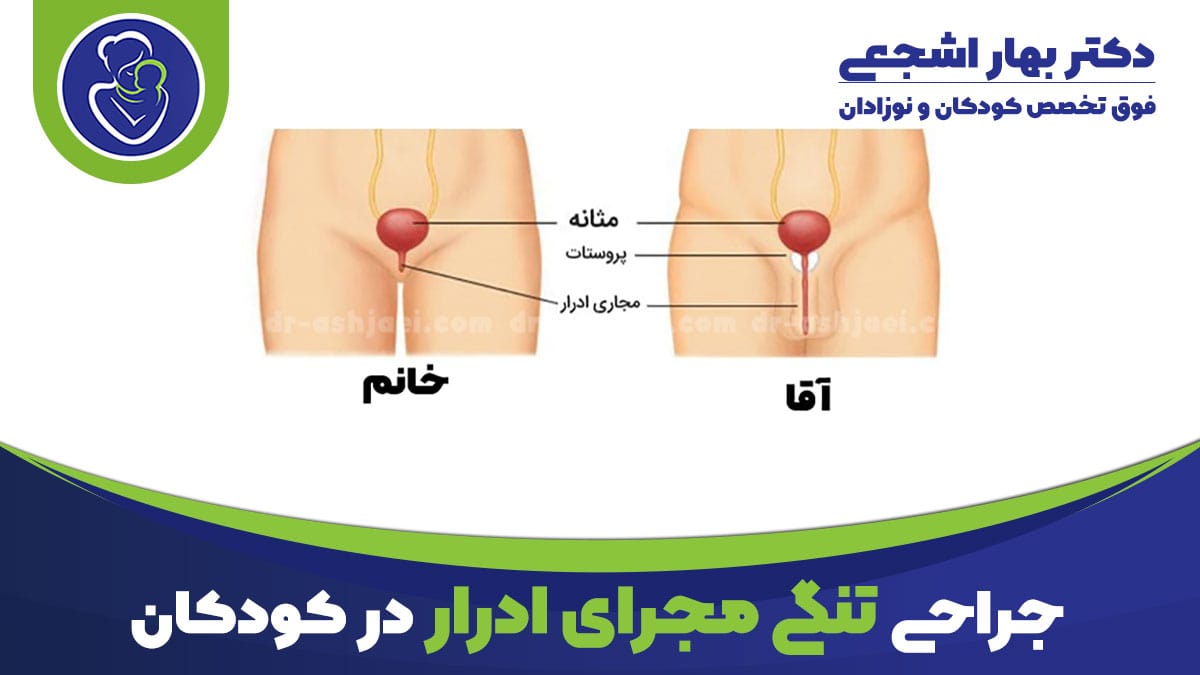
مجرای ادرار لوله ای هس که ادرار رو از مثانه به خارج از بدن تخلیه می کنه.
در پسران، مجرای ادرار از قسمت پایین مثانه شروع میشه و از طریق آلت تناسلی ادامه پیدا می کنه.
تنگی مجرای ادرار باریک شدن مجرای ادرار هس. این باریک شدن، تخلیه ادرار رو سخت می کنه.
بیماری تنگی مجرای ادرار امکان داره مادرزادی باشه (در بدو تولد وجود داشته باشه) یا در نتیجه التهاب، آسیب، بیماری یا جراحی قبلی باشه.
نشانه های تنگی مجاری ادرار در نوزادان
- فشار دادن یا زور زدن همراه با ادرار
- جریان ادرار ضعیف، طولانی، نازک یا آهسته
- ادرار دردناک
- عفونت دستگاه ادراری (UTI)
- هماچوری (خون در ادرار)
آزمایش و تشخیص تنگی مجاری ادرار
Uroflow: نوزاد شما در یه توالت مخصوص به نام صندلی uroflow تخلیه میشه که میزان جریان ادرار و زمان لازم برای تخلیه مثانه رو اندازه گیری می کنه.
پس از اون، ادرار باقی مونده در مثانه رو با یه سونوگرافی مخصوص به نام اسکن مثانه بررسی می کنیم.
در کودکان مبتلا به تنگی مجرای ادرار، سرعت جریان ادرار کم میشه و معمولا تخلیه مثانه زمان بیشتری می بره.
سونوگرافی مثانه کلیه (RBUS): در این روش از امواج صوتی برای مشخص کردن کلیه ها و مثانه استفاده میشه.
این روشه به پزشک کمک می کنه تا متوجه بشه که آیا هیدرونفروز یا اتساع کلیه ها و مجاری ادراری وجود داره یا نه.
اورتروگرام رتروگراد (RUG): یه کاتتر (لوله) در انتهای مجرای ادراری کودک شما (در نوک آلت تناسلی) قرار می گیره.
سپس از این لوله برای پر کردن آهسته مجرای ادرار با محلول مات استفاده میشه.
در حالی که محلول در حال پر کردن مثانه هس، از دستگاه مخصوص اشعه ایکس (فلوروسکوپی) برای عکسبرداری استفاده میشه.
رادیولوژیست نگاه می کنه تا ببیند آیا تنگی در مجرای ادرار وجود داره یا نه.
این به ما محل باریک شدن، درجه باریک شدن و در صورت مشاهده هرگونه ناهنجاری دیگه رو در اختیار ما قرار میده.
روش های درمان تنگی مجاری ادرار
درمان تنگی مجرای ادرار بستگی به محل و طول تنگی داره.
سیستوسکوپی: در طول جراحی، اورولوژیست ابزاری رو به مجرای ادرار وارد میکنه که سیستوسکوپ نامیده میشه.
سیستوسکوپ وسیله ای کوچک هس که در انتهای اون یه نور و یه لنز دوربین قرار داره. این تجسم مستقیم مجرای ادرار و تنگی احتمالی رو فراهم می کنه.
اورتروتومی آندوسکوپی: نوزاد در حالی که تحت بیهوشی عمومی هس، سیستوسکوپ از طریق آلت تناسلی به مجرای ادرار وارد میشه.
تنگی رو میشه با یه تیغه در انتهای ابزار از طول برید تا مجرای ادرار گشاد بشه و ادرار دفع بشه.
همچنین میشه از این ابزار برای کشش ناحیه باریک مجرای ادرار استفاده کرد.
یه لوله کوچک به نام کاتتر با بهبودی ناحیه در جای خود باقی می مونه.
اورتروپلاستی: اورتروپلاستی باز پیچیده تره و ممکنه برای تنگی های طولانی تر لازم باشه. این روش شامل یه برش بین کیسه بیضه و راست روده هس.
ناحیه باریک مجرای ادرار برداشته میشه و مجرای ادرار باقی مونده مجدداً متصل میشه (آناستاموز).
هنگامی که تنگی بیش از حد طولانی هس، ممکنه نیاز باشه از پیوند بافتی، معمولاً از داخل دهان (باکال) برای افزایش طول مجرای ادرار استفاده بشه.
با توجه به پیچیدگی این عمل، مواقعی وجود داره که جراح ممکنه سفارش کنه که اورتروپلاستی با رویکرد مرحلهای انجام شه، به این معنی که بیش از یه عمل جراحی لازمه.
انواع تنگی مجرای ادرار
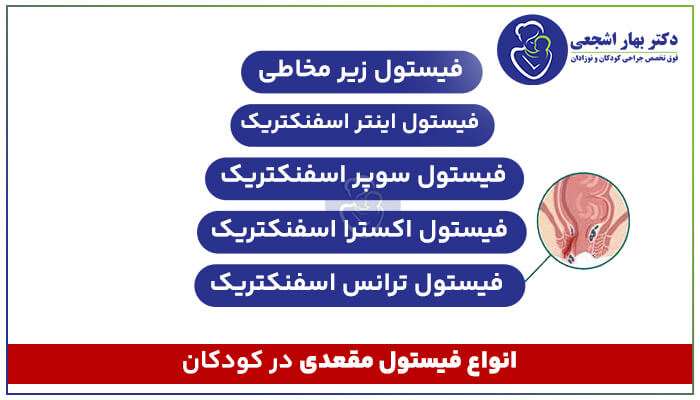
تنگی های مجرای ادرار در درجه اول بر اساس محل و تنگی اون در بیماران مرد و زن طبقه بندی میشن.
با توجه به مکان:
تنگی مجرای ادرار در مردان بر اساس مجرای ادرار قدامی و خلفی تشخیص داده میشه.
مجرای ادرار قدامی
مجرای ادرار قدامی از گوشت تا دیافراگم ادراری تناسلی امتداد داره.
Corpus spongiosum مجرای ادرار قدامی رو در تمام طول اون احاطه کرده و به نوبه خود در مکان های مختلف مثه:
- تنگی های گوشتی
- تنگی آلت تناسلی
- تنگی های بولبار
- تنگی های پنوبولبار
تنگی مجرای ادراری: تنگیهای Meatal در مجرای خروجی مجرای ادراری قرار دارن و ممکنه به سمت حفره ناویکولاریس گلانس کشیده شه.
تنگی مجرای ادرار آلت تناسلی: اینا در ناحیه ای بین فوسا ناویکولاریس و مجرای ادرار پیازی مشاهده میشن.
شیار Balanopreputial نقطه منشا مجرای ادرار آلت تناسلی از خارج هس و تا محل اتصال penosctoal گسترش پیدا می کنه.
Carpora vernosa شیار شکمی هس که دارای بخش مجرای ادراری آلت تناسلی کامل هس که توسط یه لایه نازک از Corpus spongiosum احاطه شده.
تنگی مجرای ادرار پیازی: عضله پیاز اسفنجی محل اتصال پنوسکروتوم رو احاطه کرده.
این محل اتصال نقطه شروع ماهیچه پیاز اسفنجی هس و در مجرای ادراری غشایی در سطح دیافراگم ادراری تناسلی به صورت پروگزیمال ختم میشه.
مجرای ادرار پیازی رو میشه به دو قسمت پروگزیمال و دیستال افتراق داد.
اگه قطعه در فاصله 5 سانتی متری غشای مجرای ادرار باشه، مجرای ادرار پروگزیمال پیازی نامیده میشه.
بخش مجاور که تا محل اتصال پنوسکروتوم امتداد داره مجرای ادراری پیازی دیستال هس.
تنگی مجرای ادراری پنوبولبار: این تنگی ها بین مجرای ادرار آلت تناسلی و بخش پیازی قرار دارن و دارای بخش های مجرای ادراری طولانی هستن.
مجرای ادرار خلفی:
طول اون تقریباً پنج سانتی متره و دارای سه بخش مختلف هس.
بخشی از مجرای ادرار که از دیافراگم ادراری تناسلی بین ورومونتانوم دیستال و پیاز پروگزیمال عبور می کنه، مجرای ادرار غشایی شناخته میشه.
مجرای ادرار پروستات که از مجرای ادرار غشایی پروگزیمال منشا گرفته و تا گردن مثانه امتداد پیدا می کنه، از غده پروستات عبور می کنه.
اسفنکتر داخلی ادرار که مثانه رو به مجرای ادرار پروستات متصل می کنه، گردن مثانه رو احاطه می کنه.
پروستات درجا با تنگی (یا انقباض) گردن مثانه (یعنی به دنبال TURP یا پروستاتکتومی های ساده) به وجود میاد.
اگه باریک شدن یا محو شدن در این سطح اتفاق بیوفته، اما به دنبال یه RP، نام مناسب VUAS هس.
در زنان، مجرای ادرار به طور تصادفی به بخش بالایی، میانی و تحتانی تقسیم میشه و طول اون حدود چهار سانتی متره.
پیشگیری از تنگی مجرای ادرار
گرچه نمیشه از هر علتی پیشگیری کرد، اما فعالیت هایی وجود داره که میشه برای کاهش خطر انجام داد که ممکنه شامل موارد زیر باشه:
اجتناب از صدمات به مجرای ادرار و ناحیه لگن: در صورت آسیب ناشناخته مجرای ادرار یا لگن، مشکلاتی ایجاد میشه و مجرای ادرار ممکنه به دلیل کاتتریزاسیون کور آسیب بیشتری ببینه.
احتیاط در هنگام خود سوندگذاری: خطر ایجاد التهاب در مجرای ادرار و در نهایت منجر به تشکیل بافت اسکار به دلیل خود سوندگذاری نامناسب وجود داره.
از این رو استفاده از ژله روان کننده و استفاده از کوتاه ترین کاتتر ممکنه به جلوگیری از تنگی مجرای ادرار کمک کنه.
اجتناب از بیماری های مقاربتی: عفونت های مقاربتی، مثه سوزاک و غیره، می تونن مجرای ادرار رو ملتهب و عفونی کنن و در نهایت منجر به تنگی و زخم بشن.
بهترین جراح تنگی مجرای ادرار، متخصصی هس که در زمینه درمان بیماری های تناسلی یا دستگاه ادرای کودکان و نوزادان تجربه کافی رو کسب کرده و نمونه جراحی های تنگی نوک ادرار موفقیت آمیز رو در کارنامه حرفه ای خود ثبت کرده باشه.
دکتر بهار اشجعی عضو هیئت علمی دانشگاه علوم پزشکی تهران و دارای بورد تخصصی در جراحی کودکان و نوزادان هس که به پشتوانه سال ها تجربه و جراحی های موفقیت آمیز تنگی مجاری ادرار(مجاری بولبار)، به عنوان یکی از بهترین جراحان درمان تنگی مجرای ادرار در ایران شناخته میشه.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
انواع هیپوسپادیاس (Hypospadias)
مشکلات هورمونی و بیماری هیپوسپادیاس
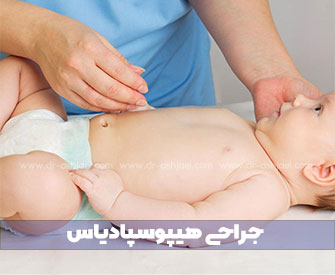
زمانی که دهانه مجرای ادرار بهطور غیرطبیعی از نوک آلت تناسلی خارج بشه بیماری هیپوسپادیاس به وجود میاد.
این وضعیتی که نوزادان رو تحت تاثیر قرار میده به دلیل رشد نامناسب ناحیه تناسلی در دوران بارداری هس.
با توجه به محل قرارگیری دهانه، هیپوسپادیاس به انواع قدامی، میانی یا خلفی طبقه بندی کرد.
بیماری هیپوسپادیاس خفیف یا محل سوراخ در نزدیکی نوک آلت تناسلی 50 درصد از همه موارد رو تشکیل میده و از این رو شکل رایج این بیماری هس.
محل قرارگیری در قسمت زیرین شفت رو میانه و در کیسه بیضه خلفی نام داره.
چه عواملی باعث ایجاد بیماری هیپوسپادیاس میشه؟
علت دقیق این وضعیت ناشناخته اس. با این حال، چند عامل مرتبط با بیماری وجود داره مثه:
عوامل خارجی: برخی داروها، قرار گرفتن در معرض مواد شیمیایی و آفت کش ها در دوران بارداری و مسائل مربوط به سلامت مادر باعث رشد نامناسب جنین میشه و منجر به بیماری هیپوسپادیاس میشه.
سابقه خانوادگی: سابقه خانوادگی این بیماری خطر تولد نوزاد با هیپوسپادیاس رو افزایش میده.
عوارض مرتبط با بارداری: برخی از زنان در دوران بارداری به فشار خون بالا مبتلا میشن.
فشار خون بالا می تونه خون رسانی به جنین رو قطع کنه و باعث ایجاد محدودیت در رشد شه که منجر به هیپوسپادیاس میشه.
داروهای فشار خون هم احتمال تولد جنین با هیپوسپادیاس رو افزایش میده.
عوامل محیطی: مطالعات نشون میده که بین نوزادان مبتلا به هیپوسپادیاس و تعامل اونا با هورمون ها و ترکیبات شیمیایی محیط وجود داره.
آلاینده های موجود در محیط مثه اختلالات غدد درون ریز می تونن باعث عدم تعادل هورمونی شن که منجر به این وضعیت میشه.
مواد شیمیایی مثه PCB ها، PCDF ها، دیوکسین ها و آفت کش ها می تونن باعث این بیماری بشن.
برخی از این اختلالات می تونن باعث کاهش سطح تستوسترون شن و همچنین می تونن استروژن رو تقلید کنن و بر رشد آلت تناسلی مردانه تأثیر بزارن.
ژنتیک: تغییرات ژنی ممکنه در تغییر هورمون هایی که نحوه رشد اندام تناسلی مردانه رو تحریک می کنن، نقش داشته باشن.
سن مادر بالای 35 سال: تحقیقات نشون میده که ممکنه خطر ابتلا به هیپوسپادیاس در نوزادان پسر متولد شده از زنان بزرگتر از 35 سال وجود داشته باشه.
عواملی مثه چاقی و داروهای تشنج هم مشکوک به هیپوسپادیاس در نوزاد هستن.
هیپوسپادیاس چند نوع هس؟
انواع هیپوسپادیاس به محل دهانه مجرای ادرار بستگی داره:
- گلنولار: نزدیک نوک آلت تناسلی
- تاج: کمی پشت نوک
- آلت تناسلی: در هر نقطه در امتداد ساقه آلت تناسلی
- پنوسکروتال: در محل اتصال آلت تناسلی به کیسه بیضه
- کیسه بیضه: داخل کیسه بیضه
- پرینه: بین کیسه بیضه و مقعد
درمان هیپوسپادیاس
برخی از کودکان برای صاف کردن آلت تناسلی و تغییر موقعیت مجرای ادرار نیاز به جراحی دارن. پزشکان معمولا این جراحی رو زمانی انجام میدن که نوزادان بین سه تا دوازده ماهه باشن.
برخی از کودکان ممکنه به جراحی ترمیمی دوم نیاز داشته باشن، به خصوص اگه نوع شدیدتری از هیپوسپادیاس داشته باشن.
جراح فرزند عمل رو تحت بیهوشی عمومی با بی حسی موضعی انجام میده تا درد رو تا حد امکان کم کنه.
عمل جراحی معمولا کمتر از دو ساعت طول می کشه و اکثر بیماران در همان روز به خونه میرن. جراح فرزند شما:
مطمئن شید که آلت تناسلی صاف هس.
مجرای ادرار رو طوری حرکت بدین که از نوک آلت تناسلی خارج شه.
از نظر زیبایی ظاهر آلت تناسلی رو بهبود ببخشین و در صورت تمایل خانواده، ختنه رو انجام بدین.
در بسیاری از کودکان یه کاتتر (لوله) برای تخلیه مثانه در حین بهبود آلت تناسلی وارد میشه. کاتتر معمولا در عرض یک هفته برداشته میشه.
میزان عدم موفقیت جراحی هیپوسپادیاس
تحقیقات زیادی نشون میده که 24-32٪، 7-12٪ و 3-4٪ بیماران به ترتیب به دو، سه و حتی چهار ترمیم نیاز داشتن.
نتایج موفقیتآمیز، پس از جراحیهای متعدد، در حدود 88٪ ثابت شده.
جراحی هیپوسپادیاس میزان موفقیت بالایی داره. اکثر ترمیم ها مادام العمر هستن و آلت تناسلی کودک شما به طور طبیعی و سالم عمل می کنه.
هزینه جراحی هیپوسپادیاس در کودکان
مثل هر نوع عمل جراحی دیگه، هزینه جراحی هیپوسپادیاس هم به عوامل مختلفی بستگی داره.
از موارد تاثیرگذار بر هزینه جراحی هیپوسپادیاس میشه به شدت بیماری، پوشش بیمه بیمار، بیمارستان یا کلینیکی که جراحی در اونجا انجام میشه و پزشک معالج کودک نام برد.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن، ایشون دوره پزشکی عمومی رو در دانشگاه شهید بهشتی تهران گذروندن و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختن، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدن و دوره جراحی اطفال رو در دانشگاه علوم پزشکی تهران گذروندن و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
انواع فیستول مقعدی
علائم فیستول در نوزادان و کودکان
انتهایی ترین قسمت دستگاه روده کانال مقعدی هس که شامل رکتوم و مقعد هس. گاهی اوقات یه مسیر غیر طبیعی از کانال مقعد به پوست نزدیک مقعد تشکیل میشه.
به این فیستول مقعدی میگن. فیستول مقعدی همچنین می تونه از کانال مقعد به سایر اندام ها مثه واژن یا مجاری ادراری ایجاد شه.
فیستول مقعدی اغلب از غده مقعدی ایجاد میشه که عفونت پر از چرک (آبسه) ایجاد کرده.
فیستول همچنین می تونه با شرایط خاصی مثه بیماری کرون رخ بده یا ممکنه پس از پرتودرمانی سرطان رخ بده. آسیب به کانال مقعد و جراحی هم می تونه دلیل ایجاد فیستول مقعدی باشه.
نشانه های فیستول
علائم آبسه مقعد شامل:
- درد و تورم در اطراف ناحیه مقعد
- تب و لرز
- احساس خستگی و بیماری
- قرمزی، درد یا خارش پوست اطراف دهانه مقعد
تخلیه چرک در نزدیکی دهانه مقعد
اگه دچار آبسه مقعدی شین، حدود پنجاه درصد احتمال ایجاد فیستول مقعدی دارین حتی اگه آبسه شما به خودی خود تخلیه شه، خطر فیستول در شما تقریباً مشابه هس.
برخی از شرایط که بر دستگاه گوارش تحتانی یا ناحیه مقعدی شما تأثیر می زاره هم ممکنه خطر ابتلا رو بیشتر کنه. مثه:
- کولیت
- بیماری کرون
- اسهال مزمن
- پرتودرمانی برای سرطان رکتوم
روش های تشخیص فیستول مقعدی
با داشتن علائمی که نشون دهنده فیستول مقعدی هس، پزشک ممکنه شما رو به یه متخصص در بیماری های روده بزرگ و رکتوم ارجاع بده.
متخصص در مورد علائم و سابقه پزشکی شما می پرسه.
در طول معاینه فیزیکی، پزشک به دنبال شکاف فیستول در نزدیکی دهانه مقعد شما خواهد بود.
او ممکنه روی اون ناحیه فشار بیاره تا ببینه آیا زخم هس یا نه و چرک بیرون میاد.
پزشک امکان داره از روش های مختلفی برای کمک به تشخیص استفاده کنه، مثه:
پروب فیستول. یه پروب بلند و نازک از طریق دهانه بیرونی فیستول هدایت میشه. ممکنه یه رنگ مخصوص تزریق شه تا مشخص شه فیستول در کجا باز میشه.
آنوسکوپ. این یه اسکوپ ویژه اس که برای بررسی داخل کانال مقعدی شما استفاده میشه.
مطالعات تصویربرداری ممکنه شامل سونوگرافی باشه که با استفاده از امواج صوتی تصویری از ناحیه مقعد ایجاد می کنه.
ممکنه شامل MRI باشه که با استفاده از آهن رباهای مخصوص و کامپیوتر، از اون ناحیه عکس میگیره.
درمان فیستول
برای درمان فیستول باید جراحی بشین. گزینه های درمان جراحی عبارتند از:
فیستولوتومی. این روش فیستول روا به گونهای باز میکنه که به اون اجازه میده از داخل به بیرون بهبود پیدا کنه. معمولاً یه روش سرپایی هس. یعنی همون روز میتونین به خونه برید.
فیستول رو با چسب یا پلاگین مخصوص پر کنین. این نوع جدیدتر درمانه که دهانه داخلی فیستول رو می بنده. سپس پزشک تونل فیستول رو با ماده ای پر می کنه که بدن شما به مرور زمان اونو جذب می کنه.
جراحی ترمیمی یا جراحی که به صورت مرحله ای انجام میشه. این ممکنه در برخی موارد یه گزینه باشه.
قرار دادن استون. این روش شامل قرار دادن بخیه یا نوار لاستیکی (seton) در فیستول هس که به تدریج سفت میشه. باعث میشه فیستول پشت ستون بهبود پیدا کنه و خطر بی اختیاری رو کاهش میده.
توجه: فیستول مقعدی در افراد مبتلا به بیماری کرون بسیار شایع هس. برای مبتلایان به بیماری کرون و فیستول، درمان دارویی اغلب قبل از جراحی انجام میشه.
مراقبت های لازم برای فیستول مقعدی
هنگام نقاهت پس از درمان فیستول مقعدی، حتماً طبق دستور جراح خود داروی ضد درد مصرف کنین.
تمام آنتی بیوتیک ها رو کامل تموم کنین.
بدون اینکه ابتدا با پزشک خود صحبت کنین هیچ دارویی بدون نسخه مصرف نکنین.
سایر دستورالعمل های مهم ممکنه شامل موارد زیر باشه:
سه یا چهار بار در روز در حمام گرم بنشینین.
پوشیدن پد روی ناحیه مقعد تا زمانی که بهبودی کامل شه.
از سرگیری فعالیت های عادی تنها زمانی باید انجام بشه که توسط جراح خود معاینه شین.
رژیم غذایی سرشار از فیبر و نوشیدن مایعات زیاد.
در صورت نیاز از نرم کننده مدفوع یا ملین حجیم استفاده کنین.
بی شک بهترین و قطعی ترین راه برای درمان فیستول مقعدی در کودکان استفاده از تکنیک لیزر درمانی هس.
این تکنیک نوین که با حداقل درد و خونریزی، بدون نیاز به برش یا استفاده از بیهوشی عمومی انجام میشه، احتمال عود مجدد بیماری فیستول رو از بین میبره و به سایر بافت های اطراف آسیبی وارد نمیکنه.
فیستول مقعدی در بزرگسالان ممکنه با شدت بیشتری دیده شه و درد و ناراحتی زیادی رو برای فرد داشته باشه، به جهت درمان سریع فیستول مقعدی با لیزر در بزرگسالان مقاله مربوط به اونو بخونین.
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدن.
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
آدرس:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/