هیپوسپادیاس چیست؟
آنچه والدین باید در مورد بیماری هیپوسپادیاس در پسران بدانند!
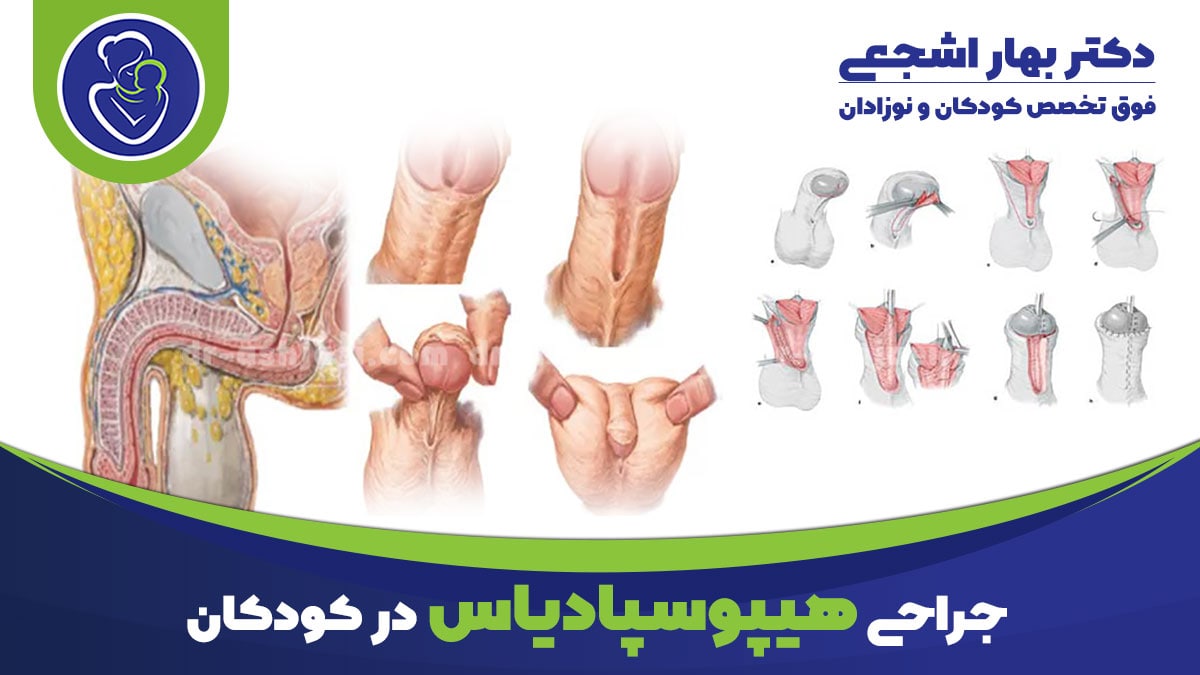
هیپوسپادیاس یک ناهنجاری هنگام تولد است که در آن دهانه مجرای ادرار در نوک آلت تناسلی نیست. در عوض، یا جایی در امتداد آلت تناسلی یا روی کیسه بیضه است.
هیپوسپادیاس یکی از شایع ترین ناهنجاری های هنگام تولد است. برآوردها حاکی از آن است که هیپوسپادیاس از هر دویست نوزاد یک نفر را مبتلا می کند.
یک نوزاد معمولاً در سن شش تا دوازده ماهگی تحت درمان هیپوسپادیاس قرار می گیرد. با این حال، درمان برای کودکان در هر سنی و بزرگسالان امکان پذیر است.
اگرچه هیپوسپادیاس عمدتاً در نوزادان پسر رخ می دهد، اما گاهی اوقات می تواند زنان را نیز مبتلا کند. یک گزارش موردی در سال 2019 اشاره میکند که هیپوسپادیاس زنانه آنقدر نادر است که بسیاری از کتابهای درسی از آن اشاره ای نمی کنند.
هیپوسپادیاس یک ناهنجاری هنگام تولد است که باعث می شود مجرای ادرار در زمانی که نوزاد در رحم است در مکان نامناسبی رشد کند. مجرای ادرار لوله ای است که ادرار را از مثانه به خارج از بدن می برد. دهانه مجرای ادرار معمولاً در نوک آلت تناسلی ایجاد می شود.
با این حال، در یک نوزاد مبتلا به هیپوسپادیاس، دهانه مجرای ادرار ممکن است در هر جایی در امتداد زیر آلت تناسلی ایجاد شود. در برخی موارد روی کیسه بیضه ظاهر می شود.
اگر مجرای ادرار در محل نامناسبی قرار گرفته باشد، ممکن است فرد در حالت ایستاده در ادرار کردن دچار مشکل شود. آنها همچنین ممکن است در مراحل بعدی زندگی با فعالیت جنسی مشکل داشته باشند.
انواع هیپوسپادیاس (Hypospadias)
محل مجرای ادرار نوع هیپوسپادیاس را مشخص می کند. انواع منبع مطمئن هیپوسپادیاس عبارتند از:
گلنولار یا زیر تاجی: در این شکل از هیپوسپادیاس، دهانه مجرای ادرار در نزدیکی سر آلت تناسلی ایجاد می شود.
دیستال یا میدشفت: در هیپوسپادیاس دیستال، دهانه مجرای ادرار در امتداد ساقه آلت تناسلی ظاهر می شود.
پروگزیمال یا پنوسکروتال: هیپوسپادیاس پروگزیمال زمانی است که دهانه مجرای ادرار بین پایه تنه آلت تناسلی و کیسه بیضه ایجاد می شود.
یک مقاله در سال 2021 گزارش می دهد که حدود 50٪ موارد هیپوسپادیاس گلنولار، 30٪ دیستال و 20٪ پروگزیمال هستند. پزشکان موارد هیپوسپادیاس گلانولار و دیستال را خفیف می دانند. هیپوسپادیاس پروگزیمال یک شکل مطمئن و پیچیده تر است.
علل هیپوسپادیاس و عوامل خطر
علت دقیق هیپوسپادیاس در حال حاضر ناشناخته است. با این حال، محققان معتقدند که می تواند نتیجه عوامل مختلفی باشد، از جمله:
ژنتیک
به نظر می رسد ژنتیک در خطر ابتلا به هیپوسپادیاس نقش دارد. تحقیقات انجام شده در سال 2017 نشان داد که 7 درصد از افراد مبتلا به هیپوسپادیاس بستگان مبتلا به این اختلال دارند.
علاوه بر این، خواهر یا برادر پسر کودک مبتلا به هیپوسپادیاس، 9 تا 17 درصد احتمال دارد که به این بیماری نیز مبتلا شود. محققان همچنین خاطرنشان کردند که هیپوسپادیاس دارای وراثت پذیری تخمینی 57-77٪ است. با این حال، تنها 30 درصد موارد هیپوسپادیاس یک علت ژنتیکی آشکار دارند.
مشکلات قبل یا حین بارداری
منبع معتبر CDCT بیان می کند که نوزادانی که از مادران 35 سال یا بزرگتر با چاقی متولد می شوند، بیشتر در معرض هیپوسپادیاس هستند. نوزادان نارس و دوقلوهای مونوکوریون - به معنی آنهایی که جفت مشترک دارند - نیز احتمال بیشتری دارد که به هیپوسپادیاس مبتلا شوند. جفت توسعه نیافته یا آسیب دیده نیز می تواند خطر ابتلای نوزاد به هیپوسپادیاس را افزایش دهد.
علاوه بر این، ممکن است بین لقاح آزمایشگاهی (IVF) و هیپوسپادیاس ارتباط وجود داشته باشد. با این حال، این پیوند همچنان بحث برانگیز است، زیرا IVF همچنین می تواند باعث نارس بودن و وزن کم هنگام تولد شود که هیپوسپادیاس با آن ارتباط دارد.
مسائل هورمونی
اگرچه ممکن است به خودی خود ایجاد شود، هیپوسپادیاس می تواند در کنار سایر شرایط نیز رخ دهد. این شرایط شامل بیضه های نزول نکرده و میکروپنیس است. هورمون های خاصی در رشد دستگاه تناسلی ضروری هستند.
بنابراین، کمبود هورمونی یک علت بالقوه هیپوسپادیاس است. علاوه بر این، CDCTrusted Source گزارش می دهد که تحقیقات نشان داده است که زنانی که هورمون های خاصی را قبل یا در طول بارداری مصرف می کنند، بیشتر احتمال دارد که نوزاد مبتلا به هیپوسپادیاس داشته باشند.
درمان هیپوسپادیاس
درمان هیپوسپادیاس می تواند به شدت بیماری بستگی داشته باشد. اگر فردی به دلیل هیپوسپادیاس خود مشکلی نداشته باشد، ممکن است نیازی به درمان نداشته باشد.
جراحی هیپوسپادیاس برای افراد در هر سنی مناسب است. با این حال، پزشکان معمولا آن را بر روی نوزادان 6 تا 18 ماهه انجام می دهند. افرادی که هیپوسپادیاس شدیدتری دارند ممکن است نیاز به جراحی داشته باشند که به طور کلی شامل چهار بخش است:
- صاف کردن ساقه آلت تناسلی در صورت خمیدگی
- ساخت کانال ادراری
- قرار دادن سوراخ مجرای ادرار در نوک آلت تناسلی
- انجام ختنه یا بازسازی پوست ختنه گاه
جراحی هیپوسپادیاس معمولاً حدود 1.5 ساعت برای هیپوسپادیاس دیستال طول می کشد. جراحی هیپوسپادیاس پروگزیمال می تواند تا 3 ساعت طول بکشد. اگر فردی دچار هیپوسپادیاس پروگزیمال با آکوردی شدید باشد، ممکن است در مراحل مرحله تحت عمل جراحی قرار گیرد.
نتیجه گیری
پس از درمان، افراد مبتلا به هیپوسپادیاس عموماً نتیجه درازمدت خوبی هم از نظر عملکردی و هم از نظر زیبایی دارند. با این حال، آنها ممکن است به همان سطح عملکرد نرسند یا ظاهر دستگاه تناسلی مشابهی با یک فرد بدون هیپوسپادیاس نداشته باشند.
گاهی اوقات، جراحی برای ترمیم هیپوسپادیاس می تواند منجر به مشکلات اضافی شود. فیستول یا سوراخ، شایع ترین مشکلی است که پس از جراحی هیپوسپادیاس رخ می دهد.
جای زخم نیز می تواند در داخل مجرای ادرار ایجاد شود. هر دوی این شرایط می توانند دفع ادرار را مختل کنند. پزشکان معمولاً می توانند هر گونه مشکل مربوط به جراحی را حدود 6 ماه پس از عمل اولیه برطرف کنند.
راه های ارتباط با ما
آدرس مطب: تهران_ انتهای بلوار کشاورز_ روبروی درب شرقی بیمارستان امام خمینی_ ساختمان شیشه ای سبز_پلاک ۳۷۰ شماره ۴۱۶ طبقه ۳ واحد ۱۹
تلفن: ۰۲۱-۴۴۸۰۶۶۶۸
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
معجزه جوانی با میکرونیدلینگ
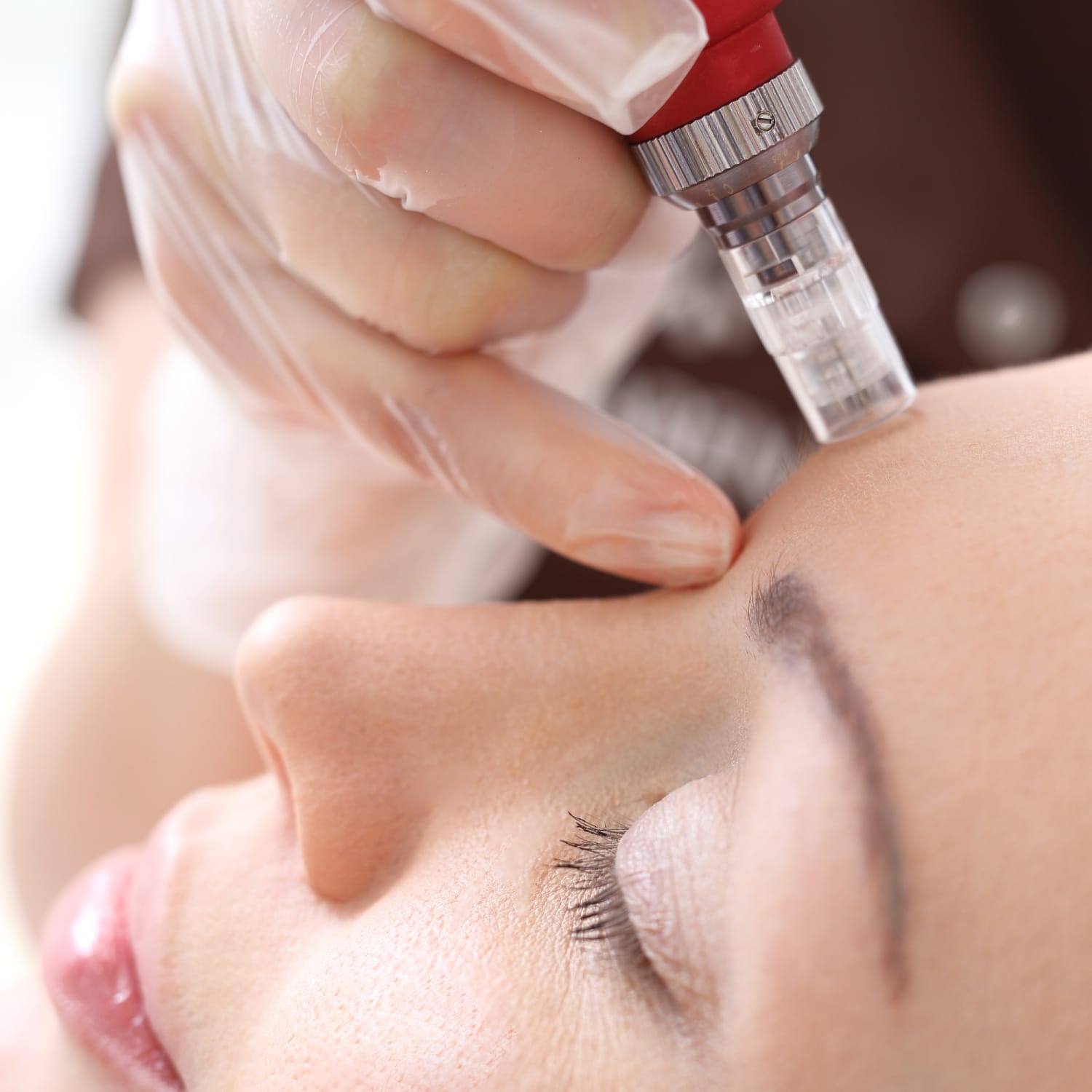
میکرونیدلینگ چیست؟
میکرونیدلینگ یک روش درمانی بسیار ساده، ایمن، موثر و کم تهاجمی است. در ابتدا برای جوانسازی پوست معرفی شد، اما اکنون برای طیف وسیعی از نشانهها از جمله اسکار آکنه، آکنه، اسکار پس از ضربه/سوختگی، آلوپسی، جوانسازی پوست، دارورسانی، هیپرهیدروزیس، علائم کشش و بسیاری از موارد استفاده میشود.
علاوه بر این، در طول 10 سال گذشته، نوآوری های بسیاری در ابزار اولیه که برای میکرونیدلینگ استفاده می شد، انجام شده است. این تکنیک را می توان با سایر تکنیک های جراحی ترکیب کرد تا نتایج بهتری به دست آورد.
به طور خاص، این یک تکنیک بسیار ایمن برای انواع پوست تیره است، که در آن خطر رنگدانههای پس از التهاب با سایر تکنیکهایی که به اپیدرم آسیب میرسانند بسیار زیاد است. میکرونیدلینگ در مدت کوتاهی، محبوبیت و مقبولیت انبوهی به دست آورده است.
میکرونیدلینگ یک تکنیک ساده، ارزان، ایمن و مؤثر است که به حداقل آموزش نیاز دارد. به طور سنتی به عنوان یک درمان القای کلاژن برای اسکارهای صورت و جوانسازی پوست استفاده می شود.
همچنین در حال حاضر به طور گسترده به عنوان یک سیستم تحویل پوستی برای داروها و واکسن های درمانی استفاده می شود.
زمان انجام میکرونیدلینگ
میکرونیدلینگ یک روش ساده در مطب است که بسته به ناحیه ای که باید درمان شود، ۱۰ تا ۲۰ دقیقه طول می کشد. بیماران باید قبل از انجام عمل مشاوره شوند. بهتر است پوست قبل از عمل حداقل یک ماه با فرمولاسیون ویتامین A و C دو بار در روز آماده شود تا کلاژن سازی پوست به حداکثر برسد.
ویتامین A بر 400 تا 1000 ژن تأثیر می گذارد که تکثیر و تمایز تمام سلول های اصلی اپیدرم و درم را کنترل می کنند و ویتامین C برای تولید کلاژن طبیعی ضروری است.
مزایای میکرونیدلینگ چیست؟
میکرونیدلینگ می تواند به بهبود ظاهر و بافت پوست شما کمک کند. این می تواند علائم کشش، اسکار، چین و چروک و سایر نگرانی های پوستی را به حداقل برساند. برخلاف برخی از روشهای جوانسازی صورت که از گرما، نور یا لیزر استفاده میکنند، خطر تغییر رنگ پوست را به همراه ندارد.
میکرونیدلینگ را برای افرادی که پوست تیره تر دارند ایده آل است. قبل از میکرونیدلینگ، باید با یک متخصص مراقبت های بهداشتی مشورت کنید. یک جراح پلاستیک، متخصص پوست یا متخصص زیبایی ممکن است میکرونیدلینگ را انجام دهد. اطمینان حاصل کنید که هر کسی که این روش را انجام می دهد تجربه این روش را داشته باشد.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/
درمان قطعی فیستول مقعدی
گروه سنی شایع بیماری فیستول
باید بدانید بیماری فیستول یک بیماری شایع است که عمدتاً جوانان را تحت تأثیر قرار می دهد و منجر به عوارض مزمن می شود. محدوده سنی ایجاد فیستول مقعدی 30 تا 40 سال است و میزان بروز آن در مردان بیشتر از زنان است . طبقه بندی بیماری فیستول به چهار نوع مختلف تقسیم می شود: بین اسفنکتریک، ترانس اسفنکتریک، سوپراسفنکتریک و خارج اسفنکتریک. با این حال، فیستول مقعدی پیچیده یک فیستول ترانس اسفنکتری است که بیش از 30 درصد از مجموعه اسفنکتر را شامل می شود. فیستول های مقعدی مربوط به اسهال مزمن، بیماری التهابی روده، تشعشع، بدخیمی، یا بی اختیاری مدفوع از قبل موجود، همگی به عنوان فیستول های پیچیده مشخص می شوند.
درمان فیستول مقعدی را می دانید؟
در طول عمل لیزر، مقدار دقیقی از انرژی لیزر از طریق پروب نازک لیزر به مجرای فیستول وارد می شود. پس از قرار دادن لیزر، بافت های فیستول از بین می روند و پروب لیزر به سمت عقب کشیده می شود و دستگاه بسته می شود.
لیزر درمانی برای فیستول خوب است؟
دوستان در اینجا به مزایای لیزر درمانی فیستول مقعدی می پردازیم
- روش کم تهاجمی
- بهبودی سریعتر از جراحی های معمولی
- بهبودی سریعتر و بازگشت به روال عادی
- رویه مهدکودک
- روش کوتاه و پیشرفته پزشکی
- عوارض بعد از جراحی کمتر است
- احتمال عود ناچیز است
اگه نمی خواین دچار فیستول مقعد بشید
- نوشیدن روزانه 8لیوان آب
- رژیم غذایی سرشار از فیبر شامل: برنج قهوهای . نان قهوهای .جو . ماکارونی گندم کامل. موز. سیب. گلابی . کلم بروکلی. گل کلم. اسفناج. هویج. گوجه فرنگی. پیاز. فلفل سبز
- میوه و سبزیجات فراوان
- پرهیز از نوشیدنی های کافئین دار
- پرهیز از غذاهای گرم و تند
- مواد غذایی حاوی ویتامین ها و املاح معدنی مانند حبوبات ، لبنیات و آجیل
- مصرف فراوان سیر و پیاز
- مصرف بادام ، بادام هندی و بادام زمینی
- هرروز مقداری عسل را با آب گرم ترکیب کرده و بنوشید .
- مصرف روغن زیتون که سرشار از چربی های سالمی است
- اگر روده ها در هر بار حجم کمتری غذا برای هضم داشته باشند فشار کمتری به روده ها و ناحیه ی مقعد وارد می گردد
راه ارتباطی ما
به نظر شما بهترین درمان شقاق چیه؟
افراد مستعد شقاق
عوامل ایجاد شقاق یا فیشر مقعدی یا بصورت مستقیم باعث ایجاد این عارضه میشوند و یا عامل زمینه ساز این بیماری هستند. هرچند نمیتوان نقش تغذیه و سبک زندگی را در ایجاد این بیماری نادیده گرفت. دوستان توجه کنید اصلیترین عامل این بیماری مقعدی معمولا زخم مجرای داخلی مقعد بخاطر اجابت سخت و خشک است, هر چند مدفوع نرم یا اسهالی هم می تواند باعث آن شود. زخم در این ناحیه با درد شدید همراه است و منجر به اسپاسم اسفنکتر و در نتیجه افزایش فشار روی عضله های اسفنکتر مقعد می شود که این خود باعث افت جریان خون به محل زخم و متعاقبا طولانی شدن دوره التیام زخم می شود.
درمان شقاق با لیزر
جراحی شقاق با لیزر کم تهاجمی است که معمولاً بین 15 تا 30 دقیقه بسته به سن بیمار، سایر شرایط پزشکی بیمار و شدت بیماری انجام می شود. جالبه بدونید این روش با استفاده از لیزر CO2 یا لیزر دایود 1470 نانومتر برای درمان شقاق مقعدی انجام می شود. پرتوهای لیزر ناحیه بافت اسکار را از بین می برند. این روش نیز به طور کلی تحت بیهوشی موضعی یا عمومی انجام می شود تا بیمار راحت باشد. حالا بریم مراحل در طول عمل را ببینیم چیا هستن:
- جراح به بیمار توصیه می کند که در وضعیت لیتوتومی قرار گیرد (به پشت دراز بکشید، باسن و زانوهای خود را خم کرده و ران ها را از هم باز کنید). این موقعیت به جراح کمک می کند تا محل جراحی را به وضوح تجسم کند.
- متخصص بیهوشی بسته به گزارش قبل از بیهوشی بیمار، بیهوشی موضعی یا عمومی انجام می دهد تا از هر گونه ناراحتی در حین جراحی جلوگیری کند.
- هنگامی که وضعیت بیمار تثبیت شد، جراح لیزر را در دهانه طبیعی مقعد قرار می دهد.
- سپس جراح لیزر را به محل شقاق منتقل می کند.
- سپس یک برش (با استفاده از لیزر) در عضلات مقعد ایجاد می شود و در نتیجه عضلات اسفنکتر شل می شوند.
- اسکار شقاق نیز در طی این فرآیند بهبود می یابد و در نتیجه بیمار بهبود می یابد.
- سپس بیمار پس از جراحی به اتاق ریکاوری منتقل می شود.
چه کسانی به جراحی فیشر با لیزر نیاز دارند؟
جراحی شقاق با لیزر برای بزرگسالان توصیه میشود که روشهای درمانی مرسوم در درمان شقاق مقعدی حاد یا مزمن ناکام باشند. عوامل ایجاد شقاق یا فیشر مقعدی یا بصورت مستقیم باعث ایجاد این عارضه میشوند و یا عامل زمینه ساز این بیماری هستند.
اما عوارض جراحی شقاق با لیزر
لیزر شقاق مقعدی خطر عوارض را در مقایسه با سایر درمان های جراحی شقاق مقعدی به حداقل می رساند. با این حال، برخی از خطرات و عوارض مرتبط با جراحی شقاق لیزری وجود دارد. این شامل:
- درد
- کبودی
- تورم در ناحیه تحت درمان.
- مشکل در دفع روده بعد از جراحی
اطلاعات بیشتر
برای اطلاعات بیشتر به سایت ما سر بزنید مقالات ما را بخونید و با روش های مختلف و راه های پیشگیری آشنا شوید.
چه کسانی به پیوند قلب نیاز دارند؟
پیوند قلب
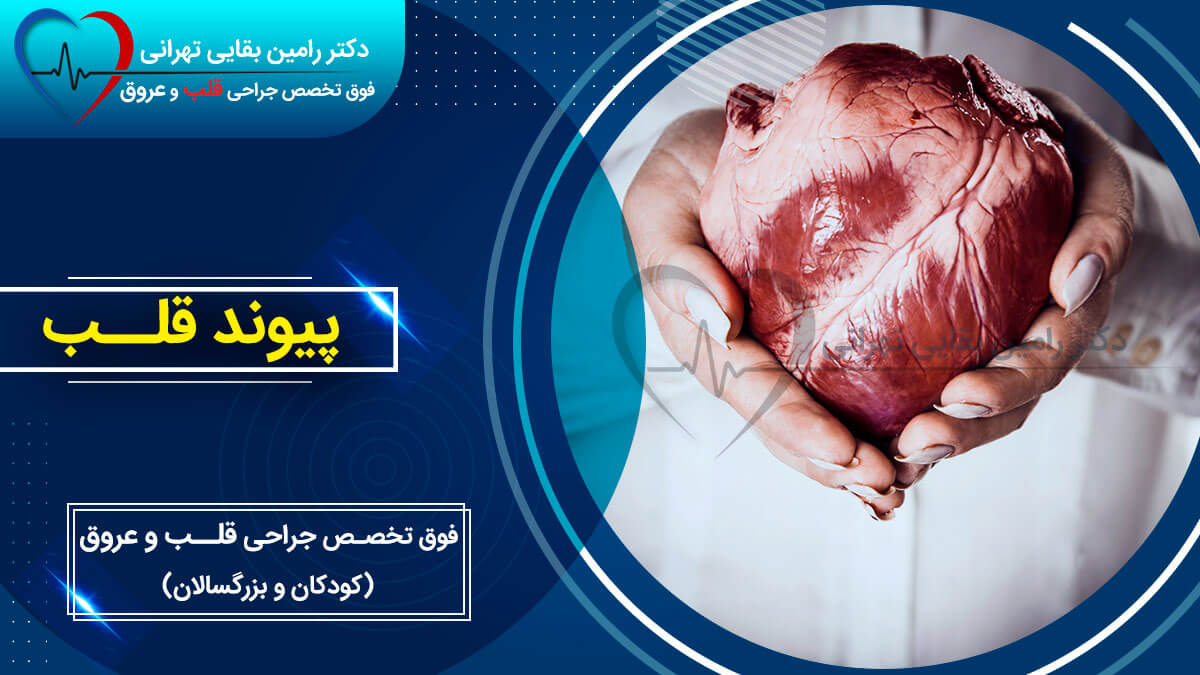
پیوند قلب جراحی است که قلب شما را با پیوندی از اهداکننده عضو جایگزین می کند. این تنها زمانی استفاده می شود که برای زنده ماندن بدون پیوند بسیار بیمار هستید. به لطف پیشرفت های پزشکی، پیوند قلب از میزان موفقیت بالایی برخوردار است. افراد پس از دریافت قلب جدید خود سال ها یا حتی دهه ها زندگی می کنند.
چه کسانی به پیوند قلب نیاز دارند؟
پیوند قلب آخرین راه درمان برای افرادی است که نارسایی قلبی در مرحله نهایی دارند. این بدان معناست که قلب شما آسیب یا ضعف دائمی دارد که مانع از پمپاژ خون کافی به بدن شما می شود. این نوع نارسایی قلبی می تواند به دلایل مختلفی رخ دهد. اکثر افرادی که نیاز به پیوند قلب دارند یکی از شرایط زیر را دارند:
کاردیومیوپاتی. این به هر بیماری اشاره دارد که به عضله قلب شما آسیب می رساند (کاردیو = قلب، myo- = عضله، پاتی = بیماری). علل شامل عفونت ها و بیماری های ژنتیکی است. گاهی اوقات، علت نامشخص (ایدیوپاتیک) حتی پس از آزمایش های گسترده است.
بیماری عروق کرونر. انسداد شریانهای قلب میتواند منجر به حملات قلبی شود که آسیبهای جبرانناپذیری به قلب شما وارد میکند.
بیماری قلبی مادرزادی. بیماری مادرزادی قلب یک نقص در ساختار قلب است که شما با آن متولد شده اید. برخی از اشکال بیماری مادرزادی قلبی می تواند منجر به نارسایی قلبی در مرحله نهایی شود که ممکن است نیاز به پیوند قلب داشته باشد.
بیماری دریچه ای قلب. اینها شرایطی هستند که به دریچه های قلب شما آسیب می رسانند.
پیوند قلب برای کودکان و بزرگسالان تا سن 70 سالگی و در برخی موارد تا سن 75 سالگی امکان پذیر است.
پیوند قلب به دو دلیل غیر معمول است:
کمبود قلب اهداکننده پیوند قلب نیاز به اهداکننده دارد و اهداکنندگان با کمبود مواجه هستند. به علاوه، اهدا کننده و گیرنده باید "همسان" باشند. این بدان معناست که هر دو نفر باید دارای گروه خونی سازگار و اندازه بدن مشابه باشند. بدون این تطابق، سیستم ایمنی گیرنده احتمال بیشتری دارد که قلب اهداکننده را پس بزند.
پیچیدگی پیوند. پیوند قلب جراحی بسیار پیچیده ای است. کمتر از 150 بیمارستان در ایالات متحده (از بیش از 6000 بیمارستان) وجود دارد که این جراحی را انجام می دهند.
ارزیابی پیوند. اهداکنندگان قلب کافی برای ارائه قلب به همه کسانی که به آن نیاز دارند وجود ندارد. بنابراین، ارزیابی تضمین می کند که شما بهترین شانس را برای بهره مندی طولانی مدت از آن دارید. ارزیابی پیوند شما شامل چندین بخش است.
ارزیابی های پزشکی لازم برای پیوند قلب
ارائه دهنده مراقبت های بهداشتی شما با اجرای چندین آزمایش مختلف سلامت کلی شما را بررسی می کند. برخی از تستهای ممکن، اما نه همه، در زیر فهرست شدهاند.
آزمایشهای آزمایشگاهی شامل آزمایشهای خون و ادرار است که شما را بررسی میکند:
ترکیب خون. ارائه دهنده شما سطح گلبول های قرمز، پلاکت ها و سایر اجزای خون شما را بررسی می کند. آنها همچنین شیمی خون شما را تجزیه و تحلیل می کنند تا نشانه هایی از شرایط دیگری را که ممکن است بر توانایی شما برای پیوند قلب تأثیر بگذارد، جستجو کنند.
سیستم ایمنی. ارائهدهنده شما از یافتههای تجزیه و تحلیل سیستم ایمنی استفاده میکند تا پیشبینی کند که سیستم ایمنی شما چقدر میتواند یک عضو اهداکننده را تحمل کند.
عملکرد کلیه. آزمایش ادرار نشان می دهد که کلیه های شما چقدر خوب کار می کنند.
استفاده از الکل، تنباکو و مواد مخدر. آزمایش الکل، تنباکو و مواد مخدر بخش مهمی از آمادگی شما است. قبل از پیوند باید از الکل، محصولات تنباکو (از جمله ویپینگ) و داروهای تفریحی (از جمله ماری جوانا) برای مدت طولانی خودداری کنید.

آزمایش های تصویربرداری که ممکن است به آن نیاز داشته باشید عبارتند از:
- اشعه ایکس.
- اسکن توموگرافی کامپیوتری (CT).
- تصویربرداری رزونانس مغناطیسی (MRI).
- اکوکاردیوگرافی.
تست های تشخیصی عملکرد قلب، سیستم تنفسی و گردش خون شما را بررسی می کنند. اینها ممکن است شامل موارد زیر باشد:
- الکتروکاردیوگرام (ECG یا EKG).
- تست استرس ورزش کنید.
- تست عملکرد ریوی (ریه).
- کاتتریزاسیون قلب
- مانیتور هولتر
آزمایش برای بیماری های خاص نیز امکان پذیر است، به ویژه موارد زیر:
- بیماری سل.
- اچآیوی.
- هپاتیت B.
- هپاتیت C.
- توکسوپلاسموز
- ویروس هرپس سیمپلکس.
- ویروس واریسلا زوستر (ویروسی که باعث آبله مرغان و زونا می شود).
گیرندگان پیوند باید قبل از پیوند در مورد واکسن ها به روز باشند. یک متخصص بیماری های عفونی به این روند کمک می کند.
حدود نیمی از افرادی که پیوند قلب دریافت می کنند بیش از 10 سال پس از عمل زندگی می کنند. پیشرفت در پزشکی و مراقبت از پیوند به این معنی است که افراد بیشتری 20 تا 30 سال یا بیشتر پس از پیوند زندگی می کنند.
پیوند قلب در کودکان
دریافت کنندگان پیوند قلب کودکان (کودکان 17 ساله و کمتر) نیز معمولاً نتایج خوبی دارند. حدود 92٪ حداقل یک سال پس از پیوند زندگی می کنند و کمی بیش از 70٪ حداقل 10 سال زندگی می کنند.
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
راه های ارتباط با دکتر بقایی
دکتر بقایی در طول هفته در بیمارستان های ایران مهر، نیکان ، بهمن، محب مهر و مدرس حضور دارند.
ویزیت های دکتر بقایی صبح ها تا ظهر در بیمارستان مدرس و به مدت دو روز در هفته در مطب صورت می گیرد.
شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/