خطرات بیضه های نزول نکرده
درمان بیضه های نزول نکرده در نوزادان

بیضه ها غدد جنسی مردانه که برای تولید مثل جنسی اسپرم و هورمون تولید می کنن. بیضه ها معمولاً در کیسه بیضه قرار دارن، اما گاهی اوقات یک یا هر دو بیضه پس از رشد به سمت پایین به داخل کیسه بیضه حرکت نمی کنن.
به این بیضه های نزول نکرده میگن و یا کریپتورکیدیسم گفته میشه. حدود پنج درصد از نوزادان پسر با بیضه های نزول نکرده به دنیا میان.
نشانه های بیضه نزول نکرده
علامت اصلی بیضه های نزول نکرده یه بیضه (یک بیضه منفرد) یا هر دو بیضه از بین رفته.
بیضه های نزول نکرده هیچ مشکلی در دفع ادرار کودک شما ایجاد نمی کنن و هیچ دردی ایجاد نمی کنن، مگه اینکه بند ناف متصل به بیضه (طناب اسپرماتیک) پیچ خورده باشه.
علت بیماری عدم نزول بیضه
بیضه ها در جنین پسر در داخل شکم تشکیل میشه. بیضه ها از لوله ای به نام کانال اینگوینال به سمت پایین حرکت می کنن و به داخل کیسه بیضه میرن.
معمولا در ماه هشتم بارداری اتفاق میوفته. نوزاد یا کودکی که بیضه های نزول نکرده داره، به جای کیسه بیضه، یک یا چند بیضه در کشاله ران یا شکم قرار می گیره.
دو نوع بیضه نزول نکرده وجود داره: مادرزادی و اکتسابی.
تعریف بیضه های نزول نکرده مادرزادی
نوزادانی که بدون بیضه در کیسه بیضه متولد میشن، دارای بیضه های نزول نکرده مادرزادی هستن. پزشکا نمی تونن علت شو پیدا کنن. با این حال، برخی از اختلالات هورمونی و ژنتیکی می تونه باعث نزول بیضه شه.
در نوزادانی که زود به دنیا میان (نوزادان نارس)، ممکنه تا زمان تولد نوزاد، بیضهها فرصت حرکت به سمت پایین به داخل کیسه بیضه رو نداشته باشه.
تعریف بیضه های نزول نکرده اکتسابی
گاهی اوقات کودکی با بیضه هایی در کیسه بیضه متولد میشه، اما بعداً بیضه های نزول نکرده ایجاد می کنن. همانطور که کودک رشد می کنه، طناب اسپرماتیک با همان سرعت رشد نمی کنه.
خیلی کوتاه میشه و بیضه رو به سمت کشاله ران به سمت بالا می کشه. ممکنه بین یک تا ده سالگی اتفاق بیوفته.
چه زمانی به پزشک مراجعه کنیم؟
اگه نوزاد شما با بیضه های نزول نکرده به دنیا بیاد، بیضه توسط پزشک کودک تون بلافاصله پس از تولد درمان میشه. وضعیت کودک شما تحت نظر خواهد بود.
اگه بیضه های کودک شما در بدو تولد در کیسه بیضه بود و یکی یا هر دوی اونا از کیسه بیضه ناپدید شد، به پزشک عمومی خود مراجعه کنین.
شما به یه متخصص اطفال یا جراح اطفال ارجاع خواهید شد. بسیار مهمه که بیضه ها تا کیسه بیضه پایین بیان.
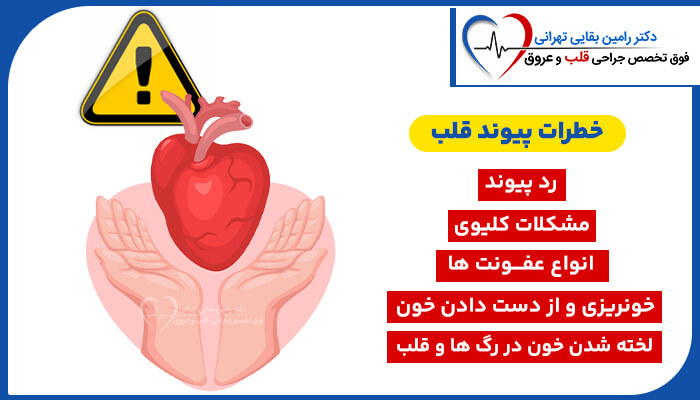
اگه بیضه ها پایین نیان، خطر مشکلات سلامتی مداوم وجود داره مانند:
پیچ خوردگی - طناب اسپرماتیک می تونه پیچ خورده و این می تونه خون رسانی به بیضه ها رو قطع کنه.
فتق – زمانی که یه حلقه روده وارد کیسه بیضه میشه فتق اینگوینال هس.
کاهش باروری - دمای بدن در شکم بالاتر از کیسه بیضه اس و این می تونه بر تولید اسپرم در بیضه ها تأثیر بذاره.
خطر ابتلا به سرطان بیضه - این اتفاق در تعداد نسبتاً کمی از پسران رخ میده. خطر معمولاً کمتر از 1 در 100 هس.
اعتماد به نفس ضعیف - به دلیل داشتن ظاهر غیر طبیعی اندام تناسلی.
چگونه بیضه های نزول نکرده درمان میشن؟
برای نوزادانی که با بیضه های نزول نکرده به دنیا میان، ممکنه بیضه ها خود به خود در سه ماه اول پس از تولد پایین بیان و نیازی به درمان نیس.
اگه بیضه ها خود به خود پایین نیان، کودک شما تحت نظر قرار می گیره و اگه بعد از شش ماه پایین نیاد، به عمل جراحی به نام ارکیدوپکسی نیاز میشه.
ارکیدوپکسی بیضه رو به محل طبیعی خود در کیسه بیضه پایین میاره.
ارکیدوپکسی تحت بیهوشی انجام میشه. در حین جراحی، یه برش کوچک در کشاله ران ایجاد میشه و بند ناف به آرامی کشیده میشه تا بیضه آزاد شه.
برش دوم در کیسه بیضه ایجاد میشه و بیضه در داخل کیسه بیضه محکم میشه.
سپس برش ها دوخته میشن. معمولاً عمل یه روزه اس و کودک شما باید بتونه در همان روز به خانه برن. عوارض ارکیدوپکسی نادره، ممکنه شامل:
بعد از اولین عمل بیضه به کیسه بیضه نمی رسه و باید دوباره این عمل انجام شه. اگر بیضه در شکم بسیار بالا باشه یا خون رسانی به بیضه ضعیف باشه، ممکنه کوچک شه کهاین مورد بسیار نادره.
مراقبت در منزل پس از جراحی
پس از جراحی فرزندتون، دستورالعملهای مراقبت بعد از عمل به شما داده میشه. در موارد زیر با جراح کودک یا بیمارستان تماس بگیرید:
کودک شما تب 38.5 درجه سانتیگراد یا بالاتر داره.
زخم ها عفونی میشن (قرمز، متورم یا ترشح می کنه).
شما به هر دلیل دیگه ای نگران هستین.
ممکنه لازم باشه به کودک تون مسکن بدین - پاراستامول معمولاً کافیه.
فعالیت کودک تون و در چند روز اول پس از جراحی محدود کنین - جراح به شما توصیه می کنه که چه زمانی کودک شما می تونه به فعالیت های عادی خود برگرده.
پیگیری پس از جراحی عدم نزول بیضه
چک آپ برای فرزند شما گذاشته میشه تا بعد از عمل به جراح خود مراجعه کنه. ممکنه برای اطمینان از باقی ماندن بیضه در کیسه بیضه، معاینات منظم لازم باشه.
کودک شما در نوجوانی باید یاد بگیره که چگونه خودآزمایی منظم بیضه رو انجام بده. نکات کلیدی که باید به خاطر بسپاریدن.
بیضه نزول نکرده زمانیه که بیضه ها در کیسه بیضه نیستن. اگه تا شش ماهگی بیضه ها به خودی خود به سمت پایین حرکت نکنن، عمل جراحی لازمه. این کار برای کاهش مشکلات بهداشتی مداوم انجام میشه.
این عمل یک روزه اس و کودک شما معمولاً همان روز به خانه میره. علت دقیق بیضه نزول نکرده مشخص نیس. ژن ها، سلامت مادر نوزاد و عوامل دیگه ممکنه اثر ترکیبی داشته باشن.
عوامل خطر عدم نزول بیضه
مواردی که ممکنه خطر بیضه نزول نکرده در نوزاد رو افزایش بده:
- زایمان زودرس یا وزن کم هنگام تولد.
- سابقه خانوادگی بیضه های نزول نکرده.
- شرایط سلامتی در نوزاد، مانند فلج مغزی یا مشکل دیواره شکم.
- مادر مبتلا به دیابت قبل یا در طول بارداری.
- مصرف الکل در دوران بارداری.
- کشیدن سیگار یا قرار گرفتن در معرض دود سیگار در دوران بارداری.
- قرار گرفتن در معرض برخی آفت کش ها در دوران بارداری.
عوارض عدم نزول بیضه
بیضه ها باید کمی خنک تر از دمای معمولی بدن باشن تا رشد کنن و خوب کار کنن. کیسه بیضه این مکان خنک تر رو فراهم می کنه. عوارض عدم قرارگیری بیضه در جایی که قراره باشه عبارتند از:
سرطان بیضه. مردانی که بیضه نزول نکرده دارن، بیشتر در معرض خطر ابتلا به سرطان بیضه هستن. این بیماری اغلب در سلول های بیضه که اسپرم نابالغ می سازن شروع میسه.
مشخص نیس چرا این سلول ها به سرطان تبدیل میشن.
این خطر در مردانی که بیضه های نزول نکرده در ناحیه معده دارن بیشتر از مردانی هس که بیضه های نزول نکرده در کشاله ران داشتن.
همچنین زمانی که هر دو بیضه تحت تأثیر قرار می گیره، این خطر بیشتره.
جراحی برای اصلاح بیضه نزول نکرده ممکنه خطر ابتلا به سرطان بیضه رو کاهش بده. اما خطر سرطان به طور کامل از بین نمیره.
مشکلات باروری این مشکلات باردار شدن شریک زندگی رو سخت تر می کنه. احتمال وقوع اونا در مردانی که بیضه نزول نکرده دارن بیشتره.
اگه بیضه نزول نکرده برای مدت طولانی بدون درمان بمونه، مشکلات باروری ممکنه بدتر شه.
سایر شرایط بهداشتی مرتبط با بیضه نزول نکرده عبارتند از:
پیچ خوردگی بیضه. این چرخش طناب هس که خون و به کیسه بیضه میاره. این یه مشکل دردناکه که خون بیضه رو قطع می کنه. بدون درمان سریع، ممکنه بیضه اونقدر آسیب ببینده که نیاز به جراحی داشته باشه.
ضربه. اگه بیضه در کشاله ران باشه، ممکنه در اثر فشار به استخوان شرمگاهی آسیب ببینه.
فتق اینگوینال. بخشی از روده می تونه از طریق یه نقطه ضعیف در عضلات ناحیه معده به کشاله ران فشار وارد کنه. برآمدگی که این امر ایجاد می کنه می تونه دردناک باشه.
پیگیری و درمان بیضه نزول نکرده
اغلب اوقات، بیضه در عرض چند ماه به جای خود حرکت می کنه. در ابتدا، باید منتظر بمونین و ببینین با معاینات منظم اوضاع چگونه پیش میره.
اگه تا ششماهگی به داخل کیسه بیضه نرفت، پزشک احتمالاً جراحی رو پیشنهاد خواهد کرد.
جراحی عدم نزول بیضه رایج ترین درمانه و تقریباً همیشه جواب میده. معمولاً زمانی که کودک 6 تا 12 ماهه اس انجام میشه تا بیشترین سود و داشته باشه.
درمان زودهنگام می تونه احتمال بروز مشکلات باروری پسر شما رو در آینده کاهش بده.
کودک شما دارو دریافت می کنه تا در طول عمل بیدار نباشه یا دردی احساس نکنه.
پزشک در حین جراحی:
یه سوراخ کوچک در کشاله ران یا پایین شکم ایجاد می کنه تا بیضه راو پیدا کنه.
به آرامی بیضه رو به سمت پایین حرکت میده.
یه برش کوچک در کیسه بیضه ایجاد می کنه و بیضه رو در جای خودش بخیه می زنه.
دهانه ها رو با بخیه هایی می بنده که خود به خود جذب میشن.
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
آدرس:
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
منبع: https://dr-ashjaei.com/
مزوتراپی با دکتر آقاپور
جوانسازی پوست با مزوتراپی

مزوتراپی از دو واژه لاتین "meso" و "therapy" گرفته شده. مزوتراپی که در لغت به معنای «درمان متوسط» است، نوعی درمان زیبایی محسوب میشه.
این روشی هس که بر روی لایه میانی پوست با استفاده از سوزن به عنوان روشی مشابه طب سوزنی انجام میشه.
به فرآیند تزریق آمینو اسیدها، مواد معدنی، آنزیم ها و ویتامین ها به لایه میانی پوست با کمک سوزن (گاهی به تنهایی یا مخلوط با یکدیگر)، مزوتراپی گفته میشه.
مزوتراپی برای همه افراد سالم بالای 18 سال تزریق میشه. مزوتراپی کاربرد و حوزه کاربرد بسیار وسیعی داره.
عوامل مختلفی مانند وضعیت سلامتی، سن، ویژگیهای فیزیکی و نیاز فرد، شرایطی هستن که محتوای تزریقی رو با استفاده از میکرواینجکشن تغییر میدن.
روش انجام مزوتراپی
مزوتراپی با استفاده از سوزن های بسیار ظریف و تزریق محلول های مخصوص به لایه میانی پوست در ناحیه مربوطه انجام میشه. این یه درمان برای آسیب های پوستی و تنظیم گردش خون ضعیفه.
محتوای محلول ها به محل مصرف، هدف مصرف، سن فرد و بسیاری از عوامل دیگه مثه مواد مورد نیاز فرد (ویتامین های شخصی، اسیدهای آمینه و مواد معدنی) بستگی داره.
قبل از استفاده از مزوتراپی، ابتدا یه معاینه فیزیکی انجام میشه. پس از معاینه فیزیکی بیمار، تشخیص قطعی در مورد هر ناراحتی بیمار داده میشه.
پس از نهایی شدن، یه کرم بی حس کننده رو روی ناحیه اعمال برای بیمار انجام میشه.
برای هر بیمار از سوزنهای یه بار مصرف استفاده میشه و محلولهایی که برای بیمار مناسب تشخیص داده میشه روی ناحیه مورد نظر اعمال میشه.
گاهی اوقات میشه با استفاده از یه تفنگ مکانیکی انجام بشه تا فرآیند تزریق در ناحیه ای که به طور مکرر اعمال میشه راحت تر باشه.
تزریق زاویه دار توسط پزشک به لایه میانی پوست در ناحیه ای که نیاز به درمان داره انجام میشه. مقدار بسیار کمی از محلول به این ناحیه تزریق تزریق میشه.
جلسات مزوتراپی بیشتری رو میشه با توجه به نیاز ناحیه خاصی از پوست انجام داد.
مزوتراپی یه روش درمانی سرپایی اهس که پس از استفاده نیازی به پانسمان نداره. در صورت عدم بروز عارضه، بیمار می تونه به راحتی پس از استفاده به زندگی عادی خود ادامه بده.
انواع روش های مزوتراپی
بسته به روش تزریق، سه نوع مزوتراپی متفاوت وجود داره. سه نوع مختلف عبارتند از: مزوتراپی نقطه به نقطه، مزوتراپی پوست فوقانی و مزوتراپی جامع.
همچنین، مزوتراپی به انواع مختلفی مانند مزوتراپی مو، مزولیفتینگ و مزوتراپی بدن با توجه به حوزه کاربرد تقسیم می شود.
پیش از انجام روش مزوتراپی، نیازها، سن و وضعیت سلامتی فرد بررسی میشه که بر اساس اون مواد مناسب مانند اسیدهای آمینه، آنزیم ها، هورمون ها، مواد معدنی، ویتامین ها، آنتی اکسیدان ها و اسید هیالورونیک تزریق میشه.
این مواد آماده شده با فرآیند مزوتراپی روی پوست جایی که نیازه اعمال میشه. این مواد که بر روی بافت پوست اعمال میشن، ساختارهایی به نام کلاژن و الاستین رو تحریک می کنن که پوست رو زنده و سفت و جوان می کنه.
مزوتراپی باعث تسریع گردش خون در ناحیه اعمال شده و تنظیم پاسخ ایمنی و گردش خون در سیستم لنفاوی میشه. همه این موارد با هم باعث تجدید پوست میشن.
بافت زیر جلدی ترمیم میشه و به این ترتیب بافت های شل شده سفتی قدیمی خودشون و به دست میارن و جوان سازی میشن.
نتایج و میزان موفقیت بسته به عواملی مانند تعداد جلسات، نسبت صحیح مواد تزریق شده و خود شخص متفاوته.
مزیت های مزوتراپی
مزوتراپی یه روش درمانیه که بسته به ناحیه مورد استفاده، فواید زیادی رو به روش های مختلف ارائه میده.
بسیاری از مشکلات مانند ترک، چین و چروک، لکه های خورشیدی، لکه های پوستی، مشکلات پوستی، چاق شدن ناحیه ای، سلولیت رو از بین می بره.
مزو یه روش درمانی هس که به ویژه برای افراد مبتلا به طاسی و مشکلات مو مانند آلوپسی که به عنوان یه مشکل ریزش مو در بین عموم شناخته میشه، استفاده میشه.
باعث رشد مو در ناحیه طاسی میشه. درد حاد یا مزمن رو در هر قسمت از بدن شما تسکین میده. این می تونه به ویژه برای برخی از مشکلات عروقی و آسیب هایی که هنگام انجام ورزش رخ میده مفید باشه.
یکی از مزایای اصلی مزوتراپی اینه که یه روش غیرجراحی هس که شامل حداقل زمان استراحته.
برخلاف روش های جراحی تهاجمی که نیاز به بیهوشی عمومی و دوره نقاهت طولانی دارن، مزوتراپی در عرض چند دقیقه انجام میشه و بیماران بلافاصله پس از اون می تونن به فعالیت های عادی خودشون برگردن.
مزوتراپی همچنین یه روش درمانی بسیار متنوعه که می تونه برای رفع طیف وسیعی از مسائل مورد استفاده قرار بگیره. اگه به دنبال جوانسازی پوست خود، کاهش ظاهر سلولیت یا افزایش رشد مو هستین، مزوتراپی می تونه به شما کمک کنه.
تزریق ها با سوزن های بسیار ظریف انجام میشه، ناراحتی و عوارض کمی داره و خطر کمی برای زخم یا عفونت وجود داره.
معایب مزوتراپی
استفاده از مزوتراپی مانند هر عمل پزشکی دارای عوارض جانبی هس. عوارض جانبی که پس از استفاده از مزوتراپی ایجاد میشه معمولاً طولانی نیس.
بروز عوارض جانبی از فردی به فرد دیگه متفاوته. برخی از بیماران هیچ گونه عوارض جانبی رو تجربه نمی کنن.
برخی از داروهایی که در حین مزوتراپی استفاده میشن می تونن باعث واکنش های آلرژیک در افراد شه.
به منظور جلوگیری از واکنش های آلرژیک، واکنش های پوستی باید با استفاده از دارو در قسمت کوچکی از سطح پوست دقیقاً 24 ساعت قبل از مزوتراپی کنترل شه.
عوارض بعد از مزوتراپی:
- حالت تهوع
- استفراغ
- اسهال
- تورم پوست
- حساسیت پوست
- احساس خارش و سوزش روی پوست
- بثورات روی سطح پوست
- کبودی روی سطح پوست
واکنش هایی مانند بثورات پوستی و جوش ممکنه در افرادی با پوست بسیار حساس دیده شه. همچنین امکان داره اسکارهای تیره در ناحیه کاربرد مزوتراپی وجود داشته باشه.
چه نکاتی رو بعد از مزوتراپی باید رعایت کنیم.
پس از انجام مزوتراپی مواردی وجود داره که باید به اونا توجه کرد. فردی که تحت مزوتراپی قرار می گیره، قطعاً نباید قبل و بعد از مصرف از داروهای رقیق کننده خون مانند آسپرین استفاده کنه.
در 10 تا 15 ساعت اول پس از استفاده از مزوتراپی نباید آب به ناحیه برخورد کنه.
لباس های تنگ مانند شلوار جین تنگ نباید استفاده شه چون می تونه بر گردش خون تأثیر بذاره.
در دو روز اول پس از استفاده از مزوتراپی، فرد نباید از نظر بدنی به خودش فشار بیاره.
در 10 تا 15 ساعت اول پس از مزوتراپی نباید آرایش رو روی پوست اعمال شه. قبل و بعد از مزوتراپی نباید از داروهای ضد التهابی استفاده کرد.
حتما باید قبل و بعد از مزوتراپی مواد غذایی سالم مصرف کنین.
الکل، کافئین، سیگار و غذاهای پر پروتئین نباید مصرف شه.
به منظور جلوگیری از تورم، کبودی و قرمزی در ناحیه استعمال، استفاده کمپرس سرد روی و اطراف اون انجام شه.
کمپرس چای بابونه سرد یا ژل سرد برای این فرآیند کافی هس.
ناحیه ای که مزوتراپی در اون قسمت انجام شده نباید خراشیده شه. هیچ فشاری نباید به ناحیه مربوطه وارد بشه.
برای جلوگیری از عفونت تا حد امکان نباید اون ناحیه رو لمس کرد. قبل از دست زدن به محل مورد نظر، دست ها باید شسته شه.
تمام توصیه های پزشک باید با دقت و بدون از قلم انداختن رعایت بشه.
روش مزوتراپی حتما باید توسط پزشک متخصص انجام شه. همکاری با یه کلینیک معتبر و با تجربه بسیار مهمه. مزوتراپی مطمئناً نباید در کلینیکی که هیچ آموزشی ندیده و مجاز به استفاده از داروهای مزوتراپی نیس انجام شه.
موارد ممنوعیت مزوتراپی
مزوتراپی در شرایط خاصی توصیه نمیشه:
- زنان حامله
- مادران شیرده
- افرادی که سابقه فلج دارن.
- بیماران دیابتی که مجبور به استفاده از انسولین هستن.
- بیماران سرطانی
- بیماران مبتلا به اختلالات انعقادی خون
- افرادی که به هر ماده ای که در فرآیند میکرواینجکشن استفاده می شود حساسیت دارن.
- افرادی که مشکل کهیر دارن.
- افراد مبتلا به بیماری های قلبی که با استفاده از چندین دارو درمان میشن.
روش مزوتراپی بدون سوزن
مزوتراپی بدون سوزن روش مزوتراپی هس که با استفاده از دستگاه های اولتراسونیک برای افرادی که به روش مزوتراپی با استفاده از سوزن حساس هستن انجام میشه.
دستگاه اولتراسونیک مخلوط دارو رو بدون استفاده از سوزن به پوست منتقل می کنه. دستگاه اولتراسونیک به غشای سلولی که معمولاً نیمه تراوا هس اجازه میده تا برای مدت کوتاهی کاملاً نفوذپذیر شه.
غشای سلولی که کاملاً نفوذپذیر میشه، مایع منتقل شده رو با بردن اون به داخل سلول جذب می کنه. مزوتراپی بدون سوزن برای درمان مو، افزایش تعادل رطوبت در پوست و مو، سفت کردن بدن، کاهش چین و چروک سطح پوست و جوانسازی صورت استفاده میشه.
بر اساس نتایج تحقیق، روش مزوتراپی با سوزن نتایج موفق تری نسبت به روش های مزوتراپی بدون سوزن داشته. موثرترین کاربرد در مزوتراپی با استفاده از سوزن انجام میشه. مزوتراپی بدون سوزن روشی هس که توسط افرادی که به سوزن حساسیت دارن ترجیح داده میشه.
مزوتراپی چه کاربرهایی داره؟
مزوتراپی به عنوان یه روش تسکین درد در بیماری های دردناک کوتاه مدت و طولانی مدت مانند دردهای قاعدگی، میگرن، فیبرومیالژیا، سندرم سرویکوبراکیال، نورالژی و نقرس استفاده میشه.
مزوتراپی همچنین می تونه در شرایط التهابی مانند آسیب های ورزشی، آسیب های عضلانی - تاندون، بورسیت یا میوزیت انجام بشه. درمان تجمع مایع دردناک و ملتهب در نواحی مفصلی هم با مزوتراپی قابل انجام هس.
در این گونه بیماری های روماتیسمی، این بیماری ها به راحتی و به سرعت با داروهایی که مستقیماً روی آن ناحیه با میکرواینجکشن اعمال میشه، درمان میشن.
مزوتراپی همچنین برای از بین بردن برخی از بیماری های عروقی استفاده میشه.
بیماری عروقی به نام واریس ناشی از اختلال گردش خون یه بیماریه که با مزوتراپی درمان میشه.
تفاوت روش مزولیفتینگ و مزوتراپی بدن
در مزولیفتینگ و مزوتراپی بدن بسیاری از بیماری های پوستی مانند لکه ها، لکه های خورشیدی، لکه های پوستی، خال های مادرزادی، آکنه، فیستول، اسکارهای آکنه، ترک های زایمان، ترک هایی که با افزایش وزن ایجاد میشن، درمان میشه.
پیری پوست صورت و برطرف می کنه و باعث اصلاح رنگ پوست فرد میشه. بافت کلاژن که با افزایش سن کم میشه باعث افتادگی و چین و چروک روی پوست میشه.
روش های اعمال شده به عنوان میکرواینجکشن در مزوتراپی باعث ترمیم بافت کلاژن میشه. مزولیفتینگ روشی بسیار موثر برای نوسازی پوست هس که امروزه بسیار مورد استفاده قرار می گیره.
این روش که نقش مهمی در کاهش علائم پیری داره بسیار موثره. بازسازی، روشنایی، درخشندگی سالم، پر شدن پوست پس از مزولیفتینگ به طور قابل توجهی قابل مشاهده اس.
مزولیفتینگ فرآیند جایگزینی مواد طبیعی و مورد نیاز پوست هس و استفاده از اون در مقادیر بسیار کم انجام میشه، احتمال عوارض جانبی اون کمه. در حالی که مزولیفتینگ پوست رو قادر می کنه رطوبت از دست رفته شو به دست بیاره، تولید الاستین و کلاژن طبیعی رو در پوست افزایش میده.
درست قبل از اعمال مزوتراپی روی صورت، پوست به خوبی ضد عفونی و تمیز میشه. پوست با فرآیند وارد کردن مواد مورد نیاز مانند مواد معدنی، ویتامین ها، اسیدهای آمینه، اسید هیالورونیک، آنتی اکسیدان ها به پوست بازسازی میشه.
اختلال سلولیت ناشی از اختلال گردش خون پوست در مردان و زنان دیده میشه. مزوتراپی همچنین برای از بین بردن ظاهر سلولیت کاربرد داره.
مایعات تزریق شده به لایه میانی پوست، گردش خون زیر پوست رو تسریع می کنه، گردش لنفاوی رو تنظیم می کنه، چربی ها رو حل می کنه، بافت های همبند سفت رو حل می کنه و به از بین بردن سلولیت کمک می کنه.
پس از انجام مزوتراپی، با تغذیه سالم و ورزش منظم میشه از تشکیل سلولیت جلوگیری کرد.
فواید مزوتراپی صورت و پوست
مزوتراپی ظاهری شاداب، سالم و روشن به پوست مات، کدر، رنگ پریده و خسته میده.
مشکلات پوستی مانند تورم، کبودی و قرمزی زیر چشم رو از بین می بره. چربی های ذخیره شده محلی رو از بین می بره. سلولیت نارنجی روی سطح پوست را از بین می بره و درمان می کنه.
باعث از بین بردن چین و چروک ناشی از پیری پوست میشه. جای زخم روی سطح پوست، ترک های روی پوست و تمام لکه های روی سطح پوست درمان می کنه.
کک و مک رو درمان می کنه. از افتادگی پوست در گردن، ناحیه دکلته و دست ها که راحت ترین نواحی با افزایش سن هستند، جلوگیری می کنه و به بافت زیر جلدی اجازه میده قابلیت ارتجاعی خودشون و به دست بیارن.
پوست رو با رطوبت اشباع می کنه و اونو سالم، روشن، پرتر و سفت تر و جوان می کنه.
روش مزوتراپی مو
مزوتراپی مو امکان بازسازی مو رو بدون استفاده از روش های جراحی فراهم می کنه. مشکلات مو مانند آلوپسی، ریزش بیش از حد مو و طاسی رو درمان می کنه.
همچنین باعث رشد مو و کاهش شوره سر میشه. ریزش مو به طور کلی ناشی از کمبودهای تغذیه ای، کمبود هورمون در اطراف فولیکول های مو، گردش خون ضعیف در پوست سر و کاهش DHT در مردان هس.
مزوتراپی نوعی درمان با هدف اصلاح این مشکلات هس. منشا اصلی مشکلاتی مانند ریزش مو رو درمان می کنه. مزوتراپی مو روش درمانیه که هم برای زنان و هم برای مردان قابل استفاده اس.
روش درمانی موثر برای ریزش موی ارثیه. مواد مغذی، برخی مواد معدنی و ویتامینهایی که به پوست سر تزریق میشن، متابولیسم سلولهای مو رو تسریع میکنه، گردش خون پوست سر رو افزایش میده و عفونتهای پوست سر رو از بین میبره.
موهایی سالم تر، بلندتر، حجیم تر و قوی تر میده. مشکلات مو به دلیل عواملی مانند ژنتیک، استرس، آلودگی های محیطی، اشعه ماوراء بنفش، کمبودهای تغذیه ای، اختلالات خواب، عدم تعادل هورمونی هس.
کاربرد مزوتراپی فولیکول های مو رو با اسیدهای آمینه، ویتامین ها، مواد معدنی و مواد مغذی تغذیه می کنه. استفاده از مزوتراپی که فولیکول های مو و احیا می کنه و گردش خون رو تسریع می کنه از ریزش مو جلوگیری می کنه.
روش مزوتراپی مو باعث تقویت فولیکول های مو و جلوگیری از ریزش مو در صورت اعمال پس از کاشت مو میشه.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/
میزان بقا پس از پیوند قلب چقدره؟
خطرات جراحی پیوند قلب - Heart transplant
پیوند قلب یه روش جراحیه که شامل برداشتن یه قلب بیمار و ضعیفه که با قلب اهداکننده مرده جایگزین میشه. مدت زمان عملکرد قلب پیوند شده و مدت زمان زندگی گیرنده پیوند به عوامل زیادی بستگی داره.
از زمان اولین پیوند موفقیت آمیز قلب انسان در سال 1967، میزان بقا به طور پیوسته بهتر شده. در کوتاه مدت، بیشتر مطالعات نشون داده که حداقل 9 نفر از هر 10 نفری که پیوند قلب میشن، تا سال بعد زنده می مونن.
مطالعه ای در سال 2020 روی بیش از 30000 نفری که پیوند قلبی شده بودن و بالای 50 سال سن داشتن، نشون میده که میزان بقای کلی یه ساله حدود 89٪ درصد هس.
حدود نیمی از این افراد حداقل 12 سال پس از جراحی زنده موندن. تحقیقات دیگه ای، از جمله گزارش سال 2020، نشون میده که میانگین بقای بینالمللی به 10 سال نزدیکتره. اما این ارقام می تونن از یه کشور به کشور دیگه به طور قابل توجهی متفاوت باشه.
پیش بینی اینکه قلب پیوندی تا چه مدت به تپیدن ادامه میده کار دشواریه. در حالی که نارسایی شدید قلبی دلیل اصلی نیاز یه فرد به پیوند قلب میشه، عوارض دیگه ای مانند فشار خون ریوی وجود داشته باشه که می تونه بر قلب اهدایی تأثیر بذاره.
قلب اهدا کننده ممکنه یه بیماری قلبی از پیش وجود داشته باشه که پس از پیوند بدتر میشه. یکی از شایعترین دلایلی که قلب پیوندی از کار میوفته، رد شدن توسط سیستم ایمنی گیرنده اس که به عنوان یه جسم خارجی به قلب جدید حمله میکنه.
مصرف داروهای سرکوب کننده سیستم ایمنی می تونن خطر طرد شدن رو کمتر کنه، اما همیشه نمی تونه از اون جلوگیری کنه.
پیوند قلب چه میزان موفقیت آمیزه؟
با افزایش تعداد پیوند اعضا که هر سال انجام میشه، نرخ بقای گیرندگان و دوام اعضای اهدا کننده هم بیشتر شده. در حالی که نمونه هایی از افرادی وجود داره که 20 یا 30 سال یا بیشتر با عضو پیوند شده زندگی می کنن، متوسط طول عمر اونا کوتاه تره.
در گزارشی معتبر در سال 2019 نرخ بقای زیر رو برای برخی از پیوندهای رایجتر عضو نشون میده:
قلب: 9.4 سال
کلیه: 12.4 سال
کبد: 11.1 سال
میزان بقا پس از پیوند قلب (بر اساس سن)
سن شما هنگام پیوند قلب یکی از چندین عوامل مهمیه که برمیزان موفقیت به زندگی شما تأثیر می ذاره. عوامل دیگه عبارتند از شرایطی مانند دیابت، سابقه مصرف سیگار و سایر ملاحظات مربوط به سلامتی و سبک زندگی.
مطالعهای در سال 2016 به بررسی میزان بقا بر اساس گروه سنی پرداخته. این یافته ها میزان مرگ و میر 5 ساله پس از پیوند رو بر اساس گروه سنی نشون میده:
18 تا 59 سال: 26.9٪
60-69 سال: 29.3٪
70 سال و بالاتر: 30.8٪
درصد کمتر به این معنی هس که عمل پیوند قلب تا حد زیادی در طول 5 سال آینده موفقیت آمیز بوده.
بعد از پیوند قلب چه کارهایی رو نباید انجام بدیم؟
بهبودی کامل از پیوند قلب می تونه حداقل 3 ماه طول بکشه. در طی چند ماه اول، مهمه که از وارد کردن فشار اضافی به قلب و برش قفسه سینه خودداری کنین.
یعنی به مدت 6 هفته پس از جراحی از بلند کردن وسایل سنگین خودداری کنین و 6 تا 8 هفته پس از عمل از رانندگی با ماشین خودداری کنین. از اونجایی که داروهایی که مصرف می کنین پاسخ سیستم ایمنی بدن شما رو سرکوب می کنن، باید اقدامات احتیاطی رو برای جلوگیری از عفونت انجام بدین.
حنما با واکسیناسیون ها هماهنگ باشین و اقداماتی رو برای کاهش خطر عفونت انجام بدین، مانند شستن منظم دست ها و از وقت گذرانی در اطراف افراد بیمار دوری کنین.
عوارض جراحی پیوند قلب
جراحی قلب باز، جان انسان ها رو نجات میده اما ممکنه با عوارض جانبی طولانی مدت مانند درد مزمن، مشکلات تمرکز یا اضطراب هم همراه باشه. مراقبت های پس از اون و عادات ارتقا دهنده سلامتی می تونن به حداقل رسوندن خطرات کمک کنه.
جراحی قلب باز جراحی هس که در اون قفسه سینه باز میشه و جراحی روی قلب انجام میشه. این بیماری با برخی خطرات فوری مانند زخم قفسه سینه، درد یا عفونت همراه هس.
در طولانی مدت، بیماران ممکنه عوارض جانبی مانند ضربان قلب نامنظم یا تغییرات ذهنی و عاطفی رو تجربه کنن. خوشبختانه، بیشتر عوارض جانبی باید در عرض حدود شش ماه از بین میرن.
با پیروی از دستورالعمل های پزشک، حفظ سبک زندگی سالم و کاهش استرس خطرات رو به حداقل برسونین.
عوارض بلند مدت جراحی قلب باز
برخی از بیماران برای هفته ها یا ماه ها پس از جراحی قلب باز عوارض جانبی رو تجربه می کنن. نوع مشکل قلب، روش جراحی و سلامت عمومی شما، همگی در بروز مشکلات نقش دارن.
عوارض طولانی مدت جراحی قلب شامل:
- آریتمی (ضربان قلب نامنظم)
- لخته شدن خون
- درد مزمن در ناحیه قفسه سینه
- آسیب بافتی
- ذات الریه
- یبوست ناشی از دارو
- تغییرات شناختی مانند مشکلات تمرکز
- تغییرات عاطفی مانند اضطراب، استرس یا افسردگی
اگه عمل جراحی قلب به دلیل یه رویداد اورژانسی مثه حمله قلبی اتفاق بیوفته، خطر عوارض بیشتر میشه.
- دیابت
- بیماری کلیوی
- بیماری ریه
- بیماری شریان محیطی (PAD)
چگونه خطرات بلند مدت پس از جراحی قلب باز رو به حداقل برسونیم؟
راه هایی برای کم کردن خطر مشکلات بعد از جراحی وجود داره، از جمله:
پیروی از توصیه های پزشکی بعد از جراحی
ایجاد تغییرات در سبک زندگی سالم برای قلب اولویت دادن به برخی غذاها، فعالیت بدنی، ورزش منظم، ترک سیگار در صورت سیگار کشیدن و حفظ وزن متوسط
حفظ فشار خون و سطح کلسترول سالم
اجتناب از بلند کردن اجسام سنگین یا سایر فعالیتهایی که میتونه بر سلامت شما تأثیر منفی بذاره.
مدیریت استرس و اضطراب
حفظ یه برنامه خواب سالم
گزارش هر گونه علائم تورم، عفونت، تب، احتباس مایعات یا تغییرات ضربان قلب به پزشک
بیشتر بیمارستان ها برنامه توانبخشی قلبی رو پیشنهاد می کنن که معمولاً شامل آموزش، فیزیوتراپی و حمایت عاطفی هس.
جراحی قلب باز و تغییرات عاطفی افراد
جراحی قلب باز یه روش بزرگه که به طور قابل توجهی ممکنه با برخی تغییرات عاطفی همراه باشه. برخی از افراد پس از این روش تغییراتی رو تجربه می کنن، مثه:
- اضطراب
- فشار
- افسردگی
- تحریک پذیری
- تغییرات خلق و خوی
- کابوس ها
- عزت نفس پایین
- مسائل مربوط به تمرکز
- مشکلات مربوط به حافظه
همچنین گزارشات نشون میده که افرادی که تحت پیوند قلب قرار می گیرن، امکان دارهاین موارد رو تجربه کنن:
- تغییرات شخصیتی
- ترجیحات غذایی تغییر می کنده.
- هذیان
- روان پریشی
با این حال، تغییراتی که در پیوند قلب رخ میده هنوز به خوبی شناخته نشده، تا حدی به این دلیل که این عمل هنوز بسیار نادره.
تغییرات مثبت جراحی پیوند قلب
یه گزارش در سال 2019 که در خاورمیانه انجام شده، نشون داده که مسائل مربوط به سلامت روان در واقع در هفتههای پس از جراحی قلب باز کمتر شده.
محققان میگن که در حالی که تعداد قابل توجهی از شرکت کنندگان در مطالعه قبل از انجام جراحی علائم اضطراب و افسردگی رو داشتن، علائم اضطراب و افسردگی در شش ماه پس از عمل بسیار کمتر از قبل از عمل بوده.
برخی از افراد به مدت یه هفته پس از جراحی کاهش شناختی رو تجربه کردن اما پس از معاینه شش ماهه به طور قابل توجهی بهتر شدن. کیفیت کلی زندگی هم برای اکثر بیماران به طور قابل توجهی بهتر شده.
در حالی که این مطالعه کوچک هس، نشون میده که جراحی قلب تاثیر طولانی مدت مثبتی رو برایبیشتر بیماران دارشته.
رژیم و تغذیه پس از پیوند قلب
پس از پیوند قلب، ممکنه لازم باشه رژیم غذایی خودتون و برای حفظ سلامت و عملکرد خوب قلب تنظیم کنین. حفظ تناسب اندام با رژیم غذایی و ورزش منظم می تونه به شما در جلوگیری از عوارضی مانند فشار خون بالا، بیماری قلبی و دیابت کمک بکنه.
همچنین متخصص تغذیه می تونه در مورد نیازهای غذایی شما صحبت کنه و پس از پیوند به سوالات شما پاسخ بده.
پیشنهادات متخصص تغذیه شما ممکنه شامل موارد زیر باشه:
- داشتن یه رژیم غذایی سالم و متعادل و شامل مقدار زیادی از غذاهای گیاهی
- خوردن مقدار زیادی میوه و سبزیجات هر روز
- خوردن گوشت بدون چربی مانند ماهی یا مرغ
- انتخاب غذاهایی که سدیم (نمک)، چربی و شکر اضافه شده کم تا متوسط
- انتخاب غذاهای سرشار از فیبر مانند میوه ها، سبزیجات و غلات کامل
- انتخاب چربی های سالم برای قلب، مانند آووکادو، ماهی آزاد و آجیل
همچنین ممکنه:
نوشیدن شیر کم چرب یا بدون چربی یا خوردن سایر محصولات لبنی کم چرب یا بدون چربی، برای کمک به حفظ کلسیم کافی در بدن
اجتناب از میوه هایی که می تونن بر داروهایی که بعد از پیوند مصرف می کنین تأثیر بذارن. به عنوان مثال میشه به گریپ فروت، پرتقال سویا و انار اشاره کرد.
رسیدن به وزن مناسب و حفظ اون
پیروی از دستورالعمل های ایمنی مواد غذایی برای کاهش خطر عفونت
اجتناب از مصرف بیش از حد الکل
با نوشیدن آب کافی و سایر مایعات هر روز هیدراته بمانید.
دکتر رامین بقایی بهترین جراح پیوند قلب در ایران
دکتر رامین بقایی تهرانی یکی از بهترین و ماهرترین پزشکان جراحی فوق تخصصصی قلب و عروق بزرگسالان و کودکان در تهران هستن. ایشان فارغ التحصیل پزشکی عمومی و جراحی عمومی از دانشگاه تهران و فارغ التحصیل جراحی قلب از دانشگاه ایران هستن.
ایشان عضو هیئت علمی دانشگاه علوم پزشکی ایران و شهید بهشتی هستن و به مدت شش سال عضو هیئت بورد جراحی قلب کشور در انجمن جراحان قلب ایران بودن.
دکتر رامین بقایی ریاستی به مدت سه سال رو در بخش جراحی قلب در بیمارستان شهید مدرس تهران، در کارنامه سوابق علمی و آموزشی خود دارا هستن.
دکتر رامین بقایی پزشک و جراحی با تجربه هستن که خدماتی همچون پیوند قلب، جراحی آئورت، جراحی و درمان انواع بیماریهای عروق کرونری و … رو به بیماران و مراجعه کنندگان خود ارائه میدن.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
تنگی مجرای ادرار در نوزادان (urethral stricture)
بهترین جراح نوزادان و کودکان
هنگامی که پوشش مجرای ادرار یه اسکار تشکیل میده و سوراخ باریک میشه و عبور ادرار رو دشوار می کنه، به این حالت تنگی مجرای ادرار گفته میشه.
اگه علائم ادراری غیرعادی رو تجربه کردین یا در ادرار کردن مشکل دارین، ممکنه دچار تنگی مجرای ادرار شدین.
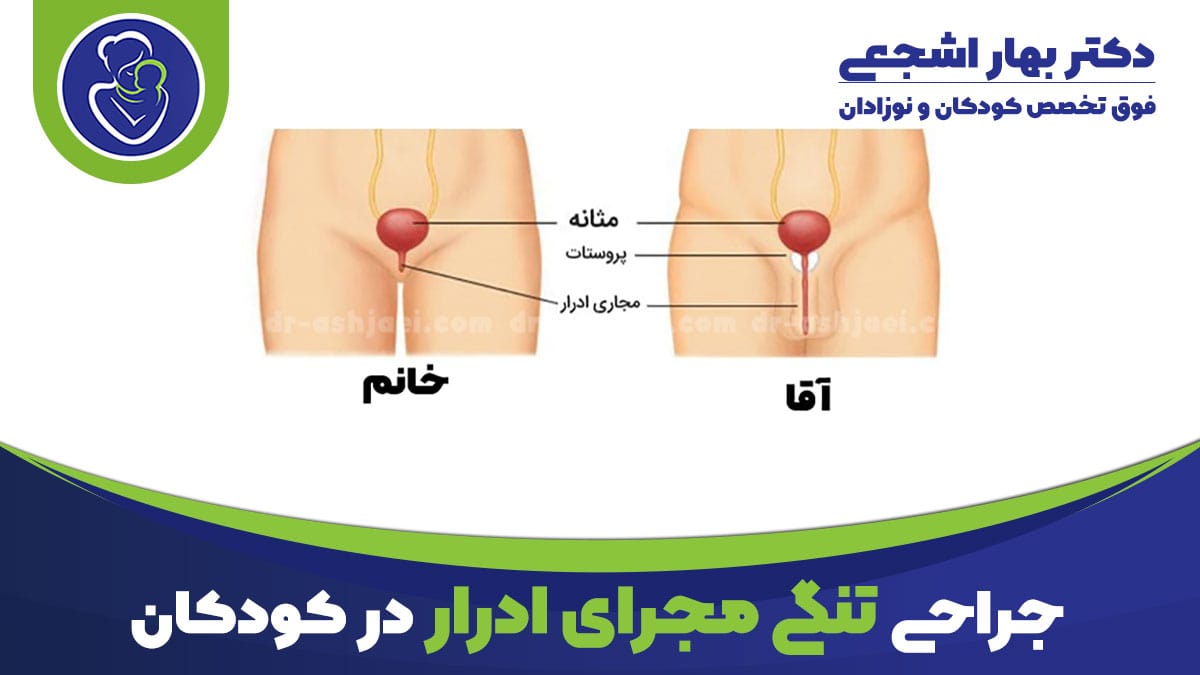
مجرای ادرار لوله ای هس که ادرار رو از مثانه به نوک آلت تناسلی می رسونه. از غده پروستات و پایین آلت تناسلی می گذره.
تنگی مجرای ادرار می تونه باعث جریان بسیار آهسته ادرار بشه یا تخلیه کامل مثانه رو دشوار کنه.
ممکنه احساس کنین که باید بلافاصله پس از رفتن به دستشویی، یا نیاز مکرر یا فوری به ادرار کردن، دوباره ادرار کنین. همچنین ممکنه باعث درد، خونریزی و ترس از ادرار شه.
با گذشت زمان، تنگی مجرای ادرار می تونه باعث آسیب دائمی مثانه، عفونت های مکرر دستگاه ادراری (UTIs)، خون در ادرار، پشتیبان ادرار در کلیه ها یا آسیب کلیه شه.
علت ایجاد تنگی مجرای ادراری
اغلب، تنگی مجرای ادرار ناشی از تروما یا در اثر آسیبی مانند تصادف با اتومبیل یا دوچرخه یا عوارض ناشی از یه روش پزشکی مانند قرار دادن کاتتر مجرای ادرار، پرتودرمانی یا جراحی پروستات هس.
گاهی اوقات، عفونت مجرای ادرار یا سوزاک (یه بیماری مقاربتی) می تونه باعث تنگی مجرای ادرار بشه.
تشخیص تنگی مجرای ادراری
برای آزمایش تنگی مجرای ادرار، ممکنه یه معاینه فیزیکی یا یکی از این تستهای تشخیصی انجام شه:
تست تصویربرداری با اشعه ایکس به نام اورتروگرام رتروگراد (با رنگ کنتراست) برای ارزیابی طول تنگی و چگالی تنگی
آزمایش جریان ادرار و سونوگرافی برای مشاهده اینکه چگونه جریان ادرار تحت تأثیر تنگی مجرای ادرار قرار می گیره.
سونوگرافی برای تعیین اینکه آیا بعد از دفع ادرار بیش از حد معمول ادرار در مثانه باقی مونده یا نه؟
سیستوسکوپی، که در اون به آرامی یه فیبر نوری کوچک، قابل خم شدن و روغن کاری شده رو تحت بی حسی موضعی وارد مجرای ادرار می شه تا محل و ظاهر تنگی دیده بشه.
گزینه های درمان تنگی مجرای ادراری
گزینه های درمانی مختلفی برای تنگی مجرای ادرار وجود داره که بستگی به این داره که انسداد چقدر بزرگه و چقدر بافت اسکار داره.
گزینه های درمانی تنگی مجرای ادرار عبارتند از:
نظارت فعال، که به معنای نظارت دقیق بر شدت بیماریه.
اتساع یا کشش تنگی برای درمان علائم
اورتروتومی یا برش تنگی از طریق یه اسکوپ
اورتروپلاستی یا بازسازی مجرای ادراری با جراحی؛ که اغلب موثرترین رویکرده
اگه تنگی سبک، فیلمی و کوتاه و بدون بافت اسکار زیادی در اسفنج مجرای ادرار دارین (به نام اسفنجی فیبروزیس)، ما اغلب درمان رو با نظارت فعال، اتساع مجرای ادرار یا برش آندوسکوپی مجرای ادرار به جای یه روش جراحی انتخاب می کنیم.
از طرف دیگه، اگه دچار تنگی مکرر یا تنگی متراکم یا طولانی هستین، احتمال انجام اورتروپلاستی بیشتره. ما در بیمارستان و با بیهوشی عمومی اورتروپلاستی انجام می دهیم.
این روش ظریف به طور کلی تنگی مجرای ادرار و همچنین هر گونه اسفنجی فیبروز رو برطرف می کنه. بیشتر اوقات، این یه درمان دائمی هس.
با برداشتن قسمتی از مجرای ادرار که دارای تنگی و بافت اسکار هس، عمل مجرای ادرار رو انجام می دهیم.
اگه تنگی طولانی باشه، ممکنه بافت جدیدی مانند پیوند از دهان (گرافت مخاط باکال) یا فلپ پوست برای کمک به تغییر شکل مجرای ادرار اضافه کنیم.
پس از جراحی، ممکنه یک یا دو روز در بیمارستان بمونین و برای دو یا سه هفته کاتتر ادراری رو وارد کنن. اکثر مردم بهبود چشمگیر و طولانی مدت در علائم ادراری رو تجربه می کنن.
اگه بافت اسکار زیادی دارین، ممکنه تنگی عود کنه. هر تنگی از نظر طول و ظاهر منحصر به فرده و هر بیمار هم با نیازها و شرایط مختلف منحصر به فرده.
تنگی مجرای ادرار زنان
تنگی مجرای ادرار در زنان اگرچه کمتر شایعه، اما زنان هم می تونن تنگی مجرای ادرار داشته باشن و متخصصان اورولوژی ما در سطح بین المللی به عنوان متخصص در درمان این مشکل شناخته شده.
علت و درمان تنگی مجرای ادرار زنانه با مردان متفاوته، اما برای زنان، بافت اسکار مجرای ادرار هم میتونه باعث مشکلات ادراری آزاردهنده مانند فوریت و تکرر ادرار، جریان آهسته، نیاز به فشار دادن برای ادرار کردن و همچنین عفونت دستگاه ادراری، درد و... خون ریزی.
به طور معمول، بافت اسکار در مجرای ادرار زنان رو میشه با گشاد شدن مجرای ادرار یا بریدن تنگی مجرای ادرار از طریق یک اسکوپ کوچک در مجرای ادراری درمان کرد.
تنگی مجاری ادراری در نوزادان
تنگی مجاری ادراری در نوزادان ممکنه مادرزادی باشه (در بدو تولد وجود داشته باشه) یا در نتیجه التهاب، آسیب، بیماری یا جراحی قبلی باشه.
نشونه های تنگی مجرای ادراری
- فشار دادن یا زور زدن همراه با ادرار
- جریان ادرار ضعیف، طولانی، نازک یا آهسته
- ادرار دردناک
- عفونت دستگاه ادراری (UTI)
- هماچوری (خون در ادرار)
تنگی مجرای ادراری در نوزادان چگونه تشخیص داده میشه؟
Uroflow: کودک شما در یه توالت مخصوص به نام صندلی uroflow تخلیه میشه که میزان جریان ادرار و زمان لازم برای تخلیه مثانه رو اندازه گیری می کنه.
پس از اون، ادرار باقی مونده در مثانه رو با یه سونوگرافی مخصوص به نام اسکن مثانه بررسی می کنیم.
در کودکان مبتلا به تنگی مجرای ادرار، سرعت جریان ادرار کم میشه و معمولا تخلیه مثانه زمان بیشتری می بره.
سونوگرافی مثانه کلیه (RBUS): در این روش از امواج صوتی برای مشخص کردن کلیه ها و مثانه استفاده میشه.
متخصصان رو قادر می کنه تا ببینن که آیا هیدرونفروز یا اتساع کلیه ها و مجاری ادراری وجود داره یا نه.
اورتروگرام رتروگراد (RUG): یه کاتتر (لوله) در انتهای مجرای ادراری کودک شما (در نوک آلت تناسلی) قرار می گیره.
سپس از این لوله برای پر کردن آرام مجرای ادرار با محلول مات استفاده میشه.
در حالی که محلول در حال پر کردن مثانه اس، از دستگاه مخصوص اشعه ایکس (فلوروسکوپی) برای عکسبرداری استفاده میشه.
رادیولوژیست نگاه می کنه تا ببینه آیا تنگی در مجرای ادرار وجود داره یا نه. این به ما محل باریک شدن، درجه باریک شدن و در صورت مشاهده هرگونه ناهنجاری دیگه رو در اختیار ما قرار میده.
عوارض تنگی مجرای ادرار چیه؟
فشار بیشتری از عضله مثانه برای دفع ادرار از طریق تنگی (مثل گلوگاه عمل می کند) مورد نیاز هس.
وقتی به توالت می ریده ممکنه تمام ادرار در مثانه دفع نشه.
ممکنه مقداری ادرار در مثانه جمع بشه. این تجمع باقیمانده ادرار بیشتر احتمال داره که عفونی شه.
این امر شما رو مستعد ابتلا به عفونت های مثانه، پروستات و کلیه کنه. همچنین ممکنه یه توپ عفونت (آبسه) بالای تنگی ایجاد بشه.
این می تونه باعث آسیب بیشتر به مجرای ادرار و بافت های زیر مثانه شه. سرطان مجرای ادرار یه عارضه بسیار نادر از تنگی طولانی مدت هس.
در صورت داشتن تنگی مجرای ادرار، اورولوژیست شما میتونه ایده بهتری از دیدگاه شخصی شما (پیشآگهی) به شما ارائه بده.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن.
ایشون دوره پزشکی عمومی رو در دانشگاه شهید بهشتی تهران گذروندن و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختن، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدن و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذروندن و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
منبع: https://dr-ashjaei.com/
درمان میخچه
تفاوت پینه و میخچه چیه؟
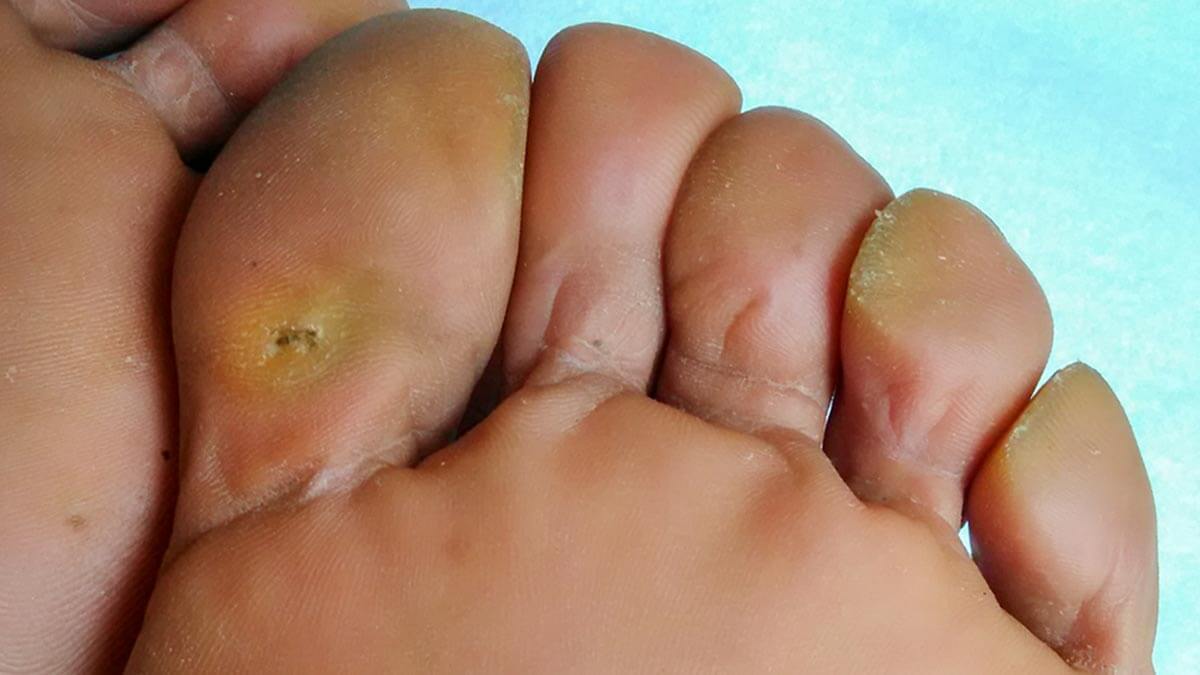
میخچه و پینه لایه های ضخیم پوست هستن. اونا در اثر فشار یا اصطکاک مکرر در نقطه ای که میخچه یا پینه ایجاد میشه ایجاد میشن.
علل ایجاد پینه و میخچه
میخچه و پینه در اثر فشار یا اصطکاک روی پوست ایجاد میشن. میخچه پوست ضخیم شده در قسمت بالایی یا کناری انگشت پاس. بیشتر اوقات ناشی از کفش های نامناسب هس. پینه به پوست ضخیم دست یا کف پا گفته میشه.
ضخیم شدن پوست یه واکنش محافظتی هس. به عنوان مثال، کشاورزان و قایقرانان پینه هایی روی دستان خود می گیرن که از ایجاد تاول جلوگیری می کنه.
افرادی که بونیون دارن اغلب روی بونیون پینه ایجاد می کنن زیرا به کفش ساییده میشه. میخچه و پینه ممکنه دردناک باشن اما برای اکثر افراد مشکل جدی نیستن.
علائم میخچه چیه؟
علائم ممکنه شامل موارد زیر باشه:
- پوست ضخیم و سفت شده.
- پوست ممکنه پوسته پوسته و خشک باشه.
- نواحی سفت و ضخیم پوست روی دست ها، پاها یا سایر نواحی که ممکنه مالش یا فشار داده شه، دیده میشه.
- نواحی آسیب دیده ممکنه دردناک باشن و ممکنه خونریزی کنن.
پزشک شما پس از بررسی پوست شما تشخیص رو انجام میده. در بیشتر موارد، آزمایش لازم نیس.
درمان قطعی میخچه چیه؟
جلوگیری از اصطکاک اغلب تنها راه درمان هس.
برای درمان میخچه:
اگه کفشهای نامناسب باعث ایجاد میخچه میشه، تعویض کفشهای با تناسب بهتر در بیشتر مواقع به رهایی از این مشکل کمک میکنه.
تا زمانی که میخچه در حال بهبوده، از یه پد میخچه استفاده کنین. می تونین اینا رو در اکثر داروخانه ها خریداری کنین.
برای درمان پینه:
پینه اغلب به دلیل فشار بیش از حد روی پوست به دلیل مشکل دیگه ای مانند بونیون یا انگشت چکشی ایجاد میشه. درمان مناسب هر بیماری زمینه ای باید از بازگشت پینه جلوگیری کنه.
هنگام فعالیت هایی که باعث اصطکاک میشن (مانند باغبانی و وزنه برداری) برای محافظت از دستان خود از دستکش استفاده کنین تا از پینه جلوگیری شه.
اگه عفونت یا زخم در ناحیه ای از پینه یا میخچه رخ بده، ممکنه نیاز به برداشتن بافت توسط پزشک باشه. ممکنه نیاز به مصرف آنتی بیوتیک داشته باشین.
عوارض احتمالی میخچه چیه؟
عوارض میخچه و پینه نادره. افراد مبتلا به دیابت یا مشکلات اعصاب انگشتان پا مستعد ابتلا به زخم و عفونت هستن و باید به طور مرتب پاهاشونو معاینه کنن تا فوراً هر گونه مشکلی شناسایی شه.
چنین آسیب های پا به مراقبت پزشکی نیاز داره.
چه زمانی با یه متخصص پزشکی تماس بگیریم؟
اگه دیابت یا بی حسی در پا یا انگشتان پا دارین، پاهاتونو به دقت بررسی کنین. در غیر این صورت، مشکل باید با تعویض کفش های مناسب تر یا پوشیدن دستکش حل بشه.
با پزشک خود تماس بگیرین اگه:
شما دیابت دارین و متوجه مشکلاتی در پاهای خود می شین.
فکر می کنین میخچه یا پینه شما با درمان بهتر نمی شه.
شما همچنان علائم درد، قرمزی، گرمی یا ترشح دارین.
انواع میخچه چیه؟
چند نوع میخچه وجود داره:
میخچه های سفت: اینا نواحی کوچک و سفت و متراکم پوست هستن که معمولاً در ناحیه بزرگتری از پوست ضخیم هستن.
میخچه های سخت معمولاً در بالای انگشتان پا ایجاد می شن - مناطقی که فشار استخوان روی پوست شما وجود داره.
میخچه های نرم: این میخچه ها سفید/خاکستری هستن و بافت نرم تر و لاستیکی دارن. میخچه های نرم بین انگشتان پا ظاهر میشن.
میخچه های بذری: این میخچه ها کوچک هستن و معمولاً در پایین پای شما ایجاد میشن.
درمان میخچه و پینه
درمان بستگی به علائم شما و علت ایجاد میخچه یا پینه داره. اما برای ذرت یا پینه معمولی، از بین بردن تجمع پوست یه درمان موثره. این مراحل رو دنبال کنین:
ناحیه رو با پینه در آب گرم خیس کنین تا پوست نرم شه - معمولاً 5 تا 10 دقیقه.
سنگ پا یا سوهان پا رو خیس کنین.
در حالی که پوست پای شما هنوز نرم هس، سنگ پا یا سنباده رو به آرامی روی میخچه یا پینه حرکت بدین تا بافت مرده از بین بره. سنگ پا رو در یه جهت حرکت دبدین.
مراقب باشین. بیش از حد پوست رو جدا نکنین. این می تونه منجر به خونریزی و عفونت شه.
هر روز یه کرم یا لوسیون مرطوب کننده رو روی میخچه یا پینه و پوست مرده اطراف بمالین. به دنبال محصولاتی باشین که حاوی اوره یا لاکتات آمونیوم هستن. این مواد به مرور زمان پوست راو نرم می کنن.
سایر نکات مراقبتی عبارتند از:
پدهای چسبی. میتونین پد و سایر محصولات پینه رو از داروخانه محلی خود خریداری کنین. پد به محافظت از میخچه یا پینه در برابر تحریک کمک می کنه و درد و فشار رو کام می کنه.
کفش هایی با اندازه و فرم مناسب بپوشین. کفش هایی با عرض و ارتفاع بیشتر در ناحیه پنجه بپوشین. خرید کفش روا در پایان روز که پاهاتون کمی متورم شده، در نظر بگیرین.
ناخن های پاتون و کوتاه نگه دارین. ناخن های بلند پا می تونه باعث شه انگشتای پا به بالای کفش فشار بیارن و باعث اصطکاک و افزایش فشار شن.
ناخن های پا رو صاف کوتاه کنین. گوشه های ناخن و گرد نکنین.
اگه میخچه یا پینههای شما دردناکه، از یه بسته سرد برای کاهش درد و تورم هر بار بیش از 10 تا 20 دقیقه استفاده کنین.
هرگز سعی نکنین میخچه یا پینه رو با یه جسم نوک تیز برش بدین، بتراشین یا از بین ببرین.
اگه دیابت دارین، گردش خون ضعیفی دارین، مستعد ابتلا به عفونت هستین یا پوست ظریفی دارین، سعی نکنین میخچه یا پینه رو درمان کنین. به پزشک مراجعه کنین.
میتونین با پیروی از نکات سادهای که در این مقاله فهرستشده، اکثر میخچهها و پینهها رو مدیریت کنین – یعنی بعد از خیس کردن پاها در آب گرم، میخچه یا پینه رو با سنگ پا بردارین.
اگه ناهنجاری ساختاری در پا یا انگشتان پا دارین که منجر به ایجاد مکرر میخچه یا پینه میشه، امکان داره که پزشک جراحی رو پیشنهاد بده.
در این مورد، جراح ممکنه نیاز به برداشتن یا تراز مجدد بافت استخوان داشته باشه.
دلایل دیگه برای جراحی اینه که میخچه ها یا پینه ها بسیار دردناکه، اگه مانع راه رفتن راحت یا عادی میشه، یا اگره باعث عود مجدد عفونت، زخم یا تجزیه بافت شه.
در صورت داشتن میخچه یا پینه چه زمانی باید به پزشک مراجعه کنیم؟
دیابت دارین. افراد مبتلا به دیابت ممکنه دچار کمبود احساس یا نوروپاتی محیطی شن که تشخیص درد رو دشوار می کنه.
افراد مبتلا به دیابت ممکنه گردش خون ضعیفی در پاها و پاهای خود داشته باشن که بهبود رو دشوارتر می کنه. میخچه و پینه حتی ممکنه عفونی شه.
شما بیماری های زمینه ای دیگه یا شرایطی دارین که خطر عفونت رو افزایش میده یا اگه پوست ظریفی دارین.
درمان های خونگی برای مدیریت میخچه یا پینه شما کار نمی کنه.
شما فکر می کنین ممکنه ساختار یا تراز استخوانی غیرطبیعی داشته باشین که دلیل اون تشکیل مکرر میخچه و پینه هس.
میخچه یا پینه شما دردناکه، درد بدتر میشه یا فکر می کنین عفونت دارین. علائم عفونت شامل قرمزی، درد، تورم و ترشح/چرک از میخچه یا پینه هس.
درد پای شما شدید ه یا هنگام راه رفتن احساس ناراحتی می کنین و نمی دونین چه چیزی ممکنه باعث اون شه. بیشتر میخچه ها و پینه ها جدی نیستن.
شما معمولاً می تونین اونارو تو خونه درمان کنین.
اما اگه دیابت یا بیماری زمینهای دیگه ای دارین که خطر عفونت رو زیاد می کنه، با پزشک تون برای درمان تماس بگیرین.
درباره دکتر آرمیتا آقاپور
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشک زیبایی در تهران هستن.
ایشون پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذروندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم هستن.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/