بهترین جراح قلب و عروق در تهران
انواع دریچه های مصنوعی قلب
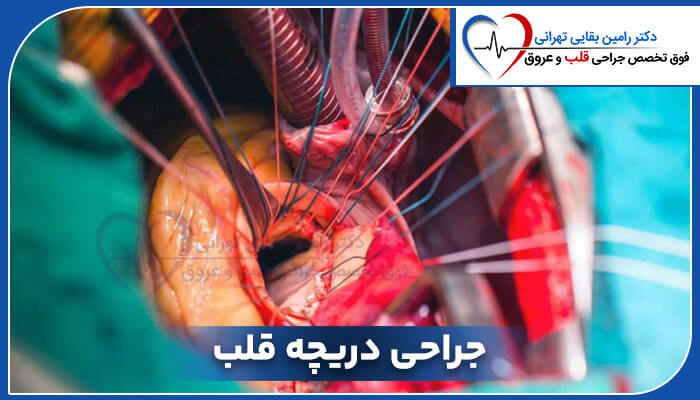
قلب ما از بافت ماهیچه ای ساخته شده و دارای چهار محفظه پمپاژه: دو محفظه بالایی به نام دهلیز و دو محفظه پایینی به نام بطن. دریچه های بین هر یک از محفظه های پمپاژ قلب باعث میشه که خون در قلب به جلو حرکت کنن.
-
دریچه سه لتی. بین دهلیز راست و بطن راست قرار گرفته.
-
دریچه ریوی. بین بطن راست و شریان ریوی قرار گرفته.
-
دریچه میترال. بین دهلیز چپ و بطن چپ قرار گرفته.
-
دریچه آئورت. بین بطن چپ و آئورت قرار گرفته.
هنگامی که دریچه ها آسیب ببینن یا بیمار بشن و اون طور که باید کار نکنن، ممکنه نیاز به تعمیر یا تعویض داشته باشن. شرایطی که ممکنه باعث اختلال در عملکرد دریچه قلب شه، تنگی دریچه (سفتی) و نارسایی دریچه (دریچه نشتی) پیش میاد.
هنگامی که یه (یا چند) دریچه تنگ (سفت) میشه، قلب سخت تر کار می کنه تا خون رو از طریق دریچه پمپ کنه. دریچه ها ممکنه در اثر عفونت (مانند تب روماتیسمی یا استاف) و پیری باریک و سفت بشن.
اگه یه یا چندتا دریچه نشتی داشته باشن، خون به سمت عقب نشت می کنه، به این معنی که خون کمتری در جهت درست پمپاژ میشه.
بر اساس علائم و وضعیت کلی قلب شما، پزشک شما امکان داره که تصمیم بگیره تا دریچه یا دریچههای بیمار باید با جراحی تعمیر یا تعویض بشن.
به طور سنتی، جراحی قلب باز برای ترمیم یا جایگزینی دریچه های قلب استفاده میشن. این به این معنیه که یه برش بزرگ در قفسه سینه ایجاد میشه و قلب برای مدتی متوقف میشه تا جراح بتونه دریچه (ها) رو تعمیر یا جایگزین کنه.
تکنیک های جدیدتر و کمتر تهاجمی برای جایگزینی یا ترمیم دریچه های قلب ایجاد شده. روشهای کم تهاجمی برشهای کوچکتری ایجاد میکنن و به معنای درد کمتر و گذروندن زمان کوتاهتری در بیمارستان هس.
چه زمانی به جراحی یا تعویض دریچه قلب نیاز داریم؟
جراحی تعمیر یا تعویض دریچه برای اصلاح مشکلات ناشی از یک یا چند دریچه قلب بیمار انجام میشه. اگه دریچه(های) قلب شما آسیب ببینن یا بیمار بشن، ممکنه علائم زیر رو داشته باشین:
-
سرگیجه
-
درد قفسه سینه
-
مشکلات تنفسی
-
تپش قلب
-
ادم (تورم) پا، مچ پا یا شکم (شکم)
-
افزایش سریع وزن به دلیل احتباس مایعات
ممکنه دلایل دیگه ای وجود داشته باشه که پزشک شما جراحی ترمیم یا تعویض دریچه قلب رو توصیه کنه.
عوارض جراحی ترمیم یا تعویض دریچه قلب
خطرات احتمالی جراحی ترمیم یا تعویض دریچه قلب عبارتند از:
-
خونریزی حین یا بعد از جراحی
-
لخته های خونی که می تونن باعث حمله قلبی، سکته مغزی یا مشکلات ریوی بشن.
-
عفونت
-
ذات الریه
-
پانکراتیت
-
مشکلات تنفسی
-
آریتمی (ریتم غیر طبیعی قلب)
-
دریچه تعمیر یا تعویض شده به درستی کار نمی کنه.
-
مرگ
بسته به شرایط پزشکی خاص شما ممکنه خطرات دیگه ای هم باشه. قبل از انجام عمل حتماً در مورد هرگونه نگرانی با پزشک تون صحبت کنین.
جراحی تعویض دریچه قلب
جراحی تعویض دریچه قلب رو میشه با هر یک از این دو روش انجام داد:
جراحی قلب باز: روش سنتی جراحی قلب که در اون یه برش بزرگ در قفسه سینه ایجاد میشه. قلب برای مدتی متوقف میشه تا جراح بتونه دریچه رو تعمیر یا تعویض کنه.
جراحی قلب کم تهاجمی: اینا تکنیک های جدیدتری هستن که در اون پزشکا برش های کوچکتری رو روی قفسه سینه ایجاد می کنن تا دریچه های قلب رو جایگزین کنن.
دریچه های بیمار ممکنه با هر یک از دریچه های مصنوعی جایگزین بشن که عبارتند از:
دریچه مکانیکی ساخته شده: از پلاستیک با پوشش کربن ساخته شده، دریچه مکانیکی بادوام ترین نوع دریچه اس که معمولاً برای تمام طول عمر شما دوام میاره.
دریچه دهنده: این یکه دریچه واقعی انسانی هس که از یه اهداکننده گرفته شده و در قلب شما کاشته میشه (کاشت دریچه اهداکننده). معمولا بین 10 تا 20 سال دوام میاره.
دریچه بافتی: این نوع دریچه قلب که از دریچهها یا بافتهای حیوانی ایجاد میشه، انتظار میره تا ۱۰ تا ۲۰ سال پس از جراحی سالم بمونن.
پزشک شما در مورد مزایا و خطرات گزینه های جراحی موجود و همچنین انواع دریچه ها صحبت خواهد کرد.
خطرات جراحی تعویض دریچه قلب
جراحی تعویض دریچه قلب یه جراحی بزرگ هس که گاهی اوقات می تونه تهدید کننده زندگی باشه. خطرات احتمالی این جراحی عبارتند از:
-
خونریزی حین یا بعد از جراحی
-
لختههای خونی که میتونه در رگهای خونی لخته شه.
-
قلب (و باعث حمله قلبی شه)
-
مغز (و باعث سکته مغزی)
-
ریه ها (و باعث دشواری شدید در تنفس بشه)
-
عفونت زخم عمل
-
عفونت ریه ها، مانند ذات الریه
-
پانکراتیت (التهاب پانکراس)
-
آریتمی (ریتم غیر طبیعی قلب)
-
خرابی دریچه جدید (کاشته شده)
دریچه های مکانیکی از نوع خاصی از کربن یا تیتانیوم و سایر مواد محکم ساخته میشن. مزیت اصلی اونا دوام شونه: یه دریچه مکانیکی معمولاً تا پایان عمر فرد دوام میاره.
با این حال، لخته های خون می تونن در فلپ ها یا لولاهای دریچه قرار بگیرن و از عملکرد صحیح دریچه جلوگیری کنن. این می تونه یه وضعیت به طور قریب الوقوع تهدید کننده زندگی باشه.
علاوه بر این، این لخته ها ممکنه شکسته شه و از طریق جریان خون حرکت کنن. اگه لخته یه شریان مغز رو مسدود کنه، باعث سکته میشه.
برای جلوگیری از این مشکل، تقریباً همه افرادی که دریچههای مکانیکی قلب دریافت میکنن، باید تا آخر عمر از داروهای ضد لخته، معمولاً وارفارین (کومادین) استفاده کنن.
دریچه های بافتی، که از دریچه های قلب خوک یا بافت کیسه قلب گاو ساخته میشن، معمولاً حدود 15 سال عمر می کنن. اما معمولاً نیازی به استفاده مادام العمر از داروهای ضد انعقاد نداره.
افراد مسن در برابر عوارض جانبی خونریزی دهنده وارفارین آسیب پذیرترن. بنابراین برای اونا معمولاً دریچه بافتی انتخاب بهتری در نظر گرفته میشه.
با این حال، برای افرادی که در حال حاضر وارفارین رو برای مشکل دیگه ای مانند فیبریلاسیون دهلیزی یا ترومبوز ورید عمقی مصرف میکنن، یه دریچه مکانیکی ممکنه منطقیتر باشه.
دکتر رامین بقایی تهرانی یکی از بهترین و حرفهای ترین جراحان قلب در تهران هستن که نه تنها به جراحی تخصصی قلب در بزرگسالان، بلکه در جراحی قلب نوزادان و کودکان نیز از مهارت و تسلط بالایی برخوردار هستن.
ایشون پس از فارغالتحصیلی از تخصص جراحی در دانشگاه تهران، به تحصیل در رشته پزشکی عمومی در دانشگاه تهران مشغول شدن و سپس با بورسیه تحصیلی تحصیلات تکمیلی به مدت یک سال در بیمارستان پیتیه در پاریس فعالیت داشتن.
دکتر رامین بقایی با سابقهای 20 ساله جان بسیاری از بیماران قلبی را نجات دادن و سلامتی و زندگی دوباره را به آنها هدیه دادن.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
جراحی دریچه قلب
جراحی دریچه های قلب چیه؟

مطالعه جدید اثربخشی جراحی دریچه قلب را تایید می کنه. حدود 24 میلیون نفر در سراسر جهان به نوعی بیماری دریچه قلب به نام نارسایی میترال مبتلا هستن. پزشکان معمولاً برای درمان نارسایی میترال به جراحی یا روشی کمتر تهاجمی روی آوردن.
محققان دانشگاه ویرجینیای غربی گزارش دادن که میزان ترمیم موفقیت آمیز در ایالات متحده بیش از 90٪ و خطر مرگ و میر پس از جراحی برای اکثر افراد کمتر از 1٪ بود.
دانشمندان قصد دارن از این یافته ها برای ایجاد یک ماشین محاسبه گر آنلاین احتمال خطرات عمل استفاده کنن تا به پزشکان کمک کنه تا نتایج 30 روزه را بر اساس شرایط سلامتی بیمار پیش بینی کنن.
دریچه میترال چه می کنه؟
دریچه میترال یکی از چهار دریچه قلبه. در سمت چپ قلب بین اتاقک قلب چپ بالا و اتاق قلب چپ پایین قرار داره که به عنوان دهلیز چپ و بطن چپ نیز شناخته می شه.
این دریچه قلب وظیفه اطمینان از جریان خون در جهت رو به جلو بین دهلیز چپ به داخل بطن چپ اس. همچنین مطمئن می شه که خون به سمت عقب جریان نداره.
گاهی اوقات ممکنه دریچه میترال به دلیل افزایش سن یا بیماری های خاص مانند فشار خون بالا و بیماری عروق کرونر قلب آسیب ببین.
اگر دریچه میترال به درستی بسته نشه، خون می تونه از بطن چپ به سمت عقب به دهلیز چپ جریان پیدا کنه. جریان خون به عقب میزان جریان خون در بدن را کاهش می ده و باعث می شه قلب مجبور به پمپاژ شدیدتر شه.
این می تونه منجر به مشکلات سلامتی، از جمله آریتمی، نارسایی احتقانی قلب، و اندوکاردیت عفونی شه که در آن پوشش داخلی اتاق ها و دریچه های قلب عفونی می شه.
نارسایی میترال چیه؟
سه نوع اصلی بیماری دریچه میترال وجود داره:
- نارسایی میترال
- تنگی دریچه میترال
- افتادگی دریچه میترال
نارسایی میترال در صورتی رخ می ده که دریچه میترال به درستی بسته نشه و اجازه بده خون از طریق دریچه به داخل بطن چپ نشت کنه.
علائم نارسایی میترال:
- تپش قلب
- تنگی نفس
- خستگی
- تورم در دست ها و پاها
پزشکان از آزمایشهای مختلفی برای تعیین اینکه آیا فرد مبتلا به بیماری دریچه میترال اس، از جمله عکسبرداری با اشعه ایکس، اکوکاردیوگرام و نوار قلب استفاده میکنن.
درمان نارسایی میترال شامل داروهای خاصی مانند رقیق کننده های خون و مسدود کننده های بتا و به طور بالقوه ترمیم فیزیکی دریچه میترال اس.
جراحی دریچه میترال در مقابل TEER
اگر فرد مبتلا به نارسایی میترال نیاز به ترمیم فیزیکی دریچه میترال داشته باشه، این ممکنه از طریق جراحی دریچه های قلب یا از طریق یک روش کمتر تهاجمی به نام ترمیم لبه به لبه ترانس کاتتر (TEER) انجام شه، بسته به عوامل خطر فرد متفاوته.
دکتر Vinay Badhwar، استاد جراحی قلب و عروق و قفسه سینه در دانشگاه ویرجینیای غربی و نویسنده اصلی این مقاله توضیح داد: "ترمیم جراحی میترال یا از طریق استرنوتومی یا با افزایش فرکانس، به صورت رباتیک از طریق یک برش کوچک 3 سانتی متری در قفسه سینه سمت راست انجام می شه."
بدوار به مدیکال نیوز تودی گفت: «ترمیم مستقیم جراحی نارسایی میترال شامل درمان دقیق آسیب شناسی برگچه و قرار دادن یک حلقه یا باند برای پشتیبانی از ترمیم دریچه و جلوگیری از گشاد شدن دریچه در آینده، معروف به آنولوپلاستی .
او گفت: "این یک پل بافتی ایجاد می کنه که به کاهش نارسایی میترال کمک می کنه، اما شامل آنولوپلاستی نمی شه." TEER یک گزینه بسیار ارزشمند برای بیمارانی که ریسک جراحی بالایی دارن.
در دسترس بودن این دستگاه ها - در حال حاضر دو دستگاه که مورد تایید FDA هستن - پیشنهاد به بیمارانی را که ممکنه مسن یا در معرض خطر غیرقابل جراحی باشن، افزایش می ده تا بتونیم درمانی را ارائه دهیم که ممکنه MR را کاهش و به طور بالقوه کیفیت زندگی را بهبود بده.
علل بیماری دریچه قلب
برخی از نقایص دریچه قلب مادرزادی هستن. به عنوان مثال، یک دریچه آئورت طبیعی دارای سه لت اس، اما یک دریچه آئورت دو لختی تنها دارای دو لت هس. این مورد برای 1-2٪ از جمعیت .
آترزی ریوی یکی دیگر از نقص های مادرزادی قلبه که مانع از باز شدن دریچه ریوی می شه و اجازه نمی ده خون برای اکسیژن به ریه ها برسه. این ناهنجاری به مدت کوتاهی پس از تولد برای زنده ماندن نیاز به ترمیم جراحی داره.
سایر عوامل احتمالی در ایجاد HVD :
- تب روماتیسمی
- فشار خون بالا
- کلسترول بالا
- دیابت
- چاقی
- عفونت
- بیماری عروق کرونر قلب
- حمله قلبی
- بیماری های خود ایمنی
- آنوریسم آئورت
- دوزهای بالای تابش
- سالخوردگی
- تجمع کلسیم روی دریچه ها
علائم بیماری دریچه قلب چیه؟
علائم می تونه مشابه سایر بیماری های قلبی باشه، بنابراین ضروریه که با ارائه دهنده مراقبت های بهداشتی خود در مورد هر گونه تغییر جدید یا نگران کننده در سلامت خود مشورت کنین.
علائم HVD معمولی :
- تنگی نفس
- افزایش سریع وزن (احتباس مایعات)
- درد قفسه سینه
- ضربان قلب نامنظم
- تب
- سرگیجه
- خستگی
درمان بیماری دریچه قلب
درمان بستگی به این داره که دریچه شما چقدر آسیب دیده و آیا علائم دارین. گاهی اوقات اگر دریچه ای به شدت بیمار باشه، تغییر شیوه زندگی و مصرف داروها کافی نیس.
زمانی که جراحی توصیه می شه، سن بیمار نقش کلیدی در فرآیند تصمیم گیری در مورد نوع تعویض دریچه و رویکردی که باید اتخاذ شه، ایفا می کنه.
انجمن قلب آمریکا و کالج قلب آمریکا توصیه می کنه که افراد زیر 50 سال از دریچه مکانیکی (فلزی) و افراد بالای 70 سال یک دریچه بیوپروستتیک (بافتی) دریافت کنن.
جوان ترها از یک دریچه مکانیکی بهره مند می شن که می تونن تا پایان عمر اونا دوام بیاره. با این حال، اونا باید از رقیق کننده های خون مادام العمر استفاده کنن تا از تشکیل لخته در دستگاه خود جلوگیری کنن. همچنین خطر عفونت بیشتره.
دریچههای بیوپروستتیک (بافت قلب خوک یا گاوی) اغلب در افراد مسن کاشته میشن، زیرا مزایای همودینامیک نسبت به دریچههای مکانیکی نشون داده و معمولاً نیازی به رقیقکنندههای خون مادامالعمر ندارن.
متأسفانه، اونا به مرور زمان تخریب می شن و طول عمر کمتری در حدود 10 تا 20 سال دارن. بنابراین، هنگامی که در افراد مسن استفاده می شن، به طور بالقوه می تونن بقیه عمر خود را ادامه بدن. هیچ راهنمایی خاصی برای داوطلبان جراحی بین 50 تا 70 سال وجود نداره.
عوامل زیادی توسط تیم جراحی در نظر گرفته می شه. اگر HVD درمان نشه و شدید شه، می تونه منجر به نارسایی قلبی، لخته شدن خون، سکته مغزی یا مرگ بشه.
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
تلفن: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/