کلینیک زیبایی دکتر آقاپور
دکتر آرمیتا آقاپور
جوانسازی پوست با لیزر یک روش بازسازی پوست است که از لیزر برای بهبود ظاهر پوست، پوست آسیب دیده در اثر نور خورشید، اسکارهای ناشی از آکنه، آبله مرغان یا جراحات یا درمان نواقص جزئی صورت استفاده می کند. این درمان همچنین خطوط ریز اطراف چشم، دهان و گونه ها را کاهش می دهد. لایه برداری پوست با لیزر نوعی روش مراقبت از پوست است که توسط متخصص پوست یا پزشک پوست و مو انجام می شود. این شامل استفاده از لیزر برای کمک به بهبود بافت و ظاهر پوست است.
بسته به نیازهای فردی شما، متخصص پوست ممکن است لیزرهای فرسایشی یا غیرآبلیوتی را توصیه کند. لیزرهای ابلیتیو شامل دی اکسید کربن (CO2) یا اربیوم است. درمان های لیزر CO2 برای از بین بردن جای زخم، زگیل و چین و چروک های عمیق استفاده می شود. اربیوم برای خطوط و چین و چروک های ظریف و سایر مشکلات سطحی پوست استفاده می شود. هر دو نوع لیزر ابلیتیو لایه های بیرونی پوست را از بین می برند. از طرف دیگر، لیزرهای غیرآبلیو هیچ لایهای از پوست را از بین نمیبرند. اینها شامل نور پالسی، لیزرهای رنگی پالسی و لیزرهای فرکشنال است. لیزرهای غیر سایشی ممکن است برای روزاسه، وریدهای عنکبوتی، و مشکلات پوستی مرتبط با آکنه استفاده شوند. به خواندن ادامه دهید تا در مورد نحوه عملکرد این روش، دلیل انجام آن، عوارض جانبی احتمالی و موارد دیگر بیشتر بدانید.
لایه برداری پوست با لیزر لایه بیرونی پوست شما را هدف قرار می دهد در حالی که به طور همزمان لایه های زیرین درم را گرم می کند. این باعث تولید کلاژن می شود. در حالت ایدهآل، فیبرهای کلاژن جدید به تولید پوست جدید کمک میکنند که بافت نرمتر و در لمس سفتتر باشد. این روش شامل مراحل زیر است:
قبل از انجام لیزر، پوست شما باید آماده شود. این شامل یک سری درمان است که چندین هفته قبل از عمل انجام می شود. هدف افزایش تحمل پوست شما نسبت به درمان های حرفه ای است. همچنین می تواند خطر عوارض جانبی را کاهش دهد.
در روز عمل، پزشک یک بی حس کننده موضعی را در ناحیه تحت درمان اعمال می کند. این برای کاهش درد و ایجاد راحتی بیشتر در طول عمل استفاده می شود. اگر ناحیه وسیعی از پوست تحت درمان است، پزشک ممکن است یک مسکن یا مسکن پیشنهاد کند.
در مرحله بعد، پوست تمیز می شود تا هرگونه چربی اضافی، آلودگی و باکتری از بین برود.
پزشک شما درمان را با استفاده از لیزر انتخاب شده آغاز می کند. لیزر به آرامی در اطراف ناحیه مشخص شده پوست حرکت می کند.
در نهایت، پزشک ناحیه درمان را برای کمک به محافظت از پوست در پایان عمل، پانسمان میکند.
عوارض جانبی و مدت زمان
بهبودی معمولا بین 3 تا 10 روز طول می کشد. به عنوان یک قاعده کلی، هر چه ناحیه درمان بزرگتر و لیزر عمیق تر باشد، زمان بهبودی طولانی تر است. برای مثال، بهبودی پس از لیزر فرسایشی ممکن است تا سه هفته طول بکشد. در طول دوران نقاهت، پوست شما ممکن است به شدت قرمز و پوسته پوسته شود. لایه برداری خفیف رخ خواهد داد. برای کاهش تورم می توانید از کمپرس یخ استفاده کنید. در حالی که نیازی نیست در طول کل فرآیند بهبودی در خانه باشید، اما باید از مناطق شناخته شده میکروبها - مانند باشگاه - که میتوانند خطر عفونت را افزایش دهند، اجتناب کنید.
پاکسازی
باید برنامه روزانه مراقبت از پوست خود را تنظیم کنید. طبق ASPS، باید ناحیه تحت درمان را دو تا پنج بار در روز تمیز کنید. به جای پاک کننده معمولی خود، از محلول نمکی یا سرکه ای که پزشکتان توصیه کرده است استفاده کنید. همچنین باید از پانسمان های جدید برای اطمینان از تمیز ماندن پوست خود استفاده کنید.
مرطوبکننده روزانه نیز میتواند به روند بهبودی کمک کند، اما حتماً ابتدا توسط پزشک خود این کار را انجام دهید.
حفاظت
پوست شما ممکن است تا یک سال بعد از هر عمل لیزر پوست حساس به نور خورشید باشد. استفاده از کرم ضد آفتاب با حداقل SPF 30 می تواند به کاهش خطر آفتاب سوختگی و آسیب های ناشی از نور خورشید کمک کند. برای محافظت از پوست خود باید هر روز صبح (حتی زمانی که هوا ابری است) از کرم ضد آفتاب استفاده کنید. اطمینان حاصل کنید که در صورت نیاز مجدداً در طول روز استفاده کنید.
افرادی که عیوب پوستی جزئی دارند اغلب کاندیدای مناسبی برای بازسازی پوست با لیزر نیستند. بازسازی پوست با لیزر توسط بسیاری از متخصصان زیبایی به عنوان یک عمل جراحی در نظر گرفته می شود. مانند هر جراحی دیگری، عوارض جانبی روش های لیزری لایه برداری پوست حداقل یک هفته و اغلب بیشتر باقی می ماند. برای عیوب جزئی پوست، درمان های جایگزین ملایم تری در دسترس هستند.
افرادی که رنگ پوست بسیار تیره دارند نیز ممکن است کاندیدای مناسبی برای بازسازی پوست با لیزر نباشند. در طول لایه برداری پوست با لیزر، رنگدانه موجود در سلول پوست هدف، نور لیزر بسیار پرانرژی را جذب می کند و گرمای شدید تولید می کند و در نتیجه سلول را از بین می برد. هر گونه نور اضافی لیزر یا به طور بی ضرری منتشر می شود یا توسط سلول های پوستی بدون هدف اطراف جذب می شود. در افرادی که پوست تیره دارند، رنگدانه های پوستی بیشتری وجود دارد، بنابراین خطر جذب انرژی اضافی لیزر نسبت به افرادی که رنگ پوست روشن تری دارند، بیشتر است.
این جذب ناخواسته می تواند منجر به عوارض جانبی مانند تغییر رنگ پوست و حتی تاول شود. روش لیزر Fraxel® یا لیزر اربیوم نسبت به درمان لیزر CO2 خطر تغییر رنگ پوست را کمی کمتر می کند. یک متخصص پوست با تجربه می تواند اقداماتی را برای کاهش خطر آسیب به سلول های اطراف انجام دهد. شما باید با یک متخصص پوست که تجربه انجام این روش را بر روی بیمارانی با نوع پوست شما دارد مشورت کنید تا قبل از انجام این روش از خطرات مرتبط با آن مطلع شوید. کسانی که کاندیدای مناسبی برای لایه برداری پوست با لیزر نیستند، ممکن است از جایگزین های لیزری برای لایه برداری پوست بهره مند شوند. این درمانهای ملایمتر را میتوان برای کاهش اثرات آسیبهای ناشی از نور خورشید و همچنین ظاهر خطوط و رنگ ناهموار پوست انجام داد.
ملاحظات پزشکی پس از لیزر پوست
به دلیل ماهیت تهاجمی این روش، به ویژه هنگامی که با استفاده از لیزر CO2 انجام می شود، بسیاری از پزشکان، لایه برداری پوست با لیزر را یک روش جراحی می دانند، علیرغم اینکه هیچ برشی در آن وجود ندارد. روند بهبودی پس از هر جراحی می تواند برای بیمار بسیار سخت باشد. بنابراین، بازسازی پوست با لیزر برای بیمارانی که از اختلالات سیستم ایمنی رنج می برند بسیار سخت خواهد بود. بیمارانی که به راحتی زخم میشوند نیز نباید این روش را به دلایل عمدتاً زیبایی انجام دهند. اختلالات بافت همبند مانند لوپوس اریتماتوز یا سندرم شوگرن نیز خطر عوارض را افزایش می دهد و دلیل موجهی برای چشم پوشی از درمان است.
اگرچه می توان از روش لیزری لایه برداری پوست برای درمان اسکار آکنه استفاده کرد، حضور فعال آکنه می تواند خطر عفونت را افزایش دهد. کسانی که به طور منظم شیوع بیماری را تجربه می کنند باید قبل از انجام این روش با یک متخصص پوست مشورت کنند. وجود سایر عفونت های پوستی مانند تبخال و هرپس سیمپلکس نیز خطر بروز عوارض در طول فرآیند بهبود را افزایش می دهد.
جایگزین های لیزر پوست
لایه برداری پوست با لیزر به سختی انحصاری در کاهش ظاهر آسیب های پوستی مرتبط با افزایش سن دارد. قبل از اینکه تصمیم بگیرید که وضعیت وخیم پوست شما نیاز به استفاده از یک درمان زیبایی دارد، ممکن است سعی کنید محصولات مراقبت از پوست را با نسخه در برنامه صبحگاهی خود بگنجانید تا سلامت پوست خود را بهبود ببخشید. بسیاری از این محصولات که توسط متخصص پوست محلی شما در دسترس است، حاوی مخلوطهای قوی از ویتامینها و سایر مواد مغذی به همراه سایر محلولهای شفافکننده پوست هستند تا احساس پوست و همچنین ظاهر پوست شما را بهبود بخشند.
اگر تصمیم دارید به دنبال یک درمان زیبایی ضد پیری باشید، گزینههای زیادی دارید که کمتر تهاجمی هستند و به زمان بهبودی کوتاهتری نسبت به لایهبرداری پوست با لیزر نیاز دارند. یکی از محصولات تزریقی محبوب برای درمان خطوط ریز و چین و چروک های جزئی در ناحیه بین ابروها و اطراف فک، BOTOX® Cosmetic است. پرکننده های پوستی تزریقی مانند Restylane®، Juvederm®، و RadiesseTM نه تنها می توانند خطوط را از بین ببرند، بلکه می توانند ظاهری پرتر و هیدراته تر به پوست شما ببخشند. تزریق کلاژن و درمانهای انتقال چربی میتواند به مزایای مشابهی دست یابد.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند. ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
برای اطلاع از هزینه های تمامی خدمات زیبایی نام برده در سایت و همچنین رزرو نوبت و وقت ویزیت با ما تماس بگیرید.
اطلاعات تماس
تهران، شهرارا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲ طبقه اول
شماره تماس:
آدرس ایمیل :
info @dr-aghapour.com
منبع: https://dr-aghapour.com/
آموزش مزوتراپی
در مورد مزوتراپی بیشتر بدانیم.

مزوتراپی که معمولاً به عنوان "جوانسازی زیستی" یا "بیورویتالیزاسیون" شناخته می شود، تکنیکی است که برای جوانسازی پوست با استفاده از تزریق پوستی محلول مولتی ویتامین و عصاره های طبیعی گیاهی استفاده می شود که تصور می شود علائم پیری پوست را بهبود می بخشد. مزوتراپی یک روش غیرجراحی و دائمی برای حذف چربی، کانتورینگ بدن است و برای ریزش مو و پیری پوست نیز استفاده می شود. اولین بار در سال 1952 در فرانسه برای درمان اختلالات عروقی و لنفاوی ساخته شد. با این حال، مشخص شد که بسته به مواد مختلف تزریق شده، مزوتراپی ممکن است در درمان درد مزمن، ریزش مو (آلوپسی)، اختلالات استخوان و مفاصل و پسوریازیس نیز مفید باشد. اخیراً، با کشف اینکه چربی بدن را می توان با تزریق برخی مواد کاهش داد، مزوتراپی به طور گسترده ای برای کمک به کاهش وزن، کاهش سلولیت، مجسمه سازی بدن، رفع چین و چروک و جوان سازی صورت استفاده می شود. اگرچه این روش به طور گسترده در سراسر اروپا و آمریکای جنوبی استفاده می شود، مزوتراپی یک گزینه درمانی نسبتا جدید در ایالات متحده و نیوزیلند است. لازم به ذکر است که FDA هیچ دارویی را برای استفاده در مزوتراپی یا کانتورینگ بدن تایید نکرده است و انجمن جراحان پلاستیک آمریکا استفاده از مزوتراپی را تایید نمی کند.
این تکنیک شامل تزریق مواد خاصی از طریق یک سوزن بسیار ظریف در زیر لایه پوستی به بافت چربی زیر جلدی در ناحیه انتخاب شده است. ترکیب مواد تزریق شده بستگی به معجون تهیه شده توسط پزشک یا "مزوتراپیست" دارد. ممکن است حاوی مقادیر کمی از عصاره های گیاهی، ویتامین ها، آنزیم ها، مواد مغذی، هورمون ها و داروهایی مانند گشادکننده عروق، عوامل ضد التهابی غیر استروئیدی، آگونیست های گیرنده بتا و آنتی بیوتیک ها باشد. دو مورد از رایجترین موادی که برای درمان سلولیت و کاهش چربی بدن استفاده میشوند، لسیتین و ایزوپروترنول هستند. لسیتین ترکیبی است که در صفرا انسان یافت میشود و برای هضم چربیهای غذایی مورد نیاز است، در حالی که ایزوپروترنول یک عامل لیپولیتیک است که یک واکنش شیمیایی در بدن برای تجزیه سلولهای چربی ایجاد میکند.
این تزریق ها بر روی صورت، پوست سر، گردن، قفسه سینه، دکلته، دست ها، علائم کشش و مناطق تجمع چربی موضعی استفاده می شود. مزوتراپی معمولاً به یک سری از جلسات درمانی بین 3 تا 15 نیاز دارد که در فواصل دو هفته ای انجام می شود. اینکه مزوتراپی دقیقاً چگونه چربی را کاهش می دهد نامشخص است و تحقیقات بیشتری با استفاده از آزمایشات بالینی کنترل شده برای تأیید مکانیسم عمل، کارایی و ایمنی این تکنیک مورد نیاز است. ادعای مزایای تزریق پوستی هیالورونیک اسید، آنتی اکسیدان ها، دی متیل آمینو اتانول، پپتید پروکلاژن، سیلیکون، مواد معدنی، کوآنزیم ها، اسیدهای آمینه و مولتی ویتامین ها شامل بهبود خاصیت ارتجاعی، سنتز کلاژن، درخشندگی، گردش خون، هموستاز، لایه برداری میکرو پوست، آبرسانی و نرمی پوست وجود دارد.
عوارض مزوتراپی
از آنجایی که مزوتراپی مستقیماً در ناحیه مورد نظر انجام می شود، اعتقاد بر این است که عوارض جانبی محدود یا کاهش می یابد. عوارض جانبی گزارش شده مزوتراپی عبارتند از:
- واکنش آلرژیک فوری یا تاخیری به داروها/محلول های تزریقی
- لسیتین باعث التهاب و تورم می شود
- عفونت های پوستی
- رنگدانه در محل تزریق
- کبودی در محل تزریق
- زخم، اسکار و تغییر شکل در محل تزریق
- پانیکولیت
در حال حاضر، مشخص نیست که پس از خروج سلولهای چربی از ناحیه مورد نظر چه اتفاقی برای سلولهای چربی میافتد و مواد مختلف تزریق شده ممکن است چه تأثیری بر اندامها و بافتهای بدن داشته باشند. تحقیقات بیشتری در مورد ایمنی این تکنیک مورد نیاز است. مزوتراپی یک درمان امیدوارکننده برای از بین بردن چربی های ناخواسته و کانتورینگ بدن است. با این حال، ایمنی و اثربخشی آن هنوز اثبات نشده است. بسیاری از مطالعاتی که انجام شده است مزوتراپی را برای درد - نه برای درمان زیبایی - بررسی کرده اند. مزوتراپی به عنوان یک روش توسط سازمان غذا و داروی ایالات متحده (FDA) تایید نشده است، اما بسیاری از مواد مورد استفاده در درمان دارای تاییدیه FDA برای درمان سایر شرایط هستند. تا زمانی که ترکیبات دارای تاییدیه FDA باشند، می توان از آنها برای مزوتراپی استفاده کرد. این یک استفاده بدون برچسب از مواد تشکیل دهنده تایید شده در نظر گرفته می شود. پزشکان از هیچ فرمول استانداردی برای مزوتراپی استفاده نمی کنند. این بدان معناست که ممکن است یک پزشک درمان کاملاً متفاوتی نسبت به پزشک دیگر داشته باشد. اگر می خواهید مزوتراپی را امتحان کنید، به یک پزشک دارای مجوز که تجربه زیادی در این روش دارد مراجعه کنید. این به کاهش عوارض جانبی کمک می کند.
مزوتراپی علاوه بر درمان چین و چروک و از بین بردن چربی های ناخواسته، برای درمان ریزش موی ناشی از آلوپسی نیز استفاده می شود. این درمان عصاره های طبیعی گیاهی، ویتامین ها یا داروهایی مانند فیناستراید و ماینوکسیدیل را به سر تزریق می کند. افرادی که مزوتراپی برای ریزش مو انجام می دهند ادعا می کنند:
- عدم تعادل هورمونی در داخل و اطراف فولیکول مو را اصلاح می کند.
- مواد مغذی را به مو می رساند.
- گردش خون را بهبود می بخشد.
آموزش مزوتراپی یک دوره مجازی کاملا کاربردی شامل چندین ساعت فیلم آموزشی می باشد که به صورت آنلاین در اختیار علاقمندان قرار می گیرد. این دوره در سطح پزشکان عمومی و متخصص تهیه شده است. استفاده از این مهارت برای غیر پزشکان مسئولیت آفرین می باشد. لذا به علاقمندان غیر پزشک مثل پیراپزشکان که قدرت درک مطالب را دارند توصیه می شود، در صورت فراگیری این مهارت در مطب یا کلینیک زیر نظر پزشک زیبایی و به عنوان دستیار از آن استفاده کنند. مزوتراپی یکی از شیوه های جدید است که روز به روز در زیبایی و تناسب اندام جایگاه بالاتری را طی می کند.
در این روش مقدار دوز بسیار کم دارو به دفعات زیاد در لایه درم پوست تزریق می شود. هدف از تزریق جوانسازی پوست، درمان لک و درمان ریزش مو می باشد. اخیرا در درمان سلولیت یا چاقی موضعی نیز به عنوان یک روش مکمل مورد استفاده قرار می گیرد. تکنیک تزریق مزوتراپی بسیار آسان است اما اساسی ترین مسئله در مزوتراپی شناخت داروها و کوکتل های مزوتراپی و اندیکاسیون های انجام آن است. برای روش تهیه باید نکات بسیار ظریفی رعایت شود که بسیار از همکاران محترم از آن بی اطلاع هستند در نتیجه علیرغم صرف زمان زیادی که برای انجام این پروسه انجام می شود و بیمار درد و هزینه زیادی را متحمل می شود، نتیجه مناسب و قانع کننده ای دریافت نمی کند.
بعد از مزوتراپی از چه چیزهایی باید اجتناب کرد؟
دستورالعمل های بعد از درمان
- از حرکت یا ماساژ قابل توجه ناحیه تحت درمان خودداری کنید.
- به مدت 24 ساعت از ورزش های شدید خودداری کنید.
- به مدت 72 ساعت از آفتاب یا گرمای شدید خودداری کنید.
- برای جلوگیری از تورم بیش از حد از مصرف بیش از حد الکل یا نمک خودداری کنید.
- اگر تورم دارید، می توانید هر ساعت به مدت 15 دقیقه از کمپرس خنک استفاده کنید.
جهت کسب اطلاعات بیشتر و مشاوره خرید با ما در ارتباط باشید.
نشانی ما
تهران میدان آرژانتین
آدرس ایمیل
info@doctorbidaki.ir
راه های تماس
منبع: https://doctorbidaki.ir/
فیستول
درمان فیستول در فصل گرما
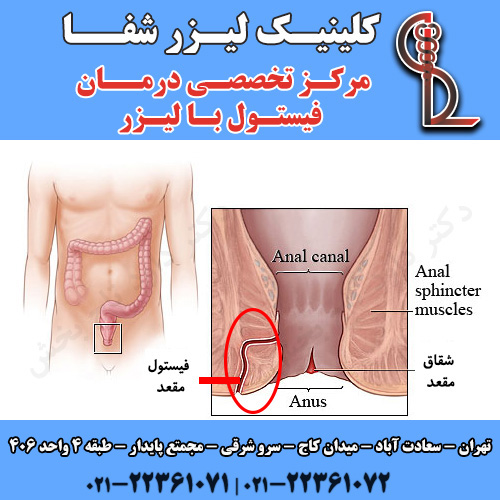
فیستول یک اتصال غیر طبیعی بین دو قسمت بدن مانند یک اندام یا رگ خونی و یک ساختار دیگر است. فیستول معمولاً نتیجه یک جراحت یا جراحی است. عفونت یا التهاب نیز می تواند باعث تشکیل فیستول شود. فیستول یک اتصال غیر طبیعی از طریق یک سوراخ تونل مانند بین دو اندام یا عروق است. فیستول می تواند در قسمت های مختلف بدن ایجاد شود. در زنان، فیستول هایی که دستگاه تناسلی و مجاری ادراری را درگیر می کند، شایع ترین هستند و به دلیل زایمان طولانی یا انسدادی، آسیب در حین جراحی لگن، عفونت، التهاب یا پرتودرمانی در لگن یا ناحیه تناسلی رخ می دهد.
شایع ترین فیستول مقعدی در زنان فیستول هایی است که بین مثانه و واژن (معروف به فیستول وزیکوواژینال) و فیستول بین رکتوم و واژن (معروف به فیستول رکتوواژینال) رخ می دهد. فیستول وزیکوواژینال معمولاً با بی اختیاری ادرار یا نشت ادرار به داخل واژن همراه است که می تواند بسیار شدید باشد. فیستول رکتوواژینال می تواند منجر به بی اختیاری مدفوع یا نشت مدفوع به داخل واژن شود. فیستول مقعدی می تواند سایر اندام های تناسلی را نیز درگیر کند:
- دهانه رحم (یا باز شدن غیر طبیعی در دهانه رحم یا در گردن)
- انترواژینال (بین روده و واژن)
- متروپریتونال (بین رحم و حفره صفاقی)
- رکتوم رحم (بین رحم و روده)
- Vesico-uterine (بین رحم و مثانه)
- فیستول حالب واژینال (بین حالب و واژن)
- فیستول مقعد (یک تونل کوچک با یک دهانه داخلی در کانال مقعد و یک سوراخ خارجی در پوست نزدیک مقعد)
علل فیستول چیست؟
شایع ترین علت ارتباط بین واژن و مثانه در ایالات متحده، آسیب به مثانه در طی جراحی لگن، به ویژه هیسترکتومی است. در حالی که این علامت ممکن است بلافاصله پس از جراحی رخ دهد، اما به مدت 1 تا 2 هفته به تعویق میافتد. فیستول رکتوواژینال می تواند پس از زایمان همراه با پارگی بزرگ واژن ایجاد شود. در کشورهای در حال توسعه، فیستول اغلب با زایمان طولانی همراه است. سازمان بهداشت جهانی فیستول را "دراماتیک ترین عواقب پس از زایمان طولانی یا نادیده گرفته شده" نامیده است و تخمین می زند که بیش از 2 میلیون زن در سراسر جهان با فیستول زندگی می کنند. در کشورهای در حال توسعه، این مشکل در طول زایمان طولانی (تا سه تا سه تایی طول می کشد) ایجاد می شود. پنج روز)، در حالی که نوزاد متولد نشده کانال زایمان مادر را به شدت فشار می دهد و جریان خون را به بافت های بین واژن و رکتوم و/یا مثانه قطع می کند. این باعث می شود بافت ها متلاشی شده و پوسیده شوند و اجازه ایجاد یک سوراخ را می دهد. فیستول ادراری تناسلی و کولورکتال نیز می تواند در اثر سقط جنین ایجاد شود. شکستگی لگن؛ سرطان یا پرتودرمانی با هدف در ناحیه لگن؛ آبسه غدد نزدیک راست روده؛ بیماری التهابی روده مانند بیماری کرون و کولیت اولسراتیو؛ و اپیزیوتومی های عفونی بعد از زایمان. سوء استفاده جنسی و تجاوز جنسی نیز می تواند یک عامل باشد.
علائم فیستول چیست؟
فیستول وزیکوواژینال، یا نشت بین مثانه و واژن، میتواند بدون درد باشد، اما مشکلات بیاختیاری ناراحتکنندهای ایجاد میکند که نمیتوان آنها را کنترل کرد زیرا ادرار بهمحض ورود به مثانه به طور مداوم به داخل واژن میریزد. ناحیه تناسلی نیز ممکن است زخم یا عفونی شود و ممکن است در حین مقاربت درد ایجاد شود. زنان مبتلا به فیستول رکتوواژینال یا نشت بین رکتوم و واژن ممکن است شامل خروج گازهای بدبو، مدفوع یا چرک از واژن و همچنین درد در حین مقاربت باشد. سایر علائم مشترک فیستول واژینال و فیستول رکتوواژینال عبارتند از:
- عفونت های مکرر
- اسهال
- درد شکم
- تب
- کاهش وزن
- حالت تهوع
- استفراغ
گزینه های درمان فیستول در فصل گرما و تابستان چیست؟
مراقبت های پزشکی مناسب در هوای گرم باعث می شود فیستول ها هم قابل درمان و هم قابل پیشگیری باشند. پزشک شما می خواهد در مورد علائم و آنچه ممکن است باعث آنها شده باشد صحبت کند. به عنوان بخشی از یک معاینه فیزیکی، پزشک ممکن است عفونت دستگاه ادراری را بررسی کند، آزمایش خون انجام دهد و از یک رنگ برای تشخیص همه مناطق نشت استفاده کند. همچنین ممکن است از اشعه ایکس یا اسکوپ برای مشاهده واضح و بررسی تمام آسیب های احتمالی بافت استفاده شود. فیستول ها معمولاً به خودی خود بهبود نمی یابند. برخی از فیستول های کوچک وزیکوواژینال که زود تشخیص داده می شوند ممکن است با قرار دادن کاتتر در مثانه برای مدتی معالجه شوند. با این حال، درمان بیشتر فیستول ها ترمیم جراحی است. اغلب فیستول وزیکوواژینال را می توان با روش واژینال کم تهاجمی ترمیم کرد. در برخی موارد، روش لاپاراسکوپی کم تهاجمی یا رباتیک یا جراحی باز ممکن است ترجیح داده شود. در طول جراحی، پزشک ناحیه آسیب دیده را از نظر سلولیت، ادم یا عفونت بررسی می کند، در حالی که هر گونه بافت اسکار را از بین می برد و از خون رسانی مناسب اطمینان حاصل می کند. پس از جراحی ممکن است آنتی بیوتیک یا سایر داروها تجویز شود. اگر فیستول برای شما تشخیص داده شده است یا علائم مرتبط با فیستول را تجربه می کنید، با ما تماس بگیرید تا با یکی از متخصصین زنان و زایمان ما وقت ملاقات بگیرید تا درباره گزینه های درمانی خود بیشتر بدانید.
تشخیص پیشرفته فیستول
دانستن مسیر کامل فیستول مقعدی برای درمان موثر مهم است. دهانه کانال در پوست (خارجی) عموماً به صورت یک ناحیه قرمز و ملتهب ظاهر می شود که ممکن است چرک و خون ترشح کند. این دهانه خارجی معمولاً به راحتی تشخیص داده می شود. پیدا کردن دهانه فیستول در مقعد (دهانه داخلی) پیچیده تر است. متخصصان مایو از آخرین فناوری استفاده می کنند، از جمله موارد زیر:
- MRI برای نقشه برداری از مجرای فیستول و ارائه تصاویر دقیق از عضله اسفنکتر و سایر ساختارهای کف لگن استفاده می شود.
- سونوگرافی آندوسکوپی از امواج صوتی با فرکانس بالا برای شناسایی فیستول، عضلات اسفنکتر و بافت های اطراف استفاده می کند.
- فیستولوگرافی عکسبرداری با اشعه ایکس از فیستول پس از تزریق محلول حاجب است.
شقاق مقعد
شقاق مقعد چیست؟
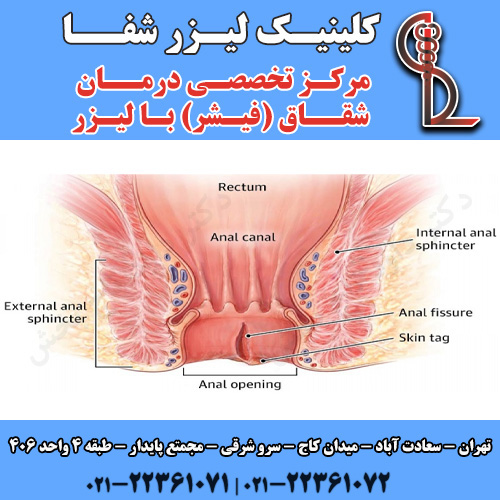
شقاق مقعدی یک بریدگی یا پارگی کوچک در پوشش مقعد است. ترک در پوست باعث درد شدید و مقداری خونریزی قرمز روشن در حین و بعد از اجابت مزاج می شود. گاهی اوقات، شقاق می تواند به اندازه ای عمیق باشد که بافت عضلانی زیر آن نمایان شود. برخی درمانها میتوانند باعث بهبودی شوند و به تسکین ناراحتی کمک کنند، از جمله نرمکنندههای مدفوع و مسکنهای موضعی درد. در بیشتر موارد، پارگی به خودی خود بهبود می یابد. در مواردی که شقاق بیش از 6 هفته باقی بماند، مزمن تلقی می شود. پارگی مقعد (شقاق) شایع است و احتمالاً هر سال از هر 350 نفر 1 نفر را مبتلا می کند. آنها در افراد بین 15 تا 40 سال شایع تر هستند، اما می توانند در هر سنی از جمله در کودکان بسیار کم سن بروز کنند. زنان باردار یا اخیراً بچه دار شده اند، در معرض خطر بیشتری برای شقاق مقعد هستند، در حالی که این موارد در افراد مسن بسیار کمتر است. اگر شقاق مقعد با این درمان ها بهبود نیافت، ممکن است به جراحی نیاز داشته باشید. یا ممکن است لازم باشد پزشک شما به دنبال سایر اختلالات زمینه ای باشد که می تواند باعث ایجاد شقاق مقعدی شود.
درمان شقاق مقعد
اکثر شقاق مقعدی نیازی به درمان گسترده ندارند. با این حال، برخی از داروهای خانگی میتوانند به بهبود و تسکین علائم ناراحتکننده کمک کنند. شما می توانید شقاق مقعد را در خانه درمان کنید:
- استفاده از نرم کننده های مدفوع بدون نسخه
- نوشیدن مایعات بیشتر برای هیدراته ماندن و بهبود هضم
- مصرف مکمل های فیبر و خوردن غذاهای فیبری بیشتر
- حمام نشستن برای شل کردن عضلات مقعد، تسکین سوزش و افزایش جریان خون در ناحیه مقعدی
- استفاده از پماد نیتروگلیسیرین برای تقویت جریان خون در ناحیه یا کرم هیدروکورتیزون مانند کورتیزون 10
- استفاده از مسکنهای موضعی درد، مانند لیدوکائین، روی مقعد برای کاهش ناراحتی
اگر علائم شما پس از استفاده از داروهای خانگی ادامه پیدا کرد، باید با پزشک خود مشورت کنید، که ممکن است درمان های بیشتری را توصیه کند. پماد مسدود کننده کانال کلسیم می تواند عضلات اسفنکتر را شل کند و به شقاق مقعدی اجازه دهد تا بهبود یابد. درمان احتمالی دیگر تزریق بوتاکس در اسفنکتر مقعد است. این تزریق ها با فلج موقت عضله از اسپاسم در مقعد جلوگیری می کند. این باعث می شود که شقاق مقعدی بهبود یابد و در عین حال از ایجاد شقاق جدید جلوگیری می کند.
علائم شقاق مقعدی
شقاق مقعدی ممکن است باعث یک یا چند مورد از علائم زیر شود:
- یک پارگی قابل مشاهده در پوست اطراف مقعد شما
- یک برچسب پوستی یا توده کوچک پوست در کنار پارگی
- درد شدید در ناحیه مقعد هنگام اجابت مزاج
- رگه های خون روی مدفوع یا روی دستمال توالت پس از پاک کردن
- سوزش یا خارش در ناحیه مقعد
علل ایجاد شقاق مقعدی
شقاق مقعدی اغلب هنگام دفع مدفوع بزرگ یا سفت رخ می دهد. یبوست مزمن یا اسهال مکرر نیز می تواند پوست اطراف مقعد شما را پاره کند. با این حال، همه شقاق مقعدی نشانه رژیم غذایی کم فیبر و یبوست نیست. شقاق هایی که بهبودی ضعیفی دارند یا در موقعیتی غیر از قسمت خلفی و خط وسط مقعد شما قرار دارند ممکن است نشان دهنده یک بیماری زمینه ای باشد.
علل دیگر عبارتند از:
- زور زدن در هنگام زایمان یا حرکات روده
- داشتن بیماری التهابی روده (IBD)، مانند بیماری کرون
- کاهش جریان خون در ناحیه آنورکتال
- داشتن عضلات اسفنکتر مقعد بیش از حد سفت یا اسپاستیک
- درگیر شدن در رابطه جنسی مقعدی
- قرار دادن اجسام در مقعد
در موارد نادر، شقاق مقعدی ممکن است به دلایل زیر ایجاد شود:
- سرطان مقعد
- اچآیوی
- بیماری سل
- سیفلیس
- تبخال
- نحوه درمان شقاق مقعدی
اکثر شقاق های مقعدی بدون مداخله جراحی بهبود می یابند. شقاق مقعدی زخم های باز هستند، بنابراین تمیز و خشک نگه داشتن ناحیه به فرآیندهای بهبود طبیعی بدن کمک می کند. خوردن یک رژیم غذایی با فیبر بالا، نوشیدن مایعات زیاد، حمام نشستن و استفاده از پمادهای ضد التهابی می تواند به بهبود شقاق فعلی و جلوگیری از شقاق جدید کمک کند. همیشه نمی توانید از شقاق مقعدی جلوگیری کنید، اما می توانید با انجام اقدامات پیشگیرانه زیر خطر ابتلا به آن را کاهش دهید:
- خشک نگه داشتن ناحیه مقعد
- ناحیه مقعد را به آرامی با صابون ملایم و آب گرم تمیز کنید.
- نوشیدن مایعات زیاد، خوردن غذاهای فیبردار و ورزش منظم برای جلوگیری از یبوست
- درمان فوری اسهال
- در صورت ابتلا به این بیماری، پوشک نوزادان را به طور مکرر تعویض کنید.
- تشخیص شقاق مقعدی
- پزشک عمومی از شما در مورد علائم و نوع دردی که تجربه کرده اید می پرسد. آنها همچنین ممکن است در مورد عادات دستشویی شما بپرسند.
معاینه شقاق مقعد
معاینه دیجیتال رکتال، که در آن پزشک عمومی یک انگشت روغن کاری شده و دستکش دار را به پایین بدن شما وارد می کند تا ناهنجاری ها را احساس کند، معمولاً برای تشخیص شقاق مقعدی استفاده نمی شود زیرا احتمالاً دردناک است.
- پزشک عمومی ممکن است شما را برای ارزیابی تخصصی ارجاع دهد اگر فکر کند چیزی جدی ممکن است باعث شقاق شما شده باشد.
- این ممکن است شامل معاینه کامل تری از قسمت پایین بدن شما باشد که با استفاده از بیهوشی برای به حداقل رساندن درد انجام می شود.
- گاهی اوقات ممکن است فشار اسفنکتر مقعدی برای شقاق هایی که به درمان های ساده پاسخ نداده اند اندازه گیری شود.
- اسفنکتر مقعد حلقه ای از عضلات است که مقعد را باز و بسته می کند.
تشخیص شقاق مقعدی
پزشک عمومی از شما در مورد علائم و نوع دردی که تجربه کرده اید می پرسد. آنها همچنین ممکن است در مورد عادات دستشویی شما بپرسند.
معاینه دیجیتال رکتال، که در آن پزشک عمومی یک انگشت روغن کاری شده و دستکش دار را به پایین بدن شما وارد می کند تا ناهنجاری ها را احساس کند، معمولاً برای تشخیص شقاق مقعدی استفاده نمی شود زیرا احتمالاً دردناک است. پزشک عمومی ممکن است شما را برای ارزیابی تخصصی ارجاع دهد اگر فکر کند چیزی جدی ممکن است باعث شقاق شما شده باشد. این ممکن است شامل معاینه کامل تری از قسمت پایین بدن شما باشد که با استفاده از بیهوشی برای به حداقل رساندن درد انجام می شود. گاهی اوقات ممکن است فشار اسفنکتر مقعدی برای شقاق هایی که به درمان های ساده پاسخ نداده اند اندازه گیری شود. اسفنکتر مقعد حلقه ای از عضلات است که مقعد را باز و بسته می کند.
خودیاری و خود درمانی
تعدادی از اقدامات خودیاری وجود دارد که پزشک عمومی ممکن است برای تسکین یبوست و کاهش درد ناشی از شقاق مقعدی توصیه کند. از بین بردن یبوست می تواند به شقاق مقعدی کمک کند تا بهبود یابد و احتمال ایجاد شقاق بیشتر در آینده را کاهش دهد. اقدامات خودیاری عبارتند از:
- افزایش مصرف روزانه فیبر با گنجاندن مقدار زیادی از مواد غذایی با فیبر بالا در رژیم غذایی خود مانند میوه ها، سبزیجات و غلات کامل
- جلوگیری از کم آبی با نوشیدن آب فراوان
- تلاش برای ورزش بیشتر - برای مثال، با پیاده روی یا دویدن روزانه
- کار کردن در مکان و زمانی از روز که بتوانید به راحتی وقت خود را در توالت بگذرانید.
- زمانی که احساس میکنید به توالت رفتن معطل نکنید.
- اگر از دستمال مرطوب استفاده می کنید، از محصولاتی که حاوی معطر یا الکل هستند اجتناب کنید، زیرا این امر می تواند منجر به ناراحتی یا خارش شود - اگر از دستمال توالت استفاده می کنید، از مارک نرم استفاده کنید و از پاک کردن خیلی سخت خودداری کنید.
- چند بار در روز، مخصوصاً بعد از مدفوع، کف خود را در یک حمام آب گرم خیس کنید تا ماهیچه های مقعد شل شوند.
عمل جراحی فیشر
در صورتی که سایر درمان ها مؤثر نبوده اند، ممکن است جراحی توصیه شود. به طور کلی به عنوان موثرترین درمان برای شقاق مقعدی در نظر گرفته می شود، به طوری که بیش از 9 نفر از هر 10 نفر نتایج طولانی مدت خوبی را تجربه می کنند. با این حال، خطر کمی از عوارض را به همراه دارد. تعدادی از تکنیک های جراحی مختلف وجود دارد که می توان از آنها برای درمان شقاق مقعدی استفاده کرد. این یک عمل جراحی کوتاه و نسبتاً ساده است که معمولاً تحت بیهوشی عمومی بر اساس یک بیمار روزانه انجام می شود. این بدان معناست که شما در حین انجام عمل خواب خواهید بود، اما معمولاً مجبور نیستید شب را در بیمارستان بگذرانید. اسفنکتروتومی جانبی یکی از موثرترین روشهای درمانی برای شقاق مقعدی است که سابقه موفقیت خوبی دارد. اکثر افراد در عرض 2 تا 4 هفته به طور کامل بهبود می یابند. تعدادی از داروهای مختلف وجود دارد که پزشک ممکن است برای کمک به کاهش علائم و بهبود شقاق مقعدی توصیه کند.
منبع: https://www.drtajbakhsh.ir/
مینی چیلر
مینی چیلر
مینی چیلرهای ساران یک مفهوم ابتکاری جدید در کاربردهای مسکونی و صنعتی است. مینی چیلرهای ساران در ظرفیت های سرمایشی اسمی 3، 5، 7.5 و 10 تن تبرید با در دسترس بودن بسیاری از لوازم جانبی از جمله پمپ سیرکولاتور، دستگاه های کنترلی و ایمنی پیشرفته موجود می باشد.
شرکت تهویه نوین ایرانیان با استفاده از دانش امروزی و تجربیات گذشته خود توانسته تا در عرضه و فروش سیستم های تهویه (سیستم های سرمایشی و گرمایشی) با لطف ایزد منان بسیار موفق باشد.
