نکاتی در مورد قلب در دوران بارداری
افزایش بیماری های قلبی در بارداری

اگه قصد بارداری دارین اما بیماری قلبی دارین، فشار اضافی روی قلب شما ممکنه شما رو در معرض خطر عوارض بیشتری قرار بده.
چون در بارداری، قلب شما برای دو نفر پمپاژ میشه. همچنین، برخی تغییرات هورمونی در دوران بارداری می تونه بر فشار خون و عروق خونی تأثیر بذاره.
دوران بارداری می تونه شرایط قلبی مادر رو بدتر کنه و گاهی اوقات می تونه بر نحوه رشد و تکامل کودک تأثیر بذاره.
به این دلایل، افراد باردار مبتلا به بیماری های قلبی بهترین مراقبت ها رو در دوران بارداری که تیمی از پزشکان متخصص در زمینه بارداری پرخطر و قلب و عروق هستن دریافت می کنن.
برخی از بیماریهای قلبی مانند ضربان قلب نامنظم خفیف یا سوراخهای کوچکی که قبلاً در قلب ترمیم شدن، ممکنه خطر عوارض بارداری رو افزایش بده.
سایر موارد مثه نارسایی قلبی، فشار خون ریوی و بیماری آئورت می تونن به طور قابل توجهی خطر عوارض رو زیادتر کنن.
برای اکثر افرادی که بیماری قلبی دارن، باردار شدن یه گزینه بی خطره. اما، درصد کمی از افراد هستن که خطر اون قدر زیاده، که ما معمولاً بارداری رو توصیه نمی کنیم.
اغلب سه ماهه سوم و هفته های بعد از تولد خطرناک ترین زمان برای فرد باردار مبتلا به بیماری قلبی هس.
با رشد کودک، تقاضای قلب شما برای تامین خون و اکسیژن کودک هم بیشتر میشه. پس از تولد، تغییر ناگهانی گردش خون هم می تونه مشکلاتی ایجاد کنه.
اگه مشکل قلبی دارین و قصد باردار شدن دارین، بهتره ابتدا با پزشک تون صحبت کنین.
مشورت با پزشک قبل از باردار شدن به شما کمک می کنه تا در مورد مراقبت های لازم در بارداری آگاهی پیدا کنین.
اطمینان حاصل کنین که داروهای درمان بیماری قلبی با بارداری سازگار هستن و هر آزمایش توصیه شده رو پیگیری کنین تا مطمئن شین که قلب در بهترین وضعیت ممکن قبل از باردار شدن هس.
نکاتی در مورد قلب در دوران بارداری
1. قلب شما در بارداری بیشتر کار می کنه.
در دوران بارداری تغییرات زیادی در سیستم قلبی عروقی شما رخ میده. قلب شما باید خون بیشتری رو در بدن پمپاژ کنه.
عملکرد قلب شما، مقدار خونی که قلب در یه دقیقه پمپاژ می کنه، تا 50 درصد بیشتر میشه. در دوران بارداری، ضربان قلب زیادتر میشه و فشار خون شما می تونه تغییر کنه.
این تغییرات در هر بیمار و حاملگی متفاوته و بیشتر زنان اونا رو احساس نمی کنن.
2. سبک زندگی سالم به بهترین عملکرد قلب شما در بارداری کمک می کنه.
با داشتن روتین سلامت روزانه مثه ورزش منظم، مدیریت استرس و خوردن یه رژیم غذایی سالم عملکرد قلب تون و بهتر کنین.
برای اکثر بیماران، ورزش برای مادر و نوزاد بی خطر و مفیده. ولی مطمئن بشین که ابتدا متخصص زنان و زایمان شما با این ایده موافقه.
داشتن رژیم غذایی سالم برای قلب همیشه مهمه. غذاهای مغذی که به شما و کودک تون کمک می کنه تا سالم بمونین مثه: لوبیا و آجیل، غلات کامل، لبنیات کم چرب، پروتئین بدون چربی مانند ماهی و مرغ، و مقدار زیادی میوه و سبزیجات
3. علائم بارداری می تونه مشکلات قلبی رو تشدید کنه.
بسیاری از افراد در دوران بارداری دچار تنگی نفس، تورم پاها، سرگیجه گاه به گاه و تپش قلب میشن. طبیعی هس، اگه ناخواسته باشه.
در برخی موارد، این علائم می تونه به معنای چیز جدی تری باشه. مهمه که با متخصص زنان و زایمان یا متخصص قلب خود در مورد علائم غیر معمول صحبت کنین.
4. اگه بیماری قلبی دارین، یه متخصص باید شما رو بررسی کنه.
برای بیماران مبتلا به بیماری قلبی، برنامه ریزی ویزیت قبل از بارداری ایده آل هس.
مشاوره قبل از بارداری با یه متخصص زنان و زایمان که بیماران باردار پرخطر رو درمان میکنه و متخصص قلب شما واقعاً مهمه.
مادران باردار با بیماری قلبی مادرزادی یا بیماری قلبی اکتسابی یا فشار خون بالا، پزشک باید شما رو ببینه تا در مورد خطرات احتمالی بارداری آینده و اونچه که برای بهبود سلامت شما لازمه صحبت کنه.
مثلا، اگه فشار خون بالایی دارین که به خوبی کنترل نشد، یه متخصص می تونه به شما کمک کنه تا قبل از بارداری اونو مهار کنین.
اگه داروهایی برای بیماری قلبی مصرف می کنین، باید اونارو از نظر ایمنی در بارداری بررسی کنیم و در صورت نیاز، برنامه ای برای داروی جایگزین داشته باشیم.
در طول بارداری، متخصص زنان و زایمان و قلب و عروق برای حفظ سلامتی شما و جنین در دوران بارداری و پس از زایمان همکاری می کنن.
با مراقبت مناسب، بسیاری از افراد مبتلا به بیماری های قلبی بارداری سالمی و تجربه کنن.
5. برخی افراد در دوران بارداری دچار بیماری های مرتبط با قلب میشن.
برخی از شرایط ممکنه در دوران بارداری ایجاد شه که بر قلب شما تأثیر بزاره. اینا شامل آریتمی هس که تپش قلب یا ضربان نامنظم قلب هس.
ممکنه خوش خیم باشن و با تغییراتی در سبک زندگی مثه قطع کافئین مدیریت شه.
به هر حال، اگه اونا رو تجربه کردین، به پزشک خود خبر بدین، چون برخی از آریتمی ها می تونن مشکل جدی تری رو ایجاد کنن.
بیماری دیگه، پره اکلامپسی، می تونه در سه ماهه دوم یا سوم ایجاد شه. باعث فشار خون بسیار بالا میشه و می تونه بر اندام های متعددی مثه قلب تاثیر بزاره.
در صورت بروز این وضعیت، شما به دقت تحت نظر خواهید بود. زنان مبتلا به فشار خون بالا و بیماری قلبی در معرض خطر بیشتری برای ابتلا به اون هستن.
اگه پزشک به شما گفت که به طور منظم فشار خون تون و چک کنین، حتماً از ویزیت های منظم پزشک غافل نشین و از تمام دستورالعمل ها رو پیروی کنین.
6. مراقبت از قلب شما پس از پایان بارداری نباید متوقف شه.
اگه در دوران بارداری دچار پره اکلامپسی، دیابت بارداری یا فشار خون بالا بودین، حتما به پزشک خود خبر بدین چون این شرایط می تونه خطر ابتلا به بیماری قلبی رو در آینده زیاد کنه.
بیماران مبتلا به این شرایط باید این اطلاعات رو با پزشک اصلی خود در میان بزارن و غربالگری های منظم برای خطرات قلبی عروقی و دیابت انجام بدن.
خبر خوش اینه که تحقیقات جدید نشون میده که با داشتن یه سبک زندگی سالم برای قلب پس از بارداری میشه خطر ابتلا به بیماری قلبی رو کم کرد.
پزشک در مورد تغییرات سبک زندگی و عادات سالم برای قلب تون به شما توصیه می کنه.
یکی از مهمترین مسائل در بیماری قلبی لزوم مراجعه به پزشک متخصص قلب و عروق در دوران بارداری هس. مراجعه منظم به پزشک می تونه در سلامت مادر و جنین بسیار تاثیر می زاره.
لازمه در دوران بارداری به پزشک متخصص قلب و عروق مراجعه شه و مادر تحت نظر پزشکان متخصص، دوران بارداری رو بگذرونن تا از مشکلات و خطرات جدی پیشگیری شه.
همچنین مشاوره قلبی به مادران باردار می تونه از نظر روحی بسیار کمک کننده باشه. حتی چند هفته پس از زایمان هم مراجعه به پزشک متخصص قلب و عروق لازمه.
چرا که ممکنه مادر تا شش هفته پس از زایمان همچنان مشکلاتی در ضربان قلب و… داشته باشه. به همین دلیل نیازه تا تحت مراقبت های لازم حتی پس از زایمان قرار بگیره.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
جراحی تخصصی قلب کودکان
رابطه بیماری مادرزادی قلبی و اوتیسم
اگه کودک تون وزن اضافه نمی کنه، مشکل تغذیه یا مشکلات تنفسی داره ممکنه اینا نشونه های یه نقص مادرزادی قلب باشه.
معمولا یک درصد از نوزادانی که دارای نقایص مادرزادی قلبی هستن، مشکلات ساختاری قلب در بدو تولد دارن.
علل نقایص قلبی در نوزادان
سه دسته کلی از مشکلات قلبی دوران کودکی معمولاً شامل:
● نقص ساختاری
● نقص اکتسابی
● اختلالات ریتم قلب
گاهی اوقات نقص قلبی از والدین به ارث می رسه. اگه یکی از اعضای خانواده اونو داشته باشه، پزشکان می تونن به دنبال نقص های ژنی مانند سندرم مارفان باشن تا در بستگان نزدیک آزمایش کنن.
اگه مادری قبلاً فرزندی با نقص قلبی داشته باشه، خطر بارداری بعدی ممکنه بین 5 تا 15 درصد باشه.
معمولا این یه تغییر ژنتیکیه که زمانی رخ میده که قلب جنین بلافاصله پس از لقاح شروع به رشد می کنه.
عارضه اوتیسم در میان کودکانی که به دلیل بیماری مادرزادی قلب تحت عمل جراحی قلب باز قرار گرفتن، بیشتر از جمعیت عادیه.
بررسی ها نشون داده که می تونه ارتباط بین رشد قلب و مغز باشه. بیش از نیمی از کودکان مبتلا به بیماری قلبی مادرزادی دارای علائم بیماری مغزی هستن که ممکنه ناشی از کمبود جریان خون در مغز باشه.
همچنین سایر عوامل خطر عبارتند از قرار گرفتن در معرض برخی داروها در اوایل بارداری و دیابت مادر هست.
نشونه های نقص قلبی در نوزادان
علائم رایج نقص قلبی در نوزادان یا کودکان:
- افزایش وزن ضعیف
- مشکلات تغذیه مانند
- کم خوردن
- طول کشیدن بیش از حد برای تغذیه
- خستگی در هنگام تغذیه و نیاز به استراحت
- خفگی یا بند آوردن دهان هنگام غذا خوردن
- تحریک پذیری بیش از حد
- تعریق زیاد
- پوست سرد و لطیف
مشکلات تنفسی، مانند:
- دیسترس تنفسی
- تنفسی که هنگام غذا خوردن سخت تر یا سریع تر میشه.
- سرفه یا خس خس مداوم
- رنگ مایل به آبی (سیانوز نامیده می شود) یا رنگ بسیار کم رنگ.
- زودتر از همسالان خود خسته میشن.
برخی از عیوب شایع تر و جزئی، مانند نقایص سپتوم بطنی کوچک و نقایص دیواره دهلیزی، معمولاً خود به خود بسته میشن.
مثلا، هنگامی که نوزادی با نقص دیواره بین بطنی کوچک متولد میشه، اغلب سه چهارم اونا در یک تا دو سال اول زندگی بسته میشه و اکثر اونا در عرض شش ماه بسته میشه.
اما یک چهارم نقایص مادرزادی قلبی نشون دهنده مشکلاتی هس که به خودی خود بهتر نمیشن و معمولاً در سال اول زندگی نیاز به مداخله پزشکی داره.
روش جراحی و سایر درمان ها
زمانی که نقص قلبی نیاز به جراحی داره، پزشک ممکنه سوراخی رو ببنده یا دریچه ای رو برای بزرگتر کردن اون باز کنه. جراحیهای پیچیدهتر ممکنه شامل بزرگتر کردن رگهای خونی باشه.
در حالی که برخی از نقایص قلبی نیاز به جراحی قلب باز دارن، برخی دیگه رو میشه با روش های کمتر تهاجمی درمان کرد.
برخی از نمونهها عبارتند از بالونهایی که میشه اونا رو باد کرد تا دریچههای محکم رو باز کنه یا شریانهای کوچک رو باز کنه، دستگاههایی که میتونن سوراخهای قلب رو ببندن، یا استنتهایی که برای بزرگکردن شریانها در جای خود باقی میمونن.
خطرات جراحی قلب در نوزادان و کودکان
خطرات هر جراحی شامل:
- خونریزی حین جراحی یا روزهای بعد از عمل
- واکنش های بد به داروها
- مشکلات تنفسی
- عفونت
- مرگ
خطرات اضافی جراحی قلب شامل:
- لخته های خون (ترومبی)
- حباب های هوا (آمبولی هوا)
- ذات الریه
- مشکلات ضربان قلب (آریتمی)
- حمله قلبی
- سکته
آزمایشات لازم قبل از جراحی قلب
ممکنه فرزند شما به آزمایشات مختلفی نیاز داشته باشه:
- آزمایشهای خون (شمارش کامل خون، الکترولیتها، فاکتورهای انعقادی و «تطبیق متقاطع»)
- اشعه ایکس از قفسه سینه
- الکتروکاردیوگرام (ECG)
- اکوکاردیوگرافی (ECHO یا سونوگرافی قلب)
- کاتتریزاسیون قلبی
همیشه به پزشک کودک تون بگین که کودکتون از چه داروهایی استفاده می کنه. داروها، گیاهان و ویتامین هایی رو که بدون نسخه خریداری کردین هم در نظر بگیرین.
قبل از عمل جراحی قلب
اگه کودک شما داروهای رقیق کننده خون مانند آسپرین، وارفارین (کومادین) یا هپارین مصرف می کنه، با پزشک تون در مورد زمان توقف دادن این داروها به کودک صحبت کنین.
بپرسین که کودک هنوز چه داروهایی رو در روز جراحی باید مصرف کنه.
در روز جراحی:
اغلب از کودک شما خواسته میشه که بعد از نیمه شب، شب قبل از عمل چیزی ننوشه یا نخوره.
هر دارویی که به فرزندتون گفته شده رو با یه جرعه کوچک آب بدین.
به شما میگن که چه زمانی به بیمارستان بروید.
پس از عمل جراحی تا زمانی که کودک شما ICU رو ترک کنه، بیشتر لوله ها و سیم ها برداشته شده.
برخی از کودکان ممکنه ظرف یک یا دو روز به تنهایی شروع به خوردن یا نوشیدن کنن، اما برخی دیگه ممکنه بیشتر طول بکشه.
هنگامی که فرزند شما از بیمارستان مرخص میشه، به والدین و مراقبین آموزش داده میشه که چه فعالیت هایی برای فرزندشان خوبه، چگونه از بخیه ها مراقبت کنن و چگونه داروهایی که ممکنه به فرزندشون نیاز داشته باشه بدن.
کودک شما اغلب به حداقل چند هفته دیگه در خونه نیاز داره تا بهتر بشن. با پزشک تون در مورد زمان بازگشت فرزندتان به مدرسه یا مهد کودک صحبت کنین.
کودک شما اغلب هر شش تا دوازده ماه یکبار به ویزیت های بعدی توسط متخصص قلب کودکان (پزشک قلب) نیاز داره.
ممکنه کودک شما قبل از رفتن به دندانپزشک برای تمیز کردن دندان یا سایر روش های دندانپزشکی نیاز به مصرف آنتی بیوتیک داشته باشه تا از عفونت های جدی قلبی جلوگیری کنه.
خدمات دکتر رامین بقایی
- پیوند قلب
- جراحی آئورت
- بیماری عروق کرونر
- جراحی دریچه های قلب
- جراحی کم تهاجمی قلبی
- مشاوره به مادران باردار
- تشخیص بیماری های قلبی
- جراحی تخصصی قلب کودکان
ارتباط با دکتر رامین بقایی
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
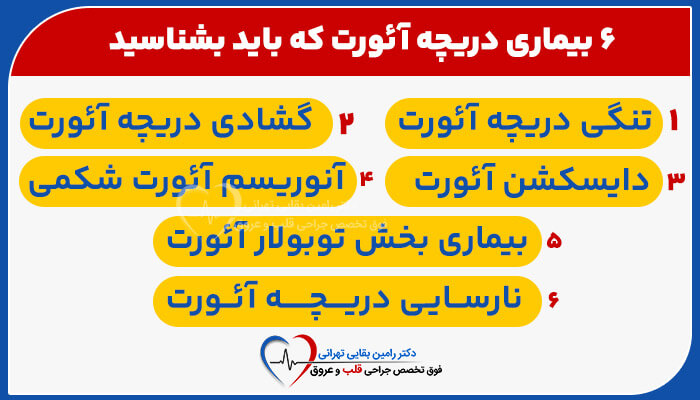
بیماری های دریچه آئورت کدامند؟
نارسایی دریچه آئورت
یکی از چهار دریچه قلب دریچه آئورت هس. دریچه آئورت به جریان خون از طریق قلب و خارج شدن به بدن کمک می کنه. تحت شرایط خاص، دریچه شما میشه از کار بیوفته.
پزشک جراح شما از یه دریچه مصنوعی برای جایگزینی دریچه ضعیف شما استفاده می کنه. با دریچه مصنوعی خون شما می تونه از قلب خارج شه و به طور طبیعی به بدن جریان پیدا کنه.
به این روش جراحی "باز" گفته میشه چون از یه نوع برش سنتی برای قلب شما استفاده می کنه. این برش بزرگتر از برش های جراحی تعویض دریچه آئورت با حداقل تهاجم هس.
تعویض دریچه آئورت باز
هنگامی که دریچه آئورت شما ضعیف عمل کنه، مثه تنگی دریچه آئورت یا نارسایی دریچه آئورت، ممکنه به این روش نیاز داشته باشیم. در تنگی آئورت، دریچه شما نمی تونه به طور کامل باز بشه و خون کمتری می تونه از قلب شما خارج بشه.
در نارسایی آئورت، دریچه شما نشتی داره. مقداری خون به جای اینکه به بقیه بدن شما منتقل شه، از طریق دریچه به عقب نشت می کنه.
در هر دوی این موارد، ممکنه نیاز باشه دریچه آئورت رو تعویض کنین. عملکرد ضعیف دریچه آئورت ممکنه منجر به علائمی مانند:
- تنگی نفس
- خستگی
- تورم در پاهای شما
- سرگیجه
- درد قفسه سینه
- آگاهی ناخوشایند از ضربان قلب
اگه علائم بدتر بشن، ممکنه نیاز به جراحی داشته باشین. پزشک شما ممکنه جراحی رو پیشنهاد بده حتی اگه علائم قابل توجهی نداشته باشین، جراحی موثرتره.
هم تنگی آئورت و هم نارسایی آئورت می تونن ناشی از پیری کلی دریچه باشن. علل دیگه بیماری دریچه آئورت عبارتند از:
- نقایص مادرزادی قلب (مانند دریچه آئورت دو لختی)
- عفونت باکتریایی دریچه قلب
- پارگی در آئورت
- آنوریسم آئورت (ضعیف شدن و کشیده شدن دیواره آئورت)
- برخی شرایط ژنتیکی (مانند سندرم مارفان)
خطرات جایگزینی دریچه آئورت باز
جراحی خطرات خاصی داره. خطرات خاص شما بر اساس شرایط پزشکی خاص بدن بیمار، سن شما و سایر عوامل متفاوته.
در مورد هر گونه نگرانی که دارین حتما با پزشک خود گفت و گو کنین.
اکثر افرادی که تعویض دریچه آئورت باز دارن، نتیجه موفقیت آمیزی خواهند داشت. برخی از خطرات احتمالی شامل:
- عفونت
- خون ریزی
- ریتم های نامنظم قلب
- لخته شدن خون منجر به سکته مغزی یا حمله قلبی
- عوارض ناشی از بیهوشی
برخی عوامل خطر عوارض رو بیشتر می کنه. برخی از این موارد شامل:
- بیماری مزمن
- سایر بیماری های قلبی
- مشکلات ریوی
- افزایش سن
- اضافه وزن داشتن
- سیگاری بودن
- عفونت ها
جراحی درمان دریچه آئورت
جراحی دریچه آئورت برای درمان:
- نارسایی دریچه آئورت (دریچه نشتی).
- تنگی دریچه آئورت (باز شدن دریچه باریک).
درمان های غیرجراحی مانند داروها ممکنه به مدیریت بیماری دریچه آئورت شما برای مدت طولانی کمک کنه.
با این حال، در صورت داشتن علائم، شواهد آسیب قلبی یا نارسایی قلبی ممکنه به جراحی نیاز داشته باشین.
انواع جراحی دریچه آئورت
دو نوع اصلی جراحی دریچه آئورت وجود داره:
ترمیم دریچه آئورت. جراح شما قسمت های آسیب دیده دریچه شما رو تعمیر می کنه و بافت طبیعی رو تا حد امکان حفظ می کنه.
تعویض دریچه آئورت جراحی (SAVR). جراح دریچه آسیب دیده رو برمی داره و دریچه جدیدی رو به جای اون قرار میده. SAVR یه گزینه برای برخی از افرادی هس که کاندید تعویض دریچه آئورت ترانس کاتتر (TAVR/TAVI) نیستن.
عوامل زیادی نوع جراحی مورد نیاز شما رو تعیین می کنن، از جمله:
- نتایج آزمایشات تشخیصی شما
- سن شما
- ساختار قلب شما
- وجود سایر شرایط پزشکی
جراح شما در مورد گزینه های درمانی شما مشورت می کنه و مناسب ترین برنامه درمانی رو برای شما توضیح میده.
فواید جراحی دریچه آئورت
جراحی دریچه آئورت مشکلات دریچه قلب شما رو برطرف می کنده که با گذشت زمان می تونه بدون درمان کشنده باشه. بیماری دریچه آئورت کشنده ترین شکل بیماری دریچه هس.
این بیش از 60 ٪ از کل مرگ و میر ناشی از هر نوع بیماری دریچه رو تشکیل میده. بنابراین ، جراحی برای ترمیم یا جایگزینی دریچه آئورت شما می تونه به شما در زندگی طولانی تر کمک کنه.
همچنین می تونه علائم رو تسکین بده، بنابراین شما روز به روز احساس بهتری می کنین و کیفیت زندگی بهتری خواهید داشت.
تفاوت تعویض دریچه مکانیکی و بیولوژیکی
تصمیم گیری بین پروتز مکانیکی و بیولوژیکی برای جایگزینی دریچه قلب بیمار یه بحث پیچیده اس که همیشه بین بیمار و جراح صورت می گیره.
دریچه های مکانیکی ممکنه عمر طولانی تری داشته باشن ، اونا با افزایش خطر لخته شدن خون نیاز به استفاده از وارفارین رقیق کننده خون دارن.
از طرف دیگه ، دریچه های بیولوژیکی ، که از بافت خوک یا گاو ساخته شدن ، خطر خونریزی یا لخته شدن رو بیشتر نمی کنن اما زودتر از بین میرن.
تغییرات بیمار پس از تعویض دریچه آئورت باز
پس از جراحی دریچه آئورت باز:
بهبودی شما در بخش مراقبت های ویژه یا اتاق ریکاوری آغاز میشه. وقتی از خواب بیدار می شین، ممکنه در ابتدا احساس گیجی کنین.
امکان داره چند ساعت بعد از جراحی یا کمی دیرتر از خواب بیدار شید. پس از تعویض دریچه آئورت بیمار، متوجه کاهش علائم خود میشن.
تیم بر علائم حیاتی شما مانند ضربان قلب نظارت خواهد کرد. پزشک ممکنه شما رو به چندین دستگاه متصل کنه تا پرستاران بتونن راحت تر اونا رو بررسی کنن.
امکان یه لوله در گلوتون داشته باشین تا به شما کمک کنن نفس بکشین. ممکنه ناراحت کننده باشه و شما نتونین صحبت کنین. معمولاً شخصی ظرف 24 ساعت لوله رو خارج می کنه.
ممکنه یه لوله سینه برای تخلیه مایع اضافی از قفسه سینه داشته باشین. ممکنه سیم های ضربان ساز موقتی کوچکی از قفسه سینه شما خارج شه.
جراح با باند بخیه شما رو می پوشونه. اینا معمولاً ظرف چند روز برداشته میشن. مقداری درد احساس می کنین، اماشدت درد زیاد نیس. در صورت نیاز می تونین داروی ضد درد درخواست کنین.
در یک یا دو روز، می تونین روی صندلی بنشینین و با کمک راه برید. ممکنه برای کمک به حذف مایعاتی که در طی جراحی در ریه های شما جمع میشه، تنفس درمانی انجام بدین.
احتمالا روز بعد از جراحی می تونین مایعات استفاده کنین. به محض اینکه بتونین اونو بخورین می تونین غذاهای معمولی بخورین.
ممکنه برای کمک به گردش خون در وریدهای پا، جوراب های الاستیک بهتون بدن. معمولاً باید چند روز در بیمارستان بمونین.
از فعالیت های شدید ، مانند دوچرخه سواری ، آهسته دویدن ، وزنه برداری یا ورزش سنگین هوازی خودداری کنین ، تا زمانی که پزشک تون بهتون اجازه بده.
به مدت سه ماه ، از فعالیت هایی که به سینه یا بازوی فوقانی تون و فشار میاره ، خودداری کنین.
نتیجه گیری
جایگزینی دریچه آئورت یه عمل بزرگه و گاهی اوقات عوارض می تونه کشنده باشه. به طور کلی ، خطر مرگ در نتیجه این روش 2 ٪ تخمین زده میشه. اما این خطر به مراتب کمتر از خطر ناشی ازعدم درمان بیماری شدید آئورت هس.
طبق یک مطالعه 2021 ، میانگین امید به زندگی برای افراد 60 تا 64 ساله که تحت تعویض دریچه آئورت جراحی قرار می گیرن 16.2 سال هس. برای افراد 85 یا بالاتر، میانگین امید به زندگی پس از تعویض دریچه 6.1 سال هس.
بیشتر افرادی که از عمل جراحی شون موفقیت آمیزه، امید به زندگی شون نزدیک به حالت عادی دارن.
دکتر رامین بقایی، بهترین پزشک جراحی قلب در ایران
دکتر رامین بقایی تهرانی یکی از ماهرترین و حرفهای ترین پزشکان جراحی تخصصی قلب و عروق در ایران هستن. ایشون نه تنها بیماریهای قلب و عروق در بزرگسالان درمان می کنن، بلکه سر رشتهای تخصصی نیز، در زمینه جراحی قلب تخصصی کودکان دارن.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
میزان بقا پس از پیوند قلب چقدره؟
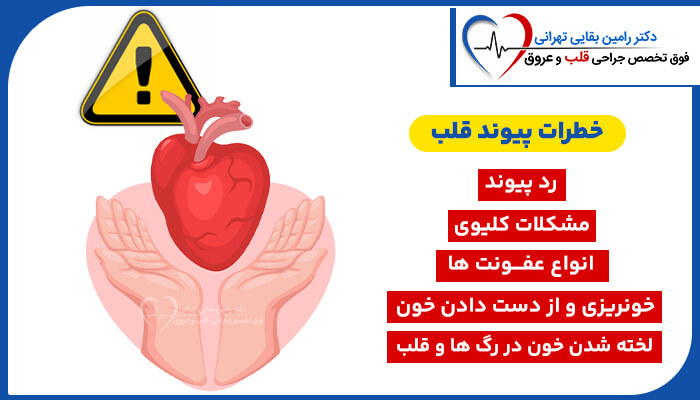
خطرات جراحی پیوند قلب - Heart transplant
پیوند قلب یه روش جراحیه که شامل برداشتن یه قلب بیمار و ضعیفه که با قلب اهداکننده مرده جایگزین میشه. مدت زمان عملکرد قلب پیوند شده و مدت زمان زندگی گیرنده پیوند به عوامل زیادی بستگی داره.
از زمان اولین پیوند موفقیت آمیز قلب انسان در سال 1967، میزان بقا به طور پیوسته بهتر شده. در کوتاه مدت، بیشتر مطالعات نشون داده که حداقل 9 نفر از هر 10 نفری که پیوند قلب میشن، تا سال بعد زنده می مونن.
مطالعه ای در سال 2020 روی بیش از 30000 نفری که پیوند قلبی شده بودن و بالای 50 سال سن داشتن، نشون میده که میزان بقای کلی یه ساله حدود 89٪ درصد هس.
حدود نیمی از این افراد حداقل 12 سال پس از جراحی زنده موندن. تحقیقات دیگه ای، از جمله گزارش سال 2020، نشون میده که میانگین بقای بینالمللی به 10 سال نزدیکتره. اما این ارقام می تونن از یه کشور به کشور دیگه به طور قابل توجهی متفاوت باشه.
پیش بینی اینکه قلب پیوندی تا چه مدت به تپیدن ادامه میده کار دشواریه. در حالی که نارسایی شدید قلبی دلیل اصلی نیاز یه فرد به پیوند قلب میشه، عوارض دیگه ای مانند فشار خون ریوی وجود داشته باشه که می تونه بر قلب اهدایی تأثیر بذاره.
قلب اهدا کننده ممکنه یه بیماری قلبی از پیش وجود داشته باشه که پس از پیوند بدتر میشه. یکی از شایعترین دلایلی که قلب پیوندی از کار میوفته، رد شدن توسط سیستم ایمنی گیرنده اس که به عنوان یه جسم خارجی به قلب جدید حمله میکنه.
مصرف داروهای سرکوب کننده سیستم ایمنی می تونن خطر طرد شدن رو کمتر کنه، اما همیشه نمی تونه از اون جلوگیری کنه.
پیوند قلب چه میزان موفقیت آمیزه؟
با افزایش تعداد پیوند اعضا که هر سال انجام میشه، نرخ بقای گیرندگان و دوام اعضای اهدا کننده هم بیشتر شده. در حالی که نمونه هایی از افرادی وجود داره که 20 یا 30 سال یا بیشتر با عضو پیوند شده زندگی می کنن، متوسط طول عمر اونا کوتاه تره.
در گزارشی معتبر در سال 2019 نرخ بقای زیر رو برای برخی از پیوندهای رایجتر عضو نشون میده:
قلب: 9.4 سال
کلیه: 12.4 سال
کبد: 11.1 سال
میزان بقا پس از پیوند قلب (بر اساس سن)
سن شما هنگام پیوند قلب یکی از چندین عوامل مهمیه که برمیزان موفقیت به زندگی شما تأثیر می ذاره. عوامل دیگه عبارتند از شرایطی مانند دیابت، سابقه مصرف سیگار و سایر ملاحظات مربوط به سلامتی و سبک زندگی.
مطالعهای در سال 2016 به بررسی میزان بقا بر اساس گروه سنی پرداخته. این یافته ها میزان مرگ و میر 5 ساله پس از پیوند رو بر اساس گروه سنی نشون میده:
18 تا 59 سال: 26.9٪
60-69 سال: 29.3٪
70 سال و بالاتر: 30.8٪
درصد کمتر به این معنی هس که عمل پیوند قلب تا حد زیادی در طول 5 سال آینده موفقیت آمیز بوده.
بعد از پیوند قلب چه کارهایی رو نباید انجام بدیم؟
بهبودی کامل از پیوند قلب می تونه حداقل 3 ماه طول بکشه. در طی چند ماه اول، مهمه که از وارد کردن فشار اضافی به قلب و برش قفسه سینه خودداری کنین.
یعنی به مدت 6 هفته پس از جراحی از بلند کردن وسایل سنگین خودداری کنین و 6 تا 8 هفته پس از عمل از رانندگی با ماشین خودداری کنین. از اونجایی که داروهایی که مصرف می کنین پاسخ سیستم ایمنی بدن شما رو سرکوب می کنن، باید اقدامات احتیاطی رو برای جلوگیری از عفونت انجام بدین.
حنما با واکسیناسیون ها هماهنگ باشین و اقداماتی رو برای کاهش خطر عفونت انجام بدین، مانند شستن منظم دست ها و از وقت گذرانی در اطراف افراد بیمار دوری کنین.
عوارض جراحی پیوند قلب
جراحی قلب باز، جان انسان ها رو نجات میده اما ممکنه با عوارض جانبی طولانی مدت مانند درد مزمن، مشکلات تمرکز یا اضطراب هم همراه باشه. مراقبت های پس از اون و عادات ارتقا دهنده سلامتی می تونن به حداقل رسوندن خطرات کمک کنه.
جراحی قلب باز جراحی هس که در اون قفسه سینه باز میشه و جراحی روی قلب انجام میشه. این بیماری با برخی خطرات فوری مانند زخم قفسه سینه، درد یا عفونت همراه هس.
در طولانی مدت، بیماران ممکنه عوارض جانبی مانند ضربان قلب نامنظم یا تغییرات ذهنی و عاطفی رو تجربه کنن. خوشبختانه، بیشتر عوارض جانبی باید در عرض حدود شش ماه از بین میرن.
با پیروی از دستورالعمل های پزشک، حفظ سبک زندگی سالم و کاهش استرس خطرات رو به حداقل برسونین.
عوارض بلند مدت جراحی قلب باز
برخی از بیماران برای هفته ها یا ماه ها پس از جراحی قلب باز عوارض جانبی رو تجربه می کنن. نوع مشکل قلب، روش جراحی و سلامت عمومی شما، همگی در بروز مشکلات نقش دارن.
عوارض طولانی مدت جراحی قلب شامل:
- آریتمی (ضربان قلب نامنظم)
- لخته شدن خون
- درد مزمن در ناحیه قفسه سینه
- آسیب بافتی
- ذات الریه
- یبوست ناشی از دارو
- تغییرات شناختی مانند مشکلات تمرکز
- تغییرات عاطفی مانند اضطراب، استرس یا افسردگی
اگه عمل جراحی قلب به دلیل یه رویداد اورژانسی مثه حمله قلبی اتفاق بیوفته، خطر عوارض بیشتر میشه.
- دیابت
- بیماری کلیوی
- بیماری ریه
- بیماری شریان محیطی (PAD)
چگونه خطرات بلند مدت پس از جراحی قلب باز رو به حداقل برسونیم؟
راه هایی برای کم کردن خطر مشکلات بعد از جراحی وجود داره، از جمله:
پیروی از توصیه های پزشکی بعد از جراحی
ایجاد تغییرات در سبک زندگی سالم برای قلب اولویت دادن به برخی غذاها، فعالیت بدنی، ورزش منظم، ترک سیگار در صورت سیگار کشیدن و حفظ وزن متوسط
حفظ فشار خون و سطح کلسترول سالم
اجتناب از بلند کردن اجسام سنگین یا سایر فعالیتهایی که میتونه بر سلامت شما تأثیر منفی بذاره.
مدیریت استرس و اضطراب
حفظ یه برنامه خواب سالم
گزارش هر گونه علائم تورم، عفونت، تب، احتباس مایعات یا تغییرات ضربان قلب به پزشک
بیشتر بیمارستان ها برنامه توانبخشی قلبی رو پیشنهاد می کنن که معمولاً شامل آموزش، فیزیوتراپی و حمایت عاطفی هس.
جراحی قلب باز و تغییرات عاطفی افراد
جراحی قلب باز یه روش بزرگه که به طور قابل توجهی ممکنه با برخی تغییرات عاطفی همراه باشه. برخی از افراد پس از این روش تغییراتی رو تجربه می کنن، مثه:
- اضطراب
- فشار
- افسردگی
- تحریک پذیری
- تغییرات خلق و خوی
- کابوس ها
- عزت نفس پایین
- مسائل مربوط به تمرکز
- مشکلات مربوط به حافظه
همچنین گزارشات نشون میده که افرادی که تحت پیوند قلب قرار می گیرن، امکان دارهاین موارد رو تجربه کنن:
- تغییرات شخصیتی
- ترجیحات غذایی تغییر می کنده.
- هذیان
- روان پریشی
با این حال، تغییراتی که در پیوند قلب رخ میده هنوز به خوبی شناخته نشده، تا حدی به این دلیل که این عمل هنوز بسیار نادره.
تغییرات مثبت جراحی پیوند قلب
یه گزارش در سال 2019 که در خاورمیانه انجام شده، نشون داده که مسائل مربوط به سلامت روان در واقع در هفتههای پس از جراحی قلب باز کمتر شده.
محققان میگن که در حالی که تعداد قابل توجهی از شرکت کنندگان در مطالعه قبل از انجام جراحی علائم اضطراب و افسردگی رو داشتن، علائم اضطراب و افسردگی در شش ماه پس از عمل بسیار کمتر از قبل از عمل بوده.
برخی از افراد به مدت یه هفته پس از جراحی کاهش شناختی رو تجربه کردن اما پس از معاینه شش ماهه به طور قابل توجهی بهتر شدن. کیفیت کلی زندگی هم برای اکثر بیماران به طور قابل توجهی بهتر شده.
در حالی که این مطالعه کوچک هس، نشون میده که جراحی قلب تاثیر طولانی مدت مثبتی رو برایبیشتر بیماران دارشته.
رژیم و تغذیه پس از پیوند قلب
پس از پیوند قلب، ممکنه لازم باشه رژیم غذایی خودتون و برای حفظ سلامت و عملکرد خوب قلب تنظیم کنین. حفظ تناسب اندام با رژیم غذایی و ورزش منظم می تونه به شما در جلوگیری از عوارضی مانند فشار خون بالا، بیماری قلبی و دیابت کمک بکنه.
همچنین متخصص تغذیه می تونه در مورد نیازهای غذایی شما صحبت کنه و پس از پیوند به سوالات شما پاسخ بده.
پیشنهادات متخصص تغذیه شما ممکنه شامل موارد زیر باشه:
- داشتن یه رژیم غذایی سالم و متعادل و شامل مقدار زیادی از غذاهای گیاهی
- خوردن مقدار زیادی میوه و سبزیجات هر روز
- خوردن گوشت بدون چربی مانند ماهی یا مرغ
- انتخاب غذاهایی که سدیم (نمک)، چربی و شکر اضافه شده کم تا متوسط
- انتخاب غذاهای سرشار از فیبر مانند میوه ها، سبزیجات و غلات کامل
- انتخاب چربی های سالم برای قلب، مانند آووکادو، ماهی آزاد و آجیل
همچنین ممکنه:
نوشیدن شیر کم چرب یا بدون چربی یا خوردن سایر محصولات لبنی کم چرب یا بدون چربی، برای کمک به حفظ کلسیم کافی در بدن
اجتناب از میوه هایی که می تونن بر داروهایی که بعد از پیوند مصرف می کنین تأثیر بذارن. به عنوان مثال میشه به گریپ فروت، پرتقال سویا و انار اشاره کرد.
رسیدن به وزن مناسب و حفظ اون
پیروی از دستورالعمل های ایمنی مواد غذایی برای کاهش خطر عفونت
اجتناب از مصرف بیش از حد الکل
با نوشیدن آب کافی و سایر مایعات هر روز هیدراته بمانید.
دکتر رامین بقایی بهترین جراح پیوند قلب در ایران
دکتر رامین بقایی تهرانی یکی از بهترین و ماهرترین پزشکان جراحی فوق تخصصصی قلب و عروق بزرگسالان و کودکان در تهران هستن. ایشان فارغ التحصیل پزشکی عمومی و جراحی عمومی از دانشگاه تهران و فارغ التحصیل جراحی قلب از دانشگاه ایران هستن.
ایشان عضو هیئت علمی دانشگاه علوم پزشکی ایران و شهید بهشتی هستن و به مدت شش سال عضو هیئت بورد جراحی قلب کشور در انجمن جراحان قلب ایران بودن.
دکتر رامین بقایی ریاستی به مدت سه سال رو در بخش جراحی قلب در بیمارستان شهید مدرس تهران، در کارنامه سوابق علمی و آموزشی خود دارا هستن.
دکتر رامین بقایی پزشک و جراحی با تجربه هستن که خدماتی همچون پیوند قلب، جراحی آئورت، جراحی و درمان انواع بیماریهای عروق کرونری و … رو به بیماران و مراجعه کنندگان خود ارائه میدن.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
جایگزین جراحی عروق کرونر
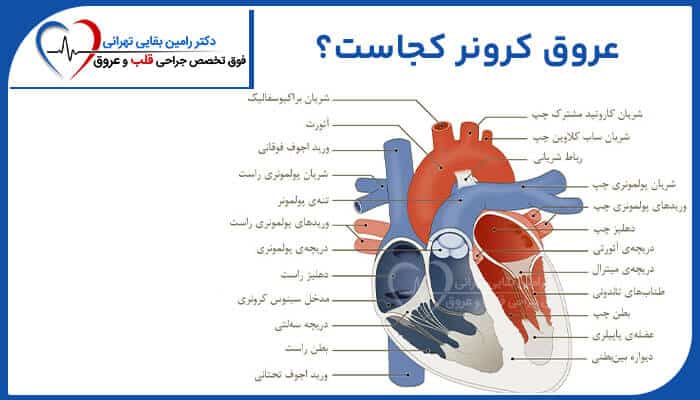
عروق کرونری قلبی کجاست؟
جراحی پیوند بای پس عروق کرونر شامل گرفتن یه رگ خونی از قسمت دیگه ای از بدن (معمولاً قفسه سینه، پا یا بازو) و اتصال اون به شریان کرونر در بالا و زیر ناحیه باریک یا انسداد هس.
رگ خونی جدید به عنوان پیوند شناخته میشه. تعداد گرافتهای مورد نیاز به شدت بیماری عروق کرونر قلب و تعداد رگهای خونی کرونری باریک بستگی داره.
پیوند بای پس عروق کرونر تحت بیهوشی عمومی انجام میشه، به این معنی که در طول عمل بیهوش خواهید شد که معمولا بین 3 تا 6 ساعت طول می کشه.
بهبودی پس از جراحی عروق کرونر
اکثر افراد پس از انجام پیوند عروق کرونر باید حدود 6 تا 8 روز در بیمارستان بمونن. معمولاً حدود 6 تا 8 هفته پس از عمل باید یه قرار ملاقات بعدی داشته باشین.
بهبودی زمان می بره و همه با سرعت های کمی متفاوت بهبود پیدا می کنن. به طور کلی، شما باید بعد از یه روز روی صندلی بنشینین، بعد از سه روز راه برین و بعد از پنج یا شش روز از پله ها بالا و پایین برین.
پس از حدود شش هفته م تونین به بیشتر فعالیت های عادی خود از جمله کار، رانندگی و رابطه جنسی برگردین. اگه کار بدنی سنگینی دارین، ممکنه لازم باشه مدت بیشتری از کار دور بمونین.
اکثر افراد در عرض 12 هفته بهبودی کامل پیدا می کنن.
خطرات جراحی عروق کرونر
مانند همه ی جراحی ها، پیوند بای پس عروق کرونر خطر عوارض داره.
این موارد معمولاً جزئی و قابل درمان هستن، مانند ضربان قلب نامنظم یا عفونت زخم، اما خطر عوارض جدی مانند سکته مغزی یا حمله قلبی هم وجود داره.
پس از جراحی عروق کرونر
پس از انجام پیوند عروق کرونر، اکثر افراد بهبود قابل توجهی رو در علائمی مانند تنگی نفس و درد قفسه سینه تجربه خواهند کرد و خطر حمله قلبی اونا کمتر میشه.
اما پیوند بای پس عروق کرونر درمانی برای بیماری عروق کرونر قلب نیس. اگه تغییری در سبک زندگی ایجاد نکنین، مانند رژیم غذایی سالم و ورزش منظم، شریان های پیوند شده شما نیز در نهایت سفت و باریک میشن.
گاهی اوقات، پیوند بای پس عروق کرونر ممکنه نیاز به تکرار داشته باشه یا ممکنه نیاز به روشی برای گشاد کردن عروق خود با استفاده از یه بالون کوچک و لوله ای به نام استنت (آنژیوپلاستی کرونر) داشته باشین.
جایگزین جراحی عروق کرونر
روش آنژیوپلاستی عروق کرونر جایگزین اصلی پیوند بای پس عروق کرونر هس. این یه عمل جراحی کمتر تهاجمی هس که در اون یه لوله پلاستیکی طولانی، منعطف و توخالی به نام کاتتر در رگ خونی بازو یا کشاله ران شما قرار می گیره.
نوک کاتتر تحت اشعه ایکس به شریان هایی که قلب شما رو تامین می کنن هدایت میشه، تا جایی که باریک شدن شریان رخ داده.
سپس یکه بالون متصل به کاتتر برای گشاد شدن شریان باد میشه و یه لوله فلزی کوچک به نام استنت اغلب برای کمک به باز نگه داشتن شریان استفاده میشه.
بهبودی پس از آنژیوپلاستی کرونری نسبت به پیوند بای پس عروق کرونر زمان کمتری داره، اما احتمال بیشتری وجود داره که این روش نیاز به تکرار داشته باشه.
همچنین، اگه چندین شریان کرونری مسدود و باریک شده باشه یا ساختار عروق خونی نزدیک قلب شما غیرطبیعی باشه، ممکنه آنژیوپلاستی عروق کرونر توصیه نشه.
خطرات یا عوارض این روش CABG
CABG یه جراحی بزرگه، به این معنی که برخی از خطرات و عوارض بالقوه وجود داره. در حالی که بیشتر این خطرات و عوارض قابل اجتناب یا درمان هستن، هنوز درک اونا مهمه. خطرات احتمالی عبارتند از:
ریتم نامنظم قلب (آریتمی). شایع ترین آریتمی بعد از CABG فیبریلاسیون دهلیزی هس که باعث افزایش خطر سکته میشه. خوشبختانه، معمولاً فقط یه نگرانی موقتی هس.
خون ریزی. این یه خطر برای هر جراحی بزرگ هس. برای جلوگیری از این امر، افرادی که داروهای رقیق کننده خون مصرف می کنن، باید قبل از جراحی، مصرف اونا رو (با راهنمایی و نظارت پزشک خود) متوقف کنن.
عفونت ها. یکی دیگه از عوارض احتمالی جراحی عفونت هس. هنگامی که عفونت ها در سراسر بدن شما پخش میشن، می تونه باعث سپسیس شه که یه واکنش بیش از حد تهدید کننده زندگی سیستم ایمنی شماس.
سپسیس یه اورژانس پزشکی هس و داشتن دو یا چند مورد از علائم اون (ضربان قلب سریع، تب، لرز، گیجی، تنفس سریع یا گیجی) باید به اندازه حمله قلبی یا سکته خطرناک در نظر گرفته شه.
خوشبختانه، عفونت های عمده بعد از CABG به لطف مراقبت های جراحی و تکنیک های بهبود یافته نادره.
گیجی یا هذیان. اینا علائمی مانند بی قراری، مشکل در تفکر واضح، مشکلات حافظه یا رفتار غیرمعمول شخصی ایجاد می کنه.
مشکلات کلیوی.
سکته.
حمله قلبی.
شما باید طبق توصیههای پزشکی پس از عمل به پزشک خود مراجعه کنین. اونا ویزیت های بعدی رو برنامه ریزی می کنن تا بتونن عملکرد قلب شما رو بررسی کنن، بخیه ها یا منگنه های باقی مانده رو بردارن و مطمئن بشن که زخم های شما خوب شدن.
در طول بهبودی خود، همچنین باید از راهنمایی های پزشک خود در مورد موارد زیر پیروی کنین:
داروهاتون و مصرف کنین. این یه بخش اساسی از بهبودی شماس و بسیار مهمه که داروها رو دقیقاً همانطور که پزشک شما تجویز کرده مصرف کنین.
اگه در مورد نحوه مصرف یا نگهداری داروهای خود سوالی دارین، باید در اسرع وقت این سوالات رو از پزشک تون بپرسین.
به توانبخشی قلب برید. این برنامه ها می تونه تفاوت بزرگی در بهبودی کلی شما و احساس شما پس از عمل ایجاد کنه.
مراقب سلامت روان خود باشین. افرادی که تحت CABG قرار می گیرن ممکنه مشکلات سلامت روانی مانند اضطراب یا افسردگی رو تجربه کنن.
اینا طبیعی هستن و جای شرمندگی ندارن. صحبت با متخصصان بهداشت روان در مورد این مسائل به همان اندازه مهمه که به یه پزشک در مورد مشکلات قلبی خود مراجعه کنین.
تغییراتی در سبک زندگی ایجاد کنین. اگرچه CABG می تونه جریان خون رو بازیابی کنه، مسائلی که باعث شده شما به CABG نیاز داشته باشین هنوز هم می تونه دوباره اتفاق بیوفته.
پیروی از راهنمایی های پزشک در مورد بهبود سبک زندگی، از جمله رژیم غذایی و میزان ورزش، مهمه. بهبود سبک زندگی به شما کمک می کنه از عوارض بعدی در آینده جلوگیری کنه.
چه زمانی به اورژانس مراجعه کنیم؟
در صورت داشتن هر یک از موارد زیر باید فوراً به بیمارستان مراجعه کنین:
- درد قفسه سینه.
- مشکل در تنفس.
- احساس سرگیجه یا سبکی سر.
- از حال رفتن یا غش کردن.
- تپش قلب (احساس ناخوشایند ضربان قلب بدون احساس نبض).
- افتادگی صورت یا ضعف در یک طرف بدن.
- گفتار نامفهوم یا تحریف شده.
- داشتن تب یا لرز.
- ضربان قلب یا تنفس سریع.
بای پس بیماری عروق کرونر جراحی هس که می تونه تفاوت زیادی در احساس شما و طول کلی و کیفیت زندگی شما ایجاد کنه. همچنین این یه روش بزرگه و طبیعیه که در مورد انجام این جراحی نگران یا مضطرب باشین.
پزشک می تونه شما رو راهنمایی کنه که چه کاری می تونین انجام بدین تا به خودتون کمک کنین تا از عوارض جلوگیری کنین و بهترین نتیجه ممکن رو داشته باشین.
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) هستن.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/