جایگزین جراحی عروق کرونر
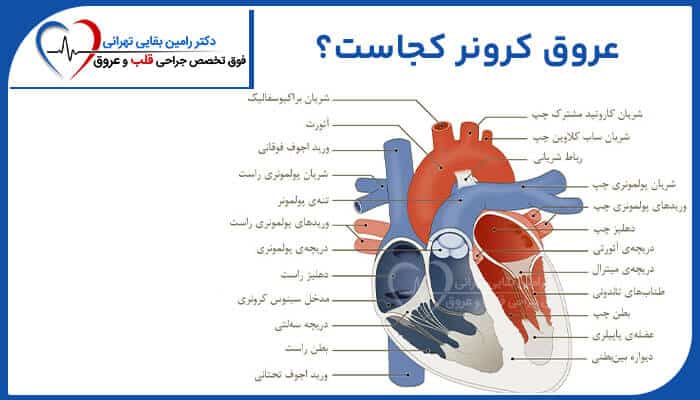
عروق کرونری قلبی کجاست؟
جراحی پیوند بای پس عروق کرونر شامل گرفتن یه رگ خونی از قسمت دیگه ای از بدن (معمولاً قفسه سینه، پا یا بازو) و اتصال اون به شریان کرونر در بالا و زیر ناحیه باریک یا انسداد هس.
رگ خونی جدید به عنوان پیوند شناخته میشه. تعداد گرافتهای مورد نیاز به شدت بیماری عروق کرونر قلب و تعداد رگهای خونی کرونری باریک بستگی داره.
پیوند بای پس عروق کرونر تحت بیهوشی عمومی انجام میشه، به این معنی که در طول عمل بیهوش خواهید شد که معمولا بین 3 تا 6 ساعت طول می کشه.
بهبودی پس از جراحی عروق کرونر
اکثر افراد پس از انجام پیوند عروق کرونر باید حدود 6 تا 8 روز در بیمارستان بمونن. معمولاً حدود 6 تا 8 هفته پس از عمل باید یه قرار ملاقات بعدی داشته باشین.
بهبودی زمان می بره و همه با سرعت های کمی متفاوت بهبود پیدا می کنن. به طور کلی، شما باید بعد از یه روز روی صندلی بنشینین، بعد از سه روز راه برین و بعد از پنج یا شش روز از پله ها بالا و پایین برین.
پس از حدود شش هفته م تونین به بیشتر فعالیت های عادی خود از جمله کار، رانندگی و رابطه جنسی برگردین. اگه کار بدنی سنگینی دارین، ممکنه لازم باشه مدت بیشتری از کار دور بمونین.
اکثر افراد در عرض 12 هفته بهبودی کامل پیدا می کنن.
خطرات جراحی عروق کرونر
مانند همه ی جراحی ها، پیوند بای پس عروق کرونر خطر عوارض داره.
این موارد معمولاً جزئی و قابل درمان هستن، مانند ضربان قلب نامنظم یا عفونت زخم، اما خطر عوارض جدی مانند سکته مغزی یا حمله قلبی هم وجود داره.
پس از جراحی عروق کرونر
پس از انجام پیوند عروق کرونر، اکثر افراد بهبود قابل توجهی رو در علائمی مانند تنگی نفس و درد قفسه سینه تجربه خواهند کرد و خطر حمله قلبی اونا کمتر میشه.
اما پیوند بای پس عروق کرونر درمانی برای بیماری عروق کرونر قلب نیس. اگه تغییری در سبک زندگی ایجاد نکنین، مانند رژیم غذایی سالم و ورزش منظم، شریان های پیوند شده شما نیز در نهایت سفت و باریک میشن.
گاهی اوقات، پیوند بای پس عروق کرونر ممکنه نیاز به تکرار داشته باشه یا ممکنه نیاز به روشی برای گشاد کردن عروق خود با استفاده از یه بالون کوچک و لوله ای به نام استنت (آنژیوپلاستی کرونر) داشته باشین.
جایگزین جراحی عروق کرونر
روش آنژیوپلاستی عروق کرونر جایگزین اصلی پیوند بای پس عروق کرونر هس. این یه عمل جراحی کمتر تهاجمی هس که در اون یه لوله پلاستیکی طولانی، منعطف و توخالی به نام کاتتر در رگ خونی بازو یا کشاله ران شما قرار می گیره.
نوک کاتتر تحت اشعه ایکس به شریان هایی که قلب شما رو تامین می کنن هدایت میشه، تا جایی که باریک شدن شریان رخ داده.
سپس یکه بالون متصل به کاتتر برای گشاد شدن شریان باد میشه و یه لوله فلزی کوچک به نام استنت اغلب برای کمک به باز نگه داشتن شریان استفاده میشه.
بهبودی پس از آنژیوپلاستی کرونری نسبت به پیوند بای پس عروق کرونر زمان کمتری داره، اما احتمال بیشتری وجود داره که این روش نیاز به تکرار داشته باشه.
همچنین، اگه چندین شریان کرونری مسدود و باریک شده باشه یا ساختار عروق خونی نزدیک قلب شما غیرطبیعی باشه، ممکنه آنژیوپلاستی عروق کرونر توصیه نشه.
خطرات یا عوارض این روش CABG
CABG یه جراحی بزرگه، به این معنی که برخی از خطرات و عوارض بالقوه وجود داره. در حالی که بیشتر این خطرات و عوارض قابل اجتناب یا درمان هستن، هنوز درک اونا مهمه. خطرات احتمالی عبارتند از:
ریتم نامنظم قلب (آریتمی). شایع ترین آریتمی بعد از CABG فیبریلاسیون دهلیزی هس که باعث افزایش خطر سکته میشه. خوشبختانه، معمولاً فقط یه نگرانی موقتی هس.
خون ریزی. این یه خطر برای هر جراحی بزرگ هس. برای جلوگیری از این امر، افرادی که داروهای رقیق کننده خون مصرف می کنن، باید قبل از جراحی، مصرف اونا رو (با راهنمایی و نظارت پزشک خود) متوقف کنن.
عفونت ها. یکی دیگه از عوارض احتمالی جراحی عفونت هس. هنگامی که عفونت ها در سراسر بدن شما پخش میشن، می تونه باعث سپسیس شه که یه واکنش بیش از حد تهدید کننده زندگی سیستم ایمنی شماس.
سپسیس یه اورژانس پزشکی هس و داشتن دو یا چند مورد از علائم اون (ضربان قلب سریع، تب، لرز، گیجی، تنفس سریع یا گیجی) باید به اندازه حمله قلبی یا سکته خطرناک در نظر گرفته شه.
خوشبختانه، عفونت های عمده بعد از CABG به لطف مراقبت های جراحی و تکنیک های بهبود یافته نادره.
گیجی یا هذیان. اینا علائمی مانند بی قراری، مشکل در تفکر واضح، مشکلات حافظه یا رفتار غیرمعمول شخصی ایجاد می کنه.
مشکلات کلیوی.
سکته.
حمله قلبی.
شما باید طبق توصیههای پزشکی پس از عمل به پزشک خود مراجعه کنین. اونا ویزیت های بعدی رو برنامه ریزی می کنن تا بتونن عملکرد قلب شما رو بررسی کنن، بخیه ها یا منگنه های باقی مانده رو بردارن و مطمئن بشن که زخم های شما خوب شدن.
در طول بهبودی خود، همچنین باید از راهنمایی های پزشک خود در مورد موارد زیر پیروی کنین:
داروهاتون و مصرف کنین. این یه بخش اساسی از بهبودی شماس و بسیار مهمه که داروها رو دقیقاً همانطور که پزشک شما تجویز کرده مصرف کنین.
اگه در مورد نحوه مصرف یا نگهداری داروهای خود سوالی دارین، باید در اسرع وقت این سوالات رو از پزشک تون بپرسین.
به توانبخشی قلب برید. این برنامه ها می تونه تفاوت بزرگی در بهبودی کلی شما و احساس شما پس از عمل ایجاد کنه.
مراقب سلامت روان خود باشین. افرادی که تحت CABG قرار می گیرن ممکنه مشکلات سلامت روانی مانند اضطراب یا افسردگی رو تجربه کنن.
اینا طبیعی هستن و جای شرمندگی ندارن. صحبت با متخصصان بهداشت روان در مورد این مسائل به همان اندازه مهمه که به یه پزشک در مورد مشکلات قلبی خود مراجعه کنین.
تغییراتی در سبک زندگی ایجاد کنین. اگرچه CABG می تونه جریان خون رو بازیابی کنه، مسائلی که باعث شده شما به CABG نیاز داشته باشین هنوز هم می تونه دوباره اتفاق بیوفته.
پیروی از راهنمایی های پزشک در مورد بهبود سبک زندگی، از جمله رژیم غذایی و میزان ورزش، مهمه. بهبود سبک زندگی به شما کمک می کنه از عوارض بعدی در آینده جلوگیری کنه.
چه زمانی به اورژانس مراجعه کنیم؟
در صورت داشتن هر یک از موارد زیر باید فوراً به بیمارستان مراجعه کنین:
- درد قفسه سینه.
- مشکل در تنفس.
- احساس سرگیجه یا سبکی سر.
- از حال رفتن یا غش کردن.
- تپش قلب (احساس ناخوشایند ضربان قلب بدون احساس نبض).
- افتادگی صورت یا ضعف در یک طرف بدن.
- گفتار نامفهوم یا تحریف شده.
- داشتن تب یا لرز.
- ضربان قلب یا تنفس سریع.
بای پس بیماری عروق کرونر جراحی هس که می تونه تفاوت زیادی در احساس شما و طول کلی و کیفیت زندگی شما ایجاد کنه. همچنین این یه روش بزرگه و طبیعیه که در مورد انجام این جراحی نگران یا مضطرب باشین.
پزشک می تونه شما رو راهنمایی کنه که چه کاری می تونین انجام بدین تا به خودتون کمک کنین تا از عوارض جلوگیری کنین و بهترین نتیجه ممکن رو داشته باشین.
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) هستن.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
هیپوسپادیاس- Hypospadias
درمان هیپوسپادیاس در کودکان و نوزادان

بیماری هیپوسپادیاس زمانی اتفاق میوفته که دهانه مجرای ادرار (لولهای که ادرار رو از مثانه به خارج از بدن میبره) در نوک آلت تناسلی قرار نداره.
معمولاً مجرای ادرار در اوایل رشد جنین در حدود هفته 8 تا 14 بارداری شکل می گیره. در نوزادان مبتلا به هیپوسپادیاس، دهانه مجرای ادرار در هر نقطه از انتهای آلت تناسلی تا کیسه بیضه ایجاد میشه.
این مشکل ادرار کردن نوزاد رو پیچیدهتر می کنه و همچنین باعث میشه آلت تناسلی ظاهری کلاهدار پیدا کنه زیرا تنها نیمه بالایی آلت تناسلی توسط پوست ختنهگاه پوشونده شده.
انواع بیماری هیپوسپادیاس
هیپوسپادیاس سه نوع مختلف داره. نوعی که کودک شما با اون تشخیص داده میشه به محل باز شدن مجرای ادرار بستگی داره. انواع این بیماری عبارتند از:
دیستال - جایی که دهانه مجرای ادرار روی یا نزدیک سر آلت تناسلی قرار داره، اما روی نوک ون نیس.
Midshaft - دهانه مجرای ادرار در امتداد ساقه آلت تناسلی قرار داره.
پنوسکروتال - با سوراخ مجرای ادرار که در محل تلاقی آلت تناسلی و کیسه بیضه قرار داره مشخص میشه.
اورولوژیست اطفال شما پس از معاینه به شما میگه که کودک تون به کداوم نوع اون مبتلاس.
علائم هیپوسپادیاس در نوزادان
سایر علائم و نشونه های هیپوسپادیاس عبارتند از:
دهانه قابل مشاهده مجرای ادرار در محلی غیر از نوک آلت تناسلی
منحنی رو به پایین آلت تناسلی
ظاهر کلاهدار آلت تناسلی به دلیل پوشوندن تنها نیمه بالایی آلت تناسلی توسط پوست ختنه گاه.
اسپری غیر طبیعی در هنگام ادرار
در برخی موارد، ممکنه قبل از تولد نوزاد در طی سونوگرافی، هیپوسپادیای شدید تشخیص داده بشه. با این حال، احتمال اینکه در معاینه فیزیکی کودک شما پس از تولد تشخیص داده بشه، بسیار بیشتره.
علل ایجاد هیپوسپادیاس
دلیل اینکه چرا برخی از کودکان به هیپوسپادیاس مبتلا میشن و برخی دیگه دچار هیپوسپادیاس نمی شن، معمولاً مشخص نیس. اما برخی از عوامل، خطر تولد نوزاد با این بیماری رو زیادتر می کنه.
- سابقه خانوادگی هیپوسپادیاس
- ژنتیک خاصی که هورمون های مسئول تشکیل آلت تناسلی رو مختل می کنه.
- بارداری در افرادی که چاق هستن.
- بارداری در افراد بالای 35 سال
- مصرف برخی هورمون ها درست قبل یا در طول بارداری
جراحی ترمیمی هیپوسپادیاس
همه هیپوسپادیاها نیاز به اصلاح جراحی ندارن. اگه هیپوسپادیاس بسیار جزئی باشه، ممکنه بدون هیچ مشکل عملکردی با اون زندگی کنن، به این معنی که جراحی لازم نیس.
برای اون دسته از کودکانی که موارد برجستهتری از هیپوسپادیاس دارن، اکثر والدین تصمیم میگیرن این وضعیت رو با جراحی اصلاح کنن تا از مشکلات بعدی جلوگیری کنن.
معمولا جراحی زمانی انجام میشه که فرزند شما بیش از 12 ماه سن داشته باشه. جراحی هیپوسپادیاس معمولاً تحت بیهوشی عمومی انجام میشه.
علاوه بر تغییر موقعیت دهانه مجرای ادرار، ممکنه از جراحی برای صاف کردن ساقه آلت تناسلی هم استفاده شه.
بسته به شدت هیپوسپادیاس، همیشه نیازی به تغییر موقعیت دهانه مجرای ادرار نیس و ظاهر پوست ختنه گاه رو میشه با ختنه یا بازسازی پوست ختنه گاه مطابق با انتخاب والدین اصلاح کرد.
اگه دهانه مجرای ادرار در نزدیکی قاعده آلت تناسلی قرار داره، ممکنه لازم بشه از پیوندهای بافتی گرفته شده از پوست ختنه گاه یا داخل دهان کودک برای بازسازی کانال ادراری استفاده کنین.
جراحی هیپوسپادیاس بهتره بین 6 ماهگی تا 3 سالگی (قبل از اینکه کودک شما آموزش توالت رفتن رو یاد بگیره) انجام شه. این زمانی هس که خطر استرس روانی کودک و استفاده از بیهوشی عمومی هر دو کمتره.
پس از جراحی، کودک شما می تونه بلافاصله آب بنوشه و غذا بخوره.
تورم و درد جزئی طبیعیه و با ایبوپروفن و استامینوفن در خونه قابل درمان هس. همچنین ممکنه پزشک برای جلوگیری از اسپاسم مثانه آنتی بیوتیک تجویز کنه. در دو هفته اول پس از جراحی فعالیت بدنی کودک تون و محدود کنین.
پس از دو هفته، اونا معمولاً معاینه پس از عمل رو با پزشک خود انجام میدن و بخیه های اونا جذب میشه.
در حالی که پسران به ندرت پس از جراحی هیپوسپادیاس عوارضی رو تجربه می کنن، اما احتمال بروز مشکلات به دنبال اصلاح هیپوسپادیاس پروگزیمال بیشتره.
عفونت و خونریزی نادره و شایع ترین مشکل بعد از جراحی سوراخی (فیستول) هس که در جای دیگه ای روی آلت تناسلی ایجاد میشه. علاوه بر این، ممکنه اسکارهایی در مجرای ادرار ایجاد شه که می تونه در ادرار اختلال ایجاد کنه.
اگه کودک شما نشت ادرار از سوراخ دوم یا کاهش جریان ادرار رو تجربه کرد، فوراً با یه متخصص اورولوژی اطفال تماس بگیرین. هر دوی این عوارض نیاز به جراحی دوم دارن.
کودک شما باید حداقل شش ماه پس از جراحی هیپوسپادیاس صبر کنه تا بافتهایش ترمیم شن و قبل از انجام عمل دوم برای بستن فیستول یا از بین بردن جای زخم، صبر کنن.
دکتر بهار اشجعی بهترین متخصص جراحی کودکان و نوزادان در تهران
بهترین جراح هیپوسپادیاس (هایپوسپادیازیس)، متخصصی است که در زمینه درمان بیماری های تناسلی یا دستگاه ادرای کودکان و نوزادان تجربه کافی را کسب کرده و نمونه جراحی های هیپوسپادیاس موفقیت آمیز را در کارنامه حرفه ای خود ثبت کرده باشد.
دکتر بهار اشجعی عضو هیئت علمی دانشگاه علوم پزشکی تهران و دارای بورد تخصصی در جراحی کودکان و نوزادان است که به پشتوانه سال ها تجربه و جراحی های موفقیت آمیز هیپوسپادیاس، به عنوان یکی از بهترین جراحان هیپوسپادیاس در ایران شناخته می شود.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
۰۲۱-۴۴۸۰۶۶۶۸ | ۰۲۱-۴۴۸۴۱۸۶
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
کانتورینگ فک صورت (Jaw Contouring)
زاویه سازی فک

آیا شکل فک تون و دوست دارین؟ آیا افتادگی پوست تون باعث میشه که شما پیرتر از اونچه که هستین به نظر بیاین؟ ممکنه تعجب کنین که آیا برای رفع این ناامیدی به جراحی زیبایی نیاز دارین؟
تکنیک های زاویه سازی فک
خبر خوب اینه که شما گزینه های درمانی زیادی دارین که میشه ظاهر فک تون و زیباتر کنین. تکنیکهای غیرجراحی میتونن نتایج فوقالعادهای و برای سفت کردن پوست و سفت کردن خط فک به شما ارائه بدن.
روش کاهش چربی و سفت کردن پوست با truSculpt iD
فناوری TruSculpt iD از انرژی فرکانس رادیویی (RF) برای تحریک سلولها در ناحیه درمان استفاده میکنه. در Apex Dermatology، این یکی از درمانهای غیرجراحی هس که ما برای رسیدگی به ناحیه زیر چانه شما توصیه میکنیم.
ممکنه برای بهترین نتیجه به جلسات درمانی متعددی نیاز داشته باشین. اپلیکاتورهای RF مورد استفاده در درمان truSculpt iD سلول های چربی موجود در زیر سطح پوست شما رو گرم می کنه و چربی ها رو هدف قرار داده و از بین می بره.
بدن شما به طور طبیعی سلولهای چربی مرده رو در هفتههای بعد پاک میکنه و ناحیه درمان رو صافتر، براقتر و منحنیتر میکنه. TruSculpt iD همچنین سلولهای شما رو برای ایجاد کلاژن جدید تحریک میکنه و به مرور زمان پوست تحت درمان شما رو سفت میکنه.
روش کیبلا
Kybella تنها تزریقی مورد تایید FDA هس که غبغب و هدف قرار میده. پس از تزریق، مواد فعال در Kybella با هدف قرار دادن و از بین بردن سلول های چربی زیر چانه کار می کنن.
تنها در عرض چند هفته، می تونین لاغری و کانتورینگ قابل توجهی را در خط فک خود مشاهده کنین که صورت شما رو متحول می کنه. مقادیر کم رو میشه در نواحی خاص برای بازسازی و هدایت صورت به شکل های ایده آل تر استفاده کرد.
روش لیفتینگ صورت غیر جراحی با Thermage FLX
این نوع درمان همچنین از انرژی RF برای نتایج کانتورینگ غیر جراحی استفاده می کنه. اجرای غیر تهاجمی Thermage FLX تنها 30-90 دقیقه طول می کشه.
درمان Thermage FLX علاوه بر رفع خط فک پف کرده، تمام پوست صورت شما را صاف و سفت میکنه تا نتایج کاملتر ضد پیری و جوانسازی بیشتری داشته باشه.
این دستگاه بدون کاهش سلول های چربی پوست رو لیفت و سفت می کنه. این اغلب به عنوان یه درمان منفرد یا همراه با Fraxel برای ThermaFrax انجام میشه.
روش Silhouette InstaLift™، لیفت فوری صورت
یکی دیگه از گزینه های آرایشی سریع، موثر و غیر جراحی برای سفت کردن پوست در خط فک و تازه کردن ظاهر کلی صورت شما، Silhouette InstaLift از فناوری انحصاری نخ InstaLift استفاده می کنه.
در مطب، تیم درماتولوژی Apex، سیستم نخ اختصاصی رو در زیر لایههای بیرونی پوست شما قرار میده. این نخ ها اجازه میدن حتی لایه های عمیق تر پوست شما برای ضد پیری طبیعی ظاهر شه.
بلافاصله نتایج رو مشاهده می کنین و درمان دو سال طول می کشه. بیماران انقدر از درمان راضی هستن که برای دوره بعدی خود برمی گردن.
روش Volux یا Defyne
از پرکنندهها میشه برای زاویه سازی خط فک استفاده کرد که نمایه ایدهآلتری ایجاد میکنه و به پنهان کردن استخوانهای پیشین کمک میکنه. فیلرهای اسید هیالورونیک برای ایمنی، راحتی و کاهش خطر کبودی همراه با یه کانول قرار می گیرن که می تونن هارمونی صورت رو بهبود ببخشن.
درباره دکتر آرمیتا آقاپور
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند. ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/
بهترین جراح قلب و عروق در تهران
انواع دریچه های مصنوعی قلب
قلب ما از بافت ماهیچه ای ساخته شده و دارای چهار محفظه پمپاژه: دو محفظه بالایی به نام دهلیز و دو محفظه پایینی به نام بطن. دریچه های بین هر یک از محفظه های پمپاژ قلب باعث میشه که خون در قلب به جلو حرکت کنن.
-
دریچه سه لتی. بین دهلیز راست و بطن راست قرار گرفته.
-
دریچه ریوی. بین بطن راست و شریان ریوی قرار گرفته.
-
دریچه میترال. بین دهلیز چپ و بطن چپ قرار گرفته.
-
دریچه آئورت. بین بطن چپ و آئورت قرار گرفته.
هنگامی که دریچه ها آسیب ببینن یا بیمار بشن و اون طور که باید کار نکنن، ممکنه نیاز به تعمیر یا تعویض داشته باشن. شرایطی که ممکنه باعث اختلال در عملکرد دریچه قلب شه، تنگی دریچه (سفتی) و نارسایی دریچه (دریچه نشتی) پیش میاد.
هنگامی که یه (یا چند) دریچه تنگ (سفت) میشه، قلب سخت تر کار می کنه تا خون رو از طریق دریچه پمپ کنه. دریچه ها ممکنه در اثر عفونت (مانند تب روماتیسمی یا استاف) و پیری باریک و سفت بشن.
اگه یه یا چندتا دریچه نشتی داشته باشن، خون به سمت عقب نشت می کنه، به این معنی که خون کمتری در جهت درست پمپاژ میشه.
بر اساس علائم و وضعیت کلی قلب شما، پزشک شما امکان داره که تصمیم بگیره تا دریچه یا دریچههای بیمار باید با جراحی تعمیر یا تعویض بشن.
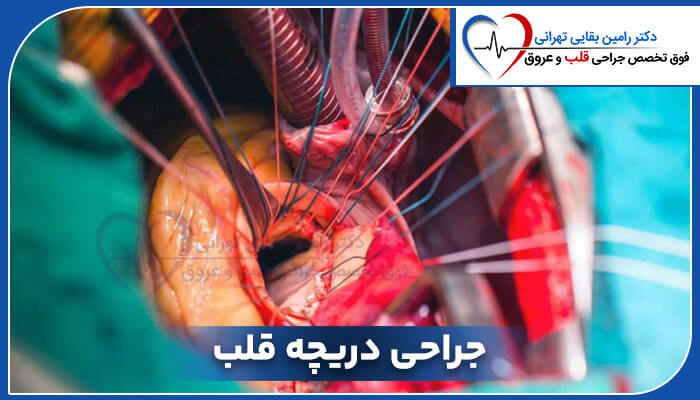
به طور سنتی، جراحی قلب باز برای ترمیم یا جایگزینی دریچه های قلب استفاده میشن. این به این معنیه که یه برش بزرگ در قفسه سینه ایجاد میشه و قلب برای مدتی متوقف میشه تا جراح بتونه دریچه (ها) رو تعمیر یا جایگزین کنه.
تکنیک های جدیدتر و کمتر تهاجمی برای جایگزینی یا ترمیم دریچه های قلب ایجاد شده. روشهای کم تهاجمی برشهای کوچکتری ایجاد میکنن و به معنای درد کمتر و گذروندن زمان کوتاهتری در بیمارستان هس.
چه زمانی به جراحی یا تعویض دریچه قلب نیاز داریم؟
جراحی تعمیر یا تعویض دریچه برای اصلاح مشکلات ناشی از یک یا چند دریچه قلب بیمار انجام میشه. اگه دریچه(های) قلب شما آسیب ببینن یا بیمار بشن، ممکنه علائم زیر رو داشته باشین:
-
سرگیجه
-
درد قفسه سینه
-
مشکلات تنفسی
-
تپش قلب
-
ادم (تورم) پا، مچ پا یا شکم (شکم)
-
افزایش سریع وزن به دلیل احتباس مایعات
ممکنه دلایل دیگه ای وجود داشته باشه که پزشک شما جراحی ترمیم یا تعویض دریچه قلب رو توصیه کنه.
عوارض جراحی ترمیم یا تعویض دریچه قلب
خطرات احتمالی جراحی ترمیم یا تعویض دریچه قلب عبارتند از:
-
خونریزی حین یا بعد از جراحی
-
لخته های خونی که می تونن باعث حمله قلبی، سکته مغزی یا مشکلات ریوی بشن.
-
عفونت
-
ذات الریه
-
پانکراتیت
-
مشکلات تنفسی
-
آریتمی (ریتم غیر طبیعی قلب)
-
دریچه تعمیر یا تعویض شده به درستی کار نمی کنه.
-
مرگ
بسته به شرایط پزشکی خاص شما ممکنه خطرات دیگه ای هم باشه. قبل از انجام عمل حتماً در مورد هرگونه نگرانی با پزشک تون صحبت کنین.
جراحی تعویض دریچه قلب
جراحی تعویض دریچه قلب رو میشه با هر یک از این دو روش انجام داد:
جراحی قلب باز: روش سنتی جراحی قلب که در اون یه برش بزرگ در قفسه سینه ایجاد میشه. قلب برای مدتی متوقف میشه تا جراح بتونه دریچه رو تعمیر یا تعویض کنه.
جراحی قلب کم تهاجمی: اینا تکنیک های جدیدتری هستن که در اون پزشکا برش های کوچکتری رو روی قفسه سینه ایجاد می کنن تا دریچه های قلب رو جایگزین کنن.
دریچه های بیمار ممکنه با هر یک از دریچه های مصنوعی جایگزین بشن که عبارتند از:
دریچه مکانیکی ساخته شده: از پلاستیک با پوشش کربن ساخته شده، دریچه مکانیکی بادوام ترین نوع دریچه اس که معمولاً برای تمام طول عمر شما دوام میاره.
دریچه دهنده: این یکه دریچه واقعی انسانی هس که از یه اهداکننده گرفته شده و در قلب شما کاشته میشه (کاشت دریچه اهداکننده). معمولا بین 10 تا 20 سال دوام میاره.
دریچه بافتی: این نوع دریچه قلب که از دریچهها یا بافتهای حیوانی ایجاد میشه، انتظار میره تا ۱۰ تا ۲۰ سال پس از جراحی سالم بمونن.
پزشک شما در مورد مزایا و خطرات گزینه های جراحی موجود و همچنین انواع دریچه ها صحبت خواهد کرد.
خطرات جراحی تعویض دریچه قلب
جراحی تعویض دریچه قلب یه جراحی بزرگ هس که گاهی اوقات می تونه تهدید کننده زندگی باشه. خطرات احتمالی این جراحی عبارتند از:
-
خونریزی حین یا بعد از جراحی
-
لختههای خونی که میتونه در رگهای خونی لخته شه.
-
قلب (و باعث حمله قلبی شه)
-
مغز (و باعث سکته مغزی)
-
ریه ها (و باعث دشواری شدید در تنفس بشه)
-
عفونت زخم عمل
-
عفونت ریه ها، مانند ذات الریه
-
پانکراتیت (التهاب پانکراس)
-
آریتمی (ریتم غیر طبیعی قلب)
-
خرابی دریچه جدید (کاشته شده)
دریچه های مکانیکی از نوع خاصی از کربن یا تیتانیوم و سایر مواد محکم ساخته میشن. مزیت اصلی اونا دوام شونه: یه دریچه مکانیکی معمولاً تا پایان عمر فرد دوام میاره.
با این حال، لخته های خون می تونن در فلپ ها یا لولاهای دریچه قرار بگیرن و از عملکرد صحیح دریچه جلوگیری کنن. این می تونه یه وضعیت به طور قریب الوقوع تهدید کننده زندگی باشه.
علاوه بر این، این لخته ها ممکنه شکسته شه و از طریق جریان خون حرکت کنن. اگه لخته یه شریان مغز رو مسدود کنه، باعث سکته میشه.
برای جلوگیری از این مشکل، تقریباً همه افرادی که دریچههای مکانیکی قلب دریافت میکنن، باید تا آخر عمر از داروهای ضد لخته، معمولاً وارفارین (کومادین) استفاده کنن.
دریچه های بافتی، که از دریچه های قلب خوک یا بافت کیسه قلب گاو ساخته میشن، معمولاً حدود 15 سال عمر می کنن. اما معمولاً نیازی به استفاده مادام العمر از داروهای ضد انعقاد نداره.
افراد مسن در برابر عوارض جانبی خونریزی دهنده وارفارین آسیب پذیرترن. بنابراین برای اونا معمولاً دریچه بافتی انتخاب بهتری در نظر گرفته میشه.
با این حال، برای افرادی که در حال حاضر وارفارین رو برای مشکل دیگه ای مانند فیبریلاسیون دهلیزی یا ترومبوز ورید عمقی مصرف میکنن، یه دریچه مکانیکی ممکنه منطقیتر باشه.
دکتر رامین بقایی تهرانی یکی از بهترین و حرفهای ترین جراحان قلب در تهران هستن که نه تنها به جراحی تخصصی قلب در بزرگسالان، بلکه در جراحی قلب نوزادان و کودکان نیز از مهارت و تسلط بالایی برخوردار هستن.
ایشون پس از فارغالتحصیلی از تخصص جراحی در دانشگاه تهران، به تحصیل در رشته پزشکی عمومی در دانشگاه تهران مشغول شدن و سپس با بورسیه تحصیلی تحصیلات تکمیلی به مدت یک سال در بیمارستان پیتیه در پاریس فعالیت داشتن.
دکتر رامین بقایی با سابقهای 20 ساله جان بسیاری از بیماران قلبی را نجات دادن و سلامتی و زندگی دوباره را به آنها هدیه دادن.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
انواع مشکلات جدی روده در کودکان
گاستروانتریت یا عفونت روده (Gastroenteritis)
بیشتر اختلالات روده در کودکان قابل درمان هس. نکته کلیدی اینه که با پزشک کودک تون برای یافتن درمان مناسب تلاش کنین.
انواع مشکلات روده در کودکان چیه؟
دو مورد از اختلالات روده ای جدی در کودکان:
بیماری سلیاک. کودکان مبتلا به سلیاک نمی تونن گلوتن رو جذب کنن، پروتئینی که در گندم، چاودار، جو، فارینا و بلغور وجود داره. دریافت ویتامین D کافی برای اونا سخته.
همچنین دریافت کلسیم کافی برای اونا سخته، بنابراین اغلب، استخوان های شکننده و ضعیف یا پوکی استخوان دارن. بیماری سلیاک در خانواده ها منتقل میشه.
بیماری التهابی روده (IBD). این به احتمال زیاد کودکا بزرگتر و نوجوانان رو تحت تاثیر قرار میده.
دو نوع اصلی بیماری کرون هس که می تونه هر بخشی از دستگاه گوارش رو درگیر کنه و کولیت اولسراتیو که فقط قسمت پایینی روده رو درگیر می کنه.
نشونه های ناراحتی روده چیه؟
علائم اختلالات روده متفاوته اما ممکنه شامل موارد زیر باشه:
- درد یا گرفتگی معده
- اسهال یا یبوست
- از دست دادن اشتها
- نفخ یا گاز
- کاهش وزن یا افزایش وزن
- عدم رشد (نشانه یک وضعیت شدید)
- مشکلات تغذیه ای مانند از دست دادن استخوان
- کم آبی بدن
علائم کودک شما به موارد زیر بستگی داره:
- جایی که اختلال در بدن اوناس.
- چقدر جدی هس.
- اگه باعث مشکلات سلامتی دیگه ای شه.
- درمانی که دریافت می کنن.
- چقدر خوب به درمان ها پاسخ میدن.
نشونه هایی که اغلب اتفاق میوفتن میتونن برنامه روزانه کودک تون دچار مشکل کنه. مثلا، اگه اونا مبتلا به IBD هستن و مکرر گرفتگی معده یا اسهال دارن، ممکنه حضور در مدرسه و رویدادهای اجتماعی رو از دست بدن.
اثرات بلند مدت مشکلات روده
با گذشت زمان، کودک مبتلا به اختلال روده ممکنه مشکلات زیر رو داشته باشن:
- مشکلات جذب کلسیم
- استخوان های ضعیف یا شکننده
- پوست، چشم یا مفاصل ملتهب
- مشکلات رشد
- بلوغ تاخیری
- سوء تغذیه
- کم خونی
تشخیص و درمان اختلالات روده
اگه کودک شما علائم اختلال روده ای داره، به پزشک مراجعه کنین. هرچه زودتر تشخیص داده بشه، درمان سریع تر انجام میشه.
درمان اختلال روده ممکنه شامل موارد زیر باشه:
دارو برای کاهش علائم و التهاب
تغییر در عادات غذایی. مثلا، اگه کودک تون مبتلا به بیماری سلیاک هس، حذف گلوتن از رژیم غذایی او علائم بیماری رو کمتر می کنه.
کودکان مبتلا به IBD ممکنه رژیم غذایی حذفی داشته باشن یا شیر خشک مخصوص رو از طریق لوله تغذیه دریافت کنن.
جراحی. برای برداشتن نواحی ملتهب یا آسیب دیده روده در برخی موارد IBD، گرچه این مورد نادره.
گاستروانتریت یک عفونت روده است که باعث اسهال و گاهی استفراغ میشه. اسهال حرکات روده آبکی هس.
استفراغ ممکنه به سرعت برطرف شه، اما اسهال ممکنه تا 10 روز طول بکشه. حملات معده می تونه باعث کم آبی بدن شه که می تونه برای نوزادان بسیار کم سن خطرناک باشه.
عوامل ایجاد گاستروانتریت در کودکان
گاستروانتریت توسط عوامل مختلفی ایجاد میشه - از جمله ویروس ها، باکتری ها، سموم باکتریایی، انگل ها، مواد شیمیایی خاص و برخی داروها.
اگه کودک شما بیش از یه بار دچار گاسترو میشه، ممکنه هر بار علتش متفاوت باشه.
گاستروانتریت عفونی در کودکان
گاستروانتریت می تونه به سرعت گسترش پیدا کنه. گاستروانتریت عفونی توسط ویروس ها، باکتری ها یا انگل ها ایجاد میشه. معمولاً از طریق غذا یا نوشیدنی وارد بدن میشه.
انواع رایج گاستروانتریت عفونی:
- عفونت اشریشیاکلی
- عفونت کمپیلوباکتر
- عفونت کریپتوسپوریدیوم
- ژیاردیازیس
- سالمونلوز
- شیگلوزیس
- گاستروانتریت ویروسی
نشونه ها و علائم گاستروانتریت
کودکان ممکنه همه علائم رو نداشته باشن، اما به طور کلی، علائم گاستروانتریت می تونه شامل موارد زیر باشه:
- از دست دادن اشتها
- نفخ
- حالت تهوع
- استفراغ
- گرفتگی شکم
- درد شکم
- اسهال
- مدفوع خونی (مثل) - در برخی موارد
- چرک در مدفوع - در برخی موارد
- به طور کلی احساس ناخوشی - از جمله بی حالی و بدن درد.
کودکان مبتلا به گاستروانتریت باید به مایعات بنوشن. اگه کودک شما مبتلا به گاستروانتریت هس، مطمئن بشین که مایعات شفاف (یا شیر مادر در صورتی که به کودک شیر میدین) بنوشه.
نوزادان زیر 6 ماه می تونن به سرعت با دستگاه گوارش بیمار شن - اونا به مایعات اضافی برای جایگزینی مایعات از دست رفته در اثر اسهال و استفراغ نیاز دارن.
اگه شیر میدین این کار رو ادامه بدین. اگره از بطری تغذیه می کنین، در 12 ساعت اول مایعات شفاف به بدن بدین، سپس شیر خشک معمولی رو در مقادیر کمتر و مکرر بدین.
مهمه که مایعات مصرف شه حتی اگه اسهال بدتر شه. این کمک خواهد کرد اگه شما:
هر بار که نوزادان استفراغ کرد، به اونا نوشیدنی بدین.
بعد از هر استفراغ یا اسهال به کودکان بزرگ تر یه نوشیدنی (150 تا 200 میلی لیتر) بدین.
اگه کودکتاون زیاد استفراغ می کنه (هر 15 دقیقه یه لقمه) اغلب مقدار کمی مایعات بدین.
پیشگیری از گاستروانتریت
شستن دستها با آب و صابون هنوز بهترین دفاع در برابر گسترش گاستروانتریت هس.
در صورتی که:
اطمینان حاصل کنین که همه اعضای خانواده به طور مرتب دست هاشون و می شورن، به خصوص بعد از استفاده از توالت و قبل از غذا خوردن.
دست های کودک تون و بعد از استفاده از توالت و قبل و بعد از غذا خوردن با آب گرم و صابون بشورین.
قبل از شیر دادن و بعد از تعویض پوشک کودک دست هاتون و بشورین.
سطوح های آشپزخونه، اسباب بازی ها، صندلی توالت، میزهای تعویض پوشک و شیرآلات رو تمیز کنین تا مطمئن بشین که عفونت رو به دیگران در خانه منتقل نمی کنین.
کودک تون و تا 48 ساعت پس از پایان علائم او از دیگران دور کنین. اگه نشونه ها ادامه داشت، به پزشک مراجعه کنین.
اجازه ندهید فرزندتون تا 48 ساعت پس از پایان نشونه های بیماری به مدرسه بره.
با نشون دادن چگونگی تبدیل شدن به یه قهرمان صابونی، به کودک تون بهداشت درست دست رو آموزش بدین!
به یاد داشته باشین شستن دست ها با آب و صابون بهترین راه برای جلوگیری از عفونت معده و روده هس. ضدعفونیکنندههای دست مبتنی بر الکل در حالی که در برابر برخی ویروسها (مانند ویروس کرونا) موثر هستن، در برابر گاستروانتریت مؤثر نیستن.
تشخیص گاستروانتریت یا عفونت روده
پزشک شما احتمالاً گاستروانتریت ویروسی (آنفولانزای معده) رو بر اساس علائم، معاینه فیزیکی و گاهی اوقات بر اساس وجود موارد مشابه در شهر شما تشخیص خواهد داد.
آزمایش سریع مدفوع می تونه روتاویروس یا نورویروس رو تشخیص بده، اما هیچ آزمایش سریعی برای سایر ویروس هایی که باعث گاستروانتریت میشن وجود نداره.
در برخی موارد، پزشک ممکنه از شما بخواد نمونه مدفوع رو برای تشخیص عفونت احتمالی باکتریایی یا انگلی آزمایش کنه.
هنگامی که کودک شما عفونت روده ای داره، مهم ترین هدف جایگزینی مایعات و املاح از دست رفته اس. این پیشنهادات ممکنه مفید باشن:
به کودک خود کمک کنین تا آب بدن شو تامین کنه. به کودک خود یه محلول آبرسانی خوراکی بدین که در داروخانه ها بدون نسخه در دسترس هس. اگه در مورد نحوه استفاده از اون سوالی دارین با پزشک تون صحبت کنین.
به کودک خود آب ساده ندین – در کودکان مبتلا به گاستروانتریت، آب به خوبی جذب نمیشه و به اندازه کافی جایگزین الکترولیت های از دست رفته نمیشه. از دادن آب سیب به کودک خود برای آبرسانی مجدد خودداری کنین زیرا می تونه اسهال رو بدتر کنه.
پس از هیدراته شدن، کودک تون و به رژیم غذایی عادی برگردونین. هنگامی که کودک هیدراته شد، اونو با رژیم غذایی عادی برگردونین. این ممکنه شامل نان تست، ماست، میوه ها و سبزیجات باشه.
از غذاهای خاص خودداری کنین. به کودک خود غذاهای شیرین مانند بستنی، نوشابه و آب نبات ندین. اینا می تونن اسهال رو بدتر کنن. اطمینان حاصل کنین که کودک شما به اندازه کافی استراحت می کنه. ممکنه بیماری و کم آبی کودک شما رو ضعیف و خسته کرده باشه.
از دادن داروهای ضد اسهال که در فروشگاه خریداری شده به کودک خود خودداری کنین، مگه اینکه پزشک تون توصیه کنه.
بهترین متخصص اطفال برای درمان عفونت روده در کودکان
دکتر بهار اشجعی یکی از برجسته ترین متخصصان اطفال در تهران هستن. ایشون با سال ها کار در زمینه درمان بیماری های نوزادان و کودکان با علم به روز، مهارت بالا و همچنین استفاده از به روز ترین تجهیزات پزشکی توانسته به بهبود بسیاری از کودکان کشور عزیزمان کمک کنه.
اگه فرزند شما از علائم عفونت روده رنج میبره و قصد دارین به بهترین نحو مشکل به وجود امده رو درمان کنین، کافی هس تلفن رو بردارین و با استفاده از شماره های مندرج در سایت، تعیین وقت کنین.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/