میزان موفقیت جراحی پیوند قلب
پیوند قلب (heart transplant) چه عوارضی داره؟

پیوند قلب عملیه برای جایگزینی قلب آسیب دیده یا نارسا با قلب سالم اهدایی که به تازگی فوت کرده. ممکنه زمانی توصیه بشه که زندگی یه فرد در خطر باشه زیرا قلب اونا دیگر به طور موثر کار نمی کنه.
چرا پیوند قلب انجام میشه؟
اگر نارسایی قلبی شدید دارین و درمانهای پزشکی کمکی نمیکنن، ممکنه پیوند قلب در نظر گرفته بشه. شرایطی که فرد در نهایت ممکنه نیاز به پیوند قلب داشته باشه:
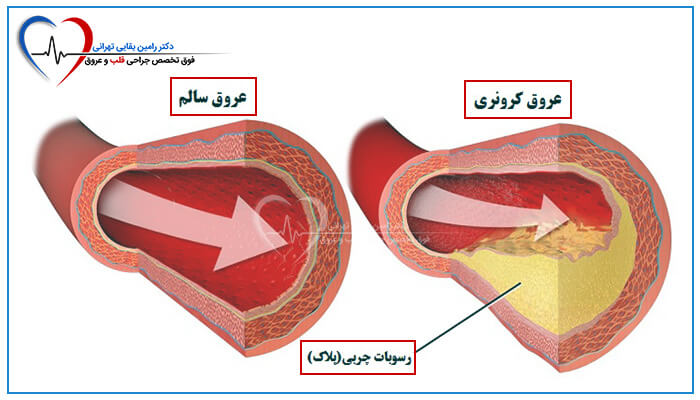
- بیماری کرونری قلب - تجمع مواد چرب در شریانهای تغذیهکننده قلب، که جریان خون به قلب را مسدود یا قطع میکنه.
- کاردیومیوپاتی – جایی که دیواره های قلب کشیده، ضخیم یا سفت شده.
- بیماری مادرزادی قلب - نقایص مادرزادی که بر عملکرد طبیعی قلب تأثیر می ذاره.
اگر پزشک شما فکر می کنه که ممکنه نیاز به پیوند قلب دارین، باید پزشک یه ارزیابی عمیق داشته باشه تا قبل از قرار گرفتن در لیست انتظار بررسی کنه که آیا به اندازه کافی سالم هستین که پیوند قلب رو انجام بدین.
اکثر افراد می تونن در نهایت پس از پیوند قلب به فعالیت های عادی خود بازگردن و بهبود قابل توجهی رو در علائم خود برای چندین سال تجربه کنن. اما این یه عمل جراحی بزرگه و برخی از عوارض می تونه تهدید کننده زندگی باشه. به طور کلی:
از هر 100 نفر 80 تا 90 نفر حداقل یه سال زندگی می کنن.
از هر 100 نفر 70 تا 75 نفر حداقل پنج سال عمر خواهند کرد.
در بریتانیا، افرادی که پیوند قلب انجام دادن به طور متوسط 14 سال عمر می کنن، اما این به مواردی مانند سن و سلامت عمومی بستگی داره.
مزایای پیوند قلب چیه؟
بزرگ ترین مزیت پیوند قلب اینه که می تونه زندگی شما رو در زمانی که گزینه دیگری در دسترس نداریدن نجات بده. پیوند قلب ممکنه تنها گزینه باشه اگر درمان های دیگر:
- به شما کمک نکرده.
- شانس کمک به شما کمه.
- برای شما خیلی خطرناکه.
معایب پیوند قلب چیه؟
بزرگترین معایب پیوند قلب:
- قلب اهدا کننده کمیاب هس. قلب اهداکننده کافی برای کمک به همه افرادی که نیاز به پیوند قلب دارن وجود نداره.
- این یه جراحی بسیار پیچیده اس. بنابراین این کار فقط در مجهزترین بیمارستان ها قابل انجام هس.
- برخی از افراد ممکنه اون قدر بیمار باشن که از این روش جان سالم به در نبرن.
این روش دارای چندین خطر و عوارض بالقوه اس.
خطرات پیوند قلب چیه؟
شایع ترین خطرات و عوارض جراحی پیوند قلب:
- رد عضو.
- عفونت ها (به دلیل سرکوب سیستم ایمنی).
- شکست پیوند (جایی که بخشی از ارتباط بین بدن شما و قلب اهداکننده به هر دلیلی از کار می افته).
- واسکولوپاتی آلوگرافت قلبی (CAV).
- بیماری کلیوی و نارسایی کلیه.
- پوکی استخوان.
- فشار خون بالا (فشار خون بالا).
- آسیب عصبی.
- ریتم نامنظم قلب (آریتمی).
سایر عوارض احتمالی عبارتند از:
- سکته.
- هذیان.
- درد.
- افسردگی.
بهبودی پس از پیوند قلب چقدر طول می کشه؟
جراحی پیوند قلب یه جراحی پیچیده و گسترده اس. زمان بهبودی معمولاً طولانیتر از اکثر جراحیهای قلبه. شما باید حداقل 10 روز و احتمالا تا سه هفته در بیمارستان بمونین. مدت زمانی که در بیمارستان سپری می کنین به وضعیت خاص شما و نحوه انجام جراحی بستگی داره. به طور کلی، چند ماه برای بهبودی کامل نیاز دارین.
پیوند قلب در کودکان
دریافت کنندگان پیوند قلب کودکان (کودکان 17 ساله و کمتر) نیز معمولاً نتایج خوبی دارن. حدود 92٪ حداقل یه سال پس از پیوند زندگی می کنن و تعداد کمی بیش از 70٪ حداقل 10 سال زندگی می کنن.
برخی از بزرگسالان و کودکان به پیوند دوم برای جایگزینی پیوند اول نیاز دارن. به این عمل پیوند مجدد میگن. اگر بدن شما اولین قلب پیوندی رو پس بزنه یا به دلایل دیگه ممکنه لازم باشه. پیوند مجدد 2 تا 4 درصد از جراحیهای پیوند قلب در بزرگسالان و حدود 5 درصد از جراحیهای پیوند قلب در کودکان رو تشکیل میده.
چه زمانی می تونیم پس از پیوند قلب به روال معمول خود برگردیم؟
پزشک شما بهترین فردیه که به شما میگه چه زمانی می تونین به فعالیت های معمول خود بازگردین. این بستگی به نحوه بهبودی و سلامت کلی شما داره.
به احتمال زیاد حداقل شش تا هشت هفته پس از جراحی نمی تونین رانندگی کنین. همچنین برای حداقل شش هفته نباید چیزی سنگین تر از 10 پوند بلند کنین. پزشک شما دستورالعمل های خاصی رو به شما میده که باید به دقت دنبال کنین.
خدمات دکتر رامین بقایی تهرانی
- پیوند قلب
- جراحی آئورت
- بیماری عروق کرونر
- جراحی دریچه های قلب
- جراحی کم تهاجمی قلبی
- مشاوره به مادران باردار
- تشخیص بیماری های قلبی
- جراحی تخصصی قلب کودکان
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
تلفن: ۸۸۶۷۰۳۵۰-۰۲۱
ایمیل: info@dr-baghaei.com
منبع: https://dr-baghaei.com/
رابطه ی بین کم خوابی با بیماری عروق کرونر
اهمیت الگوهای خواب در بروز بیماری عروق کرونر قلب
خواب کوتاه مزمن می تونه چندین عامل خطر قلبی عروقی از جمله افسردگی، اضطراب، سندرم متابولیک، دیابت و فشار خون رو افزایش بده. در مطالعه جدید، ما با هدف بررسی رابطه بین الگوهای خواب و بروز بیماری عروق کرونر قلب (CHD) انجام شد.
در مجموع 9704 شرکت کننده سالم برای مطالعه کوهورت انتخاب شدن. در طی 6 سال پیگیری، شرکت کنندگان بر اساس تعداد ساعات خواب شبانه خود به چهار گروه تقسیم شدن. در طول مطالعه، 235 مشکل قلبی از جمله انفارکتوس میوکارد، آنژین پایدار و آنژین ناپایدار تایید شد.
بین مردان و زنانی که خواب شبانه کوتاه و طولانی داشتن، تفاوت معنیداری وجود داشت. بروز CHD در شرکت کنندگانی که مدت زمان خواب شبانه بسیار کوتاهی داشتن به طور قابل توجهی بیشتر از افرادی بود که ساعات خواب شبانه بیشتری داشتن.
افراد با خواب شبانه بسیار کوتاه بیشتر مستعد ابتلا به آنژین ناپایدار بودن. ما دریافتیم که خواب کوتاه شبانه با افزایش بروز بیماری عروق کرونر قلب مرتبط هس. این یافته ها نشان میده که اختلالات خواب، به ویژه خواب کوتاه شبانه، می تونه یه عامل خطر برای CHD باشه.
خواب یه شاخص ضروری برای شادابی و سلامت در انسانه. پیشنهاد شده که یه الگوی خواب سالم با کاهش خطر ابتلا به بیماری های مختلف تهدید کننده زندگی مانند بیماری های قلبی عروقی همراهه. کمبود یا کوتاه شدن خواب بر سلامت جسمانی، خلق و خو و عملکرد شناختی تأثیر منفی می ذاره.
افرادی که از کم خوابی مزمن و کم خوابی شکایت دارن به طور کلی از خواب آلودگی، خستگی و بی حالی، تحریک پذیری، پریشانی و بدخلقی در طول روز رنج می برن، بنابراین کیفیت زندگی اونا تحت تاثیر قرار می گیره.
برخی از مطالعات حاکی از ظهور، کاهش طول مدت خواب در کشورهای توسعه یافته و صنعتی مانند آمریکای شمالی و کشورهای اروپاییه. مطالعه بیش از 50 مطالعه اپیدمیولوژیک نشان داد که شیوع کم خوابی و بی خوابی از 6 تا 33 درصد متفاوته.
تخمین زده می شه که 10 تا 30 درصد از جمعیت عمومی ایالات متحده از این مشکل رنج می برن. بررسی های دیگر نشان داده که بیش از 30 درصد از بزرگسالان و همچنین بیش از 50 درصد از جمعیت بالای 65 سال دارای ویژگی های فعلی اختلالات خواب هستن.
در سال های اخیر، مشکل کوتاه شدن خواب و همچنین بی خوابی مزمن مورد توجه ویژه قرار گرفته، زیرا برخی شواهد رو به رشد نشان میده که خواب ضعیف می تونه برخی از عوامل خطرزای قلبی عروقی رو افزایش بده.
دیابت، فشار خون بالا، افزایش وزن و چاقی، افزایش ضربان قلب در حالت استراحت (RHR) ، سندرم متابولیک، افسردگی، و سیستم ایمنی و تیتر سیتوکین ها. در نتیجه، به نظر می رسه خواب نقش مهمی در سلامت قلب و عروق داره.
بیماری عروق کرونر قلب (CHD) یکی از مهم ترین علل مرگ و میر و عوارض در سراسر جهانه به نظر می رسه سیستم ایمنی، عملکرد غدد درون ریز و نشانگرهای التهابی و سیتوکین ها با طول مدت خواب و CVD مرتبط باشن.
علائم بیماری عروق کرونر- coronary artery disease چیه؟
ممکنه برای مدت طولانی هیچ علامتی از بیماری عروق کرونر نداشته باشین. CAD یه بیماری مزمنه. ایجاد پلاک سال ها و حتی دهه ها طول می کشه. اما با باریک شدن رگ ها، ممکنه علائم خفیفی رو مشاهده کنین. این علائم نشان میده که قلب شما برای رسوندن خون غنی از اکسیژن به بدن شما با شدت بیشتری پمپاژ می کنه.
علائم CAD مزمن عبارتند از:
آنژین پایدار: این شایع ترین علامته. آنژین پایدار درد یا ناراحتی موقت قفسه سینه اس که با یه الگوی قابل پیش بینی میاد و می ره. معمولاً در حین فعالیت بدنی یا پریشانی عاطفی متوجه اون خواهید شد. وقتی استراحت می کنین یا نیتروگلیسیرین (دارویی که آنژین رو درمان می کنه) مصرف می کنین از بین میره.
تنگی نفس: برخی افراد هنگام فعالیت بدنی سبک احساس تنگی نفس می کنن.
گاهی اوقات، اولین علامت CAD حمله قلبیه. علائم حمله قلبی عبارتند از:
درد یا ناراحتی قفسه سینه (آنژین). آنژین می تونه از ناراحتی خفیف تا درد شدید متغیر باشه. ممکنه مانند سنگینی، سفتی، فشار، درد، سوزش، بی حسی، پری، فشردن یا درد مبهم باشه. این ناراحتی ممکنه به شانه، بازو، گردن، پشت یا فک شما سرایت کنه.
تنگی نفس یا مشکل در تنفس.
احساس سرگیجه یا سبکی سر.
تپش قلب.
احساس خستگی.
حالت تهوع، ناراحتی معده یا استفراغ. این ممکنه مانند سوء هاضمه باشه.
ضعف.
زنان و افراد AFAB بیشتر احتمال داره علائم غیر معمول دیگری داشته باشن که عبارتند از:
- تنگی نفس، خستگی و بی خوابی که قبل از حمله قلبی شروع شده.
- درد در پشت، شانه ها، گردن، بازوها یا شکم اونا.
- ضربان قلب.
- احساس گرما یا سرخ شدن.
چگونه می تونم از بیماری عروق کرونر جلوگیری کنم؟
شما همیشه نمی تونین از بیماری عروق کرونر جلوگیری کنین. این به این دلیله که برخی از عوامل خطر خارج از کنترل شما هستن. اما کارهای زیادی وجود داره که می تونین برای کاهش خطر انجام بدین.
بسیاری از استراتژیها برای کاهش خطر نیز به مدیریت وضعیت شما پس از تشخیص کمک میکنن. با انجام موارد زیر می تونین خطر ابتلا به بیماری عروق کرونر رو کاهش بدین و از بدتر شدن اون جلوگیری کنین:
متعهد به ترک سیگار و تنباکو باشین. ترک یه ماده اعتیاد آور آسون نیس، و فقط یه موضوع اراده نیس. به همین دلیل مهمه که با منابع و گروه های پشتیبانی که می تونن کمک کنن ارتباط برقرار کنین.
از یه رژیم غذایی سالم برای قلب استفاده کنین. این به معنای پرهیز از غذاهای حاوی چربی اشباع شده، چربی ترانس، سدیم و قنده. همچنین به معنای محدود کردن کربوهیدرات های تصفیه شده (مانند نان سفید و پاستا) اس.
این گونه غذاها رو با غلات کامل (مانند نان گندم و برنج قهوه ای) جایگزین کنین. همچنین مهمه که یاد بگیرین چگونه تغذیه بر سطح کلسترول شما تأثیر می ذاره.
به اندازه کافی خوابیدن. بیشتر بزرگسالان به هفت تا نه ساعت خواب با کیفیت در شبانه روز نیاز دارن. اما برای بسیاری از مردم ممکنه این هدف دشوار باشه. برنامه های کاری، تربیت کودکان و سایر تعهدات ممکنه مانع از استراحت کافی شما بشه. با پزشک خود در مورد استراتژی هایی برای داشتن خواب باکیفیت مورد نیاز برای حمایت از سلامت قلب خود صحبت کنین.
وزن مناسبی داشته باشین. با پزشک خود در مورد وزن ایده آل خود صحبت کنین. با او برای تعیین اهداف قابل کنترل تا رسیدن به وزن ایده آل خود کار کنین. از رژیم های غذایی کوتاه مدت که بسیار محدود کننده هستن خودداری کنین. در عوض، تغییراتی رو در سبک زندگی اتخاذ کنین که برای شما منطقیه تا برای مدت طولانی ادامه بدین.
غربالگری.خطر ابتلا به بیماری قلبی رو بدونین برای غربالگری خطر از سن 20 سالگی (یا زودتر اگر پزشک شما اون رو توصیه کنه) به پزشک خود مراجعه کنین. پزشک شما برخی از اندازه گیری های اولیه مانند فشار خون و BMI رو انجام میده.
اونا همچنین ممکنه از یه ماشین حساب خطر برای پیش بینی خطر ابتلا به بیماری قلبی در آینده استفاده کنن.
مصرف الکل رو محدود کنین. نوشیدن بیش از حد الکل می تونه به قلب شما آسیب برسونه.
بیشتر ورزش و حرکت کنین. مهمه که سعی کنین 150 دقیقه در هفته ورزش کنین (مثلاً 30 دقیقه پیاده روی در پنج روز هفته). اما شما همچنین می تونین حرکت اضافی بسازین. دورتر از در، پارک کنین. لباس های خود رو در دسته های کوچک کنار بگذارین تا مسافت بیشتری رو به سمت ماشین لباس شویی طی کنین.
هر بار که به دستشویی می رین، دور خانه خود قدم بزنین. یا حتی فقط در جای خود راه برین. هر چه بیشتر حرکت کنین برای قلبتون بهتره. البته، با پزشک خود در مورد اینکه چه سطحی از فعالیت برای شما ایمنه، بررسی کنین.
با داروهای توصیه شده همراه باشیدن. اگر قبلاً مبتلا به CAD شدین، داروها برای کاهش خطر ابتلا به CAD و جلوگیری از حملات قلبی ضروری هستن. بسیاری از این داروها مادام العمر تجویز میشن. این مهمه که بدونین اونا چه می کنن و چگونه از حوادث جلوگیری می کنن و حتی عمر شما رو طولانی می کنن.
تماس با ما
جراح قلب در تهران
جراح قلب و عروق در تهران
جراح قلب که جراحی قلب و عروق یا جراحی قلب رو انجام میده، بسیاری از مشکلات مربوط به قلب و عروق خونی متصل به قلب رو درمان می کنه.
بای پس عروق کرونر (CABG) و جراحی برای درمان بیماری دریچه ای رایج ترین انواع جراحی قلبن. جراح قلب می تونه به شما کمک کنه زندگی طولانی تر و سالم تری داشته باشین.
آمار سالانه جراحی قلب چقدره؟
امروزه حدود 500000 عمل جراحی قلب باز هر سال انجام می شه. اغلب برای روش های پیچیده، مانند بای پس عروق کرونر، یا روش های پیچیده به آئورت یا خود قلب استفاده می شه. این روشها معمولاً شامل یه هفته یا بیشتر بستری شدن در بیمارستان و یه دوره نقاهت طولانیه.
جراحی قلب چیه؟
جراحی قلب هر جراحیه که قلب شما یا رگ های خونی متصل به قلب رو درگیر می کنه. به اون جراحی قلب و عروق یا به سادگی جراحی قلب نیز می گن. جراحی قلب پیچیده اس و به تخصص جراحان قلب نیاز داره. این یک رویداد مهمه که میتونه عملکرد قلب و گردش خون رو بهبود بده و به شما روحیه جدیدی بده.
جراحی قلب می تونه مشکلاتی رو که با اون متولد شدین (بیماری مادرزادی قلب) اصلاح کنه. همچنین می تونه مشکلاتی رو که در مراحل بعدی زندگی ایجاد میشه، ترمیم کنه. نوع جراحی قلب شما به مشکل اساسی یا ترکیبی از مشکلات بستگی داره.
رایج ترین جراحی های قلب
بای پس عروق کرونر (CABG) رایج ترین عمل جراحی قلبه. در سال 2018، حدود 200000 روش CABG در ایالات متحده انجام شد. دومین جراحی رایج قلب، تعویض و ترمیم دریچه اس.
حدود 110000 عمل جراحی دریچه در ایالات متحده در سال 2018 انجام شد. این تعداد شامل روشهای ترمیم اندوواسکولار نمیشه که نیازی به جراحی باز ندارن.
سالانه چند عمل جراحی قلب انجام می شه؟
تعداد جراحی های قلب می تونه در سال متفاوت باشه. در سال 2018، نزدیک به نیم میلیون نفر در ایالات متحده تحت عمل جراحی قلب قرار گرفتن. اما همهگیری COVID-19 بر تعداد افرادی که جراحی قلب میکنن تأثیر گذاشت.
میانگین ماهانه در آوریل 2020، 50 درصد کاهش یافت. این تعداد تا پایان سال 2020 کمتر از حد معمول بود. تا حدی به این دلیله که بیمارستانها باید درمانهای غیرانتخابی رو به تعویق بیاندازن.
اما به نظر می رسه بسیاری از افراد حتی در صورت داشتن علائم، درمان رو به تعویق می ندازن. اگر قرارهای خود رو عقب انداختین زیرا نگران قرار گرفتن در معرض COVID-19 هستین، تنها نیستین.
اما مهمه که با پزشک خود تماس بگیرین و یه قرار ملاقات بگیرین. به خاطر داشته باشین که مشکلات قلبی درمان نشده می تونه بدتر شه و منجر به مشکلات جدی تری در آینده بشه.
قبل از جراحی قلب چه اتفاقی میوفته؟
آمادگی برای جراحی شما می تونه هفته ها یا ماه ها طول بکشه. قبل از برنامه ریزی برای جراحی قلب، تیم مراقبت پزشکی وضعیت شما رو ارزیابی می کنه. تیم مراقبت شما احتمالا شامل پزشک مراقبت های اولیه و متخصص قلب شماس.
شما همچنین با یه جراح قلب (جراحی قلب که اندام ها و بافت های قفسه سینه رو عمل می کنه) مشورت خواهید کرد. تیم مراقبت شما یه ارزیابی پزشکی به شما خواهد داد. این شامل:
- صحبت کردن در مورد علائم و مدت زمانی که اونا ادامه داشتن.
- صحبت در مورد سابقه پزشکی و سابقه پزشکی خانواده بیولوژیکی شما.
- آزمایش خون برای بررسی کلسترول و سایر اعداد مهم.
تیم شما همچنین چند آزمایش تشخیصی رو انجام میده. این آزمایشات تصویر دقیقی از عملکرد قلب و هر گونه مشکلی ارائه میده. اونا همچنین به شما و تیم مراقبت شما کمک می کنن تا تصمیم بگیرین که آیا به جراحی نیاز دارین و به چه نوع جراحی نیاز دارین.
- اسکن توموگرافی کامپیوتری قلب (سی تی قلب).
- تصویربرداری رزونانس مغناطیسی قلب (MRI قلب).
- اشعه ایکس قفسه سینه.
- آنژیوگرافی عروق کرونر.
- اکوکاردیوگرافی (اکو).
- الکتروکاردیوگرام (ECG/EKG).
- تست استرس.
اگر به جراحی نیاز دارین، تیم مراقبت شما دقیقاً به شما می گه که چگونه باید آماده شید و چه کارهایی رو باید انجام بدین. پیروی از توصیه های اونا در مورد:
- چه زمانی مصرف هر دارویی رو قطع کنیم.
- روز قبل از جراحی چه زمانی باید ناشتا (نخوردن یا ننوشیدن چیزی) رو شروع کرد.
- ترک سیگار یا مصرف تنباکو و کاهش مصرف الکل برای کاهش خطر عوارض.
هر سوالی دارین حتما بپرسین، حتی اگر کوچک به نظر می رسه یا فکر می کنین قبلا پرسیدن. بهتره دوباره چک کنین تا مطمئن بشید که تا حد امکان برای جراحی خود آماده ابن.
بعد از عمل قلب چه اتفاقی میوفته؟
پس از انجام عمل جراحی قلب، شما به بخش مراقبت های ویژه (ICU) منتقل خواهید شد. حداقل یک روز در ICU بهبود خواهید یافت. سپس برای استراحت و مراقبت مداوم به یه اتاق معمولی بیمارستان منتقل خواهید شد.
مدت اقامت شما در بیمارستان بستگی به عمل جراحی شما و نحوه پاسخ بدن شما به اون داره. بهبودی هر فرد متفاوته. تیم بیمارستان شما رو به دقت زیر نظر داره و مطمئن میشن که همانطور که باید بهبود مییابید. اونا همچنین آماده ان تا متوجه هر مشکلی بشن و به اون پاسخ بدن.
مزایای جراحی قلب چیه؟
جراحی قلب می تونه زندگی شما رو نجات بده و زندگی شما رو تغییر بده. پس از بهبودی، احتمالاً احساس سلامتی، قویتر شدن و آمادگی برای بازگشت به کارهایی که دوست دارین انجام بدین، دارین.
میزان بقای جراحی قلب چقدره؟
میزان بقای جراحی قلب بر اساس نوع جراحی و تعداد مشکلاتی که در طول عمل ترمیم می شن متفاوته. میزان بقا عبارتند از:
- تعمیر دریچه میترال برای افتادگی دریچه میترال: 100%
- تعویض دریچه آئورت: 98.1٪.
- جراحی بای پس عروق کرونر (CABG): 97.8٪.
جراحی قلب به طور کلی برای افرادی که بسیار بیمار هستن یا سایر شرایط پزشکی دارن خطرناک تره. شما می تونین سال ها یا دهه ها پس از جراحی قلب زندگی کنین. عوامل زیادی بر طول عمر شما تأثیر دارن، از جمله سایر شرایط سلامتی و عوامل خطر.
جراحی قلب می تونه شما رو سالم تر و قوی تر کنه. جراحی قلب مانند دوچرخهای که میتونه وقتی از راه رفتن خسته شدین، شما رو به مسیری طولانی برسونه، اما همچنان باید پدالها رو فشار بدین.

با همه ی این اوصاف و این مسائلی که مطرح شد میشه از دکتر رامین بقایی به عنوان یه جراح قلب خیلی خوب و توانمند نام برد. ایشون فوق تخصص جراحی قلب و عروق بوده و همچنین یکی از پایه گذاران دوره تکمیلی فلوشیپ جراحی بیماری مادرزادی قلبی هستن.
ایشان علاوه بر اینکه عضو هیئت علمی دانشگاه هستن، عضو هیئت بورد جراحی قلب هم هستن. با توجه به شرایط کرونایی فعلی با مراجعه به سایت دکتر بقایی علاوه بر آشنایی بیشتر با ایشون می تونین برای گرفتن وقت هم بصورت اینترنتی اقدام کنین.
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
تلفن: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
دکتر رامین بقایی_فوق تخصص جراحی قلب و عروق
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
جراحان قلب کودکان نقایص پیچیده مادرزادی قلب رو در نوزادان، کودکان و نوجوانان و همچنین بزرگسالان درمان می کنن. نقایص مادرزادی قلب با انواع بیماری های قلبی که در بین بزرگسالان رایجه بسیار متفاوته. ترمیم قلب در بدن های کوچک یه چالش مضاعفه.
اگر کودک شما برای ترمیم مشکل قلبی نیاز به جراحی داره، جراح قلب کودکان دانش و تجربه لازم برای درمان کودک شما رو داره. جراحان قلب کودکان مراقبتهای ویژهای رو برای رفع مشکلات قلبی مادرزادی (موجود در بدو تولد) و اکتسابی در کودکان ارائه میکنن.
جراحان قلب کودکان چه نوع درمان هایی رو ارائه میدن؟
- جراحان قلب اطفال عموماً جراحی را انجام می دن.
- اصلاح شرایطی مانند سوراخ های بین حفره های قلب، مشکلات دریچه و عروق خونی غیر طبیعی
- ترمیم آسیب به قلب
- اصلاح سایر نقایص مادرزادی و اکتسابی قلبی
- پیوند قلب، ریه و قلب/ریه
بیماری قلبی عروقی در افراد سندروم داون
بیماری قلبی عروقی یکی از علل اصلی مرگ و میر در افراد مبتلا به سندرم داون اس. بیماری مادرزادی قلب شایع ترین بیماری قلبی عروقی در این گروه که در 50 درصد افراد مبتلا به سندرم داون وجود داره و منجر به پیامدهای ضعیف می شه.
عوامل دیگری که به پیامدهای قلبی عروقی کمک می کنن عبارتند از فشار خون ریوی. بیماری های ریوی، غدد درون ریز و متابولیک همزمان؛ و عوامل خطر برای بیماری آترواسکلروتیک.
علاوه بر این، تفاوت در مراقبت های قلبی عروقی افراد مبتلا به سندرم داون در مقایسه با جمعیت عمومی، که در مناطق جغرافیایی و سیستم های مراقبت بهداشتی مختلف متفاوته، بیشتر به مرگ و میر قلبی عروقی کمک می کنه. این موضوع اغلب توسط جامعه پزشکی گسترده تر نادیده گرفته می شه.
این بررسی بر تشخیص، شیوع و مدیریت بیماری قلبی عروقی در افراد مبتلا به سندرم داون متمرکزه و شواهد موجود رو در 10 حوزه کلیدی مرتبط با سندرم داون و بیماری قلبی، از تشخیص قبل از تولد تا تفاوت در مراقبت در زمینههای در دسترس بودن منابع مختلف، خلاصه میکنه.
همه متخصصان و پزشکان غیرمتخصصی که از افراد مبتلا به سندرم داون مراقبت می کنن باید از بهترین عملکرد بالینی در تمام جنبه های مراقبت از این جمعیت متمایز آگاه باشن.
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
عضو هیئت علمی دانشگاه

خدمات دکتر رامین بقایی
- تشخیص بیماری های قلبی
- جراحی دریچه های قلب
- جراحی تخصصی قلب کودکان
- بیماری عروق کرونر
- مشاوره به مادران باردار
- جراحی آئورت
- پیوند قلب
- جراحی کم تهاجمی قلبی
شما کاربران گرامی می تونین از طریق شماره تماس های درج شده در وبسایت و یا از طریق فرم های تماس با ما در وبسایت با ایشون در تماس باشین.
شماره تماس با ما: ۸۸۶۷۰۳۵۰-۰۲۱
شماره تماس منشی : ۰۹۰۱۳۰۵۰۶۸۴
منبع: https://dr-baghaei.com/
جراحی دریچه قلب
جراحی دریچه های قلب چیه؟

مطالعه جدید اثربخشی جراحی دریچه قلب را تایید می کنه. حدود 24 میلیون نفر در سراسر جهان به نوعی بیماری دریچه قلب به نام نارسایی میترال مبتلا هستن. پزشکان معمولاً برای درمان نارسایی میترال به جراحی یا روشی کمتر تهاجمی روی آوردن.
محققان دانشگاه ویرجینیای غربی گزارش دادن که میزان ترمیم موفقیت آمیز در ایالات متحده بیش از 90٪ و خطر مرگ و میر پس از جراحی برای اکثر افراد کمتر از 1٪ بود.
دانشمندان قصد دارن از این یافته ها برای ایجاد یک ماشین محاسبه گر آنلاین احتمال خطرات عمل استفاده کنن تا به پزشکان کمک کنه تا نتایج 30 روزه را بر اساس شرایط سلامتی بیمار پیش بینی کنن.
دریچه میترال چه می کنه؟
دریچه میترال یکی از چهار دریچه قلبه. در سمت چپ قلب بین اتاقک قلب چپ بالا و اتاق قلب چپ پایین قرار داره که به عنوان دهلیز چپ و بطن چپ نیز شناخته می شه.
این دریچه قلب وظیفه اطمینان از جریان خون در جهت رو به جلو بین دهلیز چپ به داخل بطن چپ اس. همچنین مطمئن می شه که خون به سمت عقب جریان نداره.
گاهی اوقات ممکنه دریچه میترال به دلیل افزایش سن یا بیماری های خاص مانند فشار خون بالا و بیماری عروق کرونر قلب آسیب ببین.
اگر دریچه میترال به درستی بسته نشه، خون می تونه از بطن چپ به سمت عقب به دهلیز چپ جریان پیدا کنه. جریان خون به عقب میزان جریان خون در بدن را کاهش می ده و باعث می شه قلب مجبور به پمپاژ شدیدتر شه.
این می تونه منجر به مشکلات سلامتی، از جمله آریتمی، نارسایی احتقانی قلب، و اندوکاردیت عفونی شه که در آن پوشش داخلی اتاق ها و دریچه های قلب عفونی می شه.
نارسایی میترال چیه؟
سه نوع اصلی بیماری دریچه میترال وجود داره:
- نارسایی میترال
- تنگی دریچه میترال
- افتادگی دریچه میترال
نارسایی میترال در صورتی رخ می ده که دریچه میترال به درستی بسته نشه و اجازه بده خون از طریق دریچه به داخل بطن چپ نشت کنه.
علائم نارسایی میترال:
- تپش قلب
- تنگی نفس
- خستگی
- تورم در دست ها و پاها
پزشکان از آزمایشهای مختلفی برای تعیین اینکه آیا فرد مبتلا به بیماری دریچه میترال اس، از جمله عکسبرداری با اشعه ایکس، اکوکاردیوگرام و نوار قلب استفاده میکنن.
درمان نارسایی میترال شامل داروهای خاصی مانند رقیق کننده های خون و مسدود کننده های بتا و به طور بالقوه ترمیم فیزیکی دریچه میترال اس.
جراحی دریچه میترال در مقابل TEER
اگر فرد مبتلا به نارسایی میترال نیاز به ترمیم فیزیکی دریچه میترال داشته باشه، این ممکنه از طریق جراحی دریچه های قلب یا از طریق یک روش کمتر تهاجمی به نام ترمیم لبه به لبه ترانس کاتتر (TEER) انجام شه، بسته به عوامل خطر فرد متفاوته.
دکتر Vinay Badhwar، استاد جراحی قلب و عروق و قفسه سینه در دانشگاه ویرجینیای غربی و نویسنده اصلی این مقاله توضیح داد: "ترمیم جراحی میترال یا از طریق استرنوتومی یا با افزایش فرکانس، به صورت رباتیک از طریق یک برش کوچک 3 سانتی متری در قفسه سینه سمت راست انجام می شه."
بدوار به مدیکال نیوز تودی گفت: «ترمیم مستقیم جراحی نارسایی میترال شامل درمان دقیق آسیب شناسی برگچه و قرار دادن یک حلقه یا باند برای پشتیبانی از ترمیم دریچه و جلوگیری از گشاد شدن دریچه در آینده، معروف به آنولوپلاستی .
او گفت: "این یک پل بافتی ایجاد می کنه که به کاهش نارسایی میترال کمک می کنه، اما شامل آنولوپلاستی نمی شه." TEER یک گزینه بسیار ارزشمند برای بیمارانی که ریسک جراحی بالایی دارن.
در دسترس بودن این دستگاه ها - در حال حاضر دو دستگاه که مورد تایید FDA هستن - پیشنهاد به بیمارانی را که ممکنه مسن یا در معرض خطر غیرقابل جراحی باشن، افزایش می ده تا بتونیم درمانی را ارائه دهیم که ممکنه MR را کاهش و به طور بالقوه کیفیت زندگی را بهبود بده.
علل بیماری دریچه قلب
برخی از نقایص دریچه قلب مادرزادی هستن. به عنوان مثال، یک دریچه آئورت طبیعی دارای سه لت اس، اما یک دریچه آئورت دو لختی تنها دارای دو لت هس. این مورد برای 1-2٪ از جمعیت .
آترزی ریوی یکی دیگر از نقص های مادرزادی قلبه که مانع از باز شدن دریچه ریوی می شه و اجازه نمی ده خون برای اکسیژن به ریه ها برسه. این ناهنجاری به مدت کوتاهی پس از تولد برای زنده ماندن نیاز به ترمیم جراحی داره.
سایر عوامل احتمالی در ایجاد HVD :
- تب روماتیسمی
- فشار خون بالا
- کلسترول بالا
- دیابت
- چاقی
- عفونت
- بیماری عروق کرونر قلب
- حمله قلبی
- بیماری های خود ایمنی
- آنوریسم آئورت
- دوزهای بالای تابش
- سالخوردگی
- تجمع کلسیم روی دریچه ها
علائم بیماری دریچه قلب چیه؟
علائم می تونه مشابه سایر بیماری های قلبی باشه، بنابراین ضروریه که با ارائه دهنده مراقبت های بهداشتی خود در مورد هر گونه تغییر جدید یا نگران کننده در سلامت خود مشورت کنین.
علائم HVD معمولی :
- تنگی نفس
- افزایش سریع وزن (احتباس مایعات)
- درد قفسه سینه
- ضربان قلب نامنظم
- تب
- سرگیجه
- خستگی
درمان بیماری دریچه قلب
درمان بستگی به این داره که دریچه شما چقدر آسیب دیده و آیا علائم دارین. گاهی اوقات اگر دریچه ای به شدت بیمار باشه، تغییر شیوه زندگی و مصرف داروها کافی نیس.
زمانی که جراحی توصیه می شه، سن بیمار نقش کلیدی در فرآیند تصمیم گیری در مورد نوع تعویض دریچه و رویکردی که باید اتخاذ شه، ایفا می کنه.
انجمن قلب آمریکا و کالج قلب آمریکا توصیه می کنه که افراد زیر 50 سال از دریچه مکانیکی (فلزی) و افراد بالای 70 سال یک دریچه بیوپروستتیک (بافتی) دریافت کنن.
جوان ترها از یک دریچه مکانیکی بهره مند می شن که می تونن تا پایان عمر اونا دوام بیاره. با این حال، اونا باید از رقیق کننده های خون مادام العمر استفاده کنن تا از تشکیل لخته در دستگاه خود جلوگیری کنن. همچنین خطر عفونت بیشتره.
دریچههای بیوپروستتیک (بافت قلب خوک یا گاوی) اغلب در افراد مسن کاشته میشن، زیرا مزایای همودینامیک نسبت به دریچههای مکانیکی نشون داده و معمولاً نیازی به رقیقکنندههای خون مادامالعمر ندارن.
متأسفانه، اونا به مرور زمان تخریب می شن و طول عمر کمتری در حدود 10 تا 20 سال دارن. بنابراین، هنگامی که در افراد مسن استفاده می شن، به طور بالقوه می تونن بقیه عمر خود را ادامه بدن. هیچ راهنمایی خاصی برای داوطلبان جراحی بین 50 تا 70 سال وجود نداره.
عوامل زیادی توسط تیم جراحی در نظر گرفته می شه. اگر HVD درمان نشه و شدید شه، می تونه منجر به نارسایی قلبی، لخته شدن خون، سکته مغزی یا مرگ بشه.
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
تلفن: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
