انواع هیپوسپادیاس
بیماری هیپوسپادیاس (Hypospadias)
هیپوسپادیاس یه مشکل ساختاری رایج آلت تناسلی هس که در اون مجرای ادرار (لوله ای که ادرار رو از مثانه به خارج از بدن می بره) به جای نوک آلت تناسلی در قسمت زیرین قرار می گیره.
دهانه می تونه در هر جایی از سطح زیرین آلت تناسلی تا کیسه بیضه قرار بگیره. وضعیتی به نام کوردی اغلب با هیپوسپادیاس دیده میشه.
آکوردی یه انحنای رو به پایین آلت تناسلی هس. این می تونه با یا بدون هیپوسپادیاس رخ بده.
این وضعیت چقدر شایع هس؟
هیپوسپادیاس از هر 150 تا 300 پسر یه نفر رخ میده. اگر پسری مبتلا به هیپوسپادیاس باشه، 15 درصد احتمال داره که برادرش به این بیماری مبتلا شه.
هشت درصد از پدرانی که یه پسر مبتلا به هیپوسپادیاس دارن نیز به این عارضه مبتلا هستن.
علت ایجاد هیپوسپادیاس
علت دقیق هیپوسپادیاس ناشناخته س. اعتقاد بر اینه که عوامل زیادی در توسعه اون دخیل هستن. ژنتیک، محیط و هورمون ها ممکنه عواملی باشن که بر ایجاد هیپوسپادیاس تأثیر بذارن.
تشخیص هیپوسپادیاس
معمولا هیپوسپادیاس در بدو تولد به سادگی مشاهده میشه. همراه با دهانه نابجا، پوست ختنه گاه اغلب ناقص هس و یه هود رو تشکیل میده. به این هود پشتی میگن.
علائم و نشانه های هیپوسپادیاس
برخی از پسران مبتلا به اشکال خفیف هیپوسپادیاس ممکنه هیچ علامتی از هیپوسپادیاس خود نداشته باشن. اگر هیپوسپادیاس و/یا کوردی ترمیم نشه، کودک شما ممکنه در حین رشد به این مشکلات مبتلا بشه:
- هدایت و کنترل جریان ادرار او ممکنه سخت باشه.
- آلت تناسلی ممکنه با رشد او خمیده شه و باعث اختلال در عملکرد جنسی در مراحل بعدی زندگی بشه.
- اگر دهانه مجرای ادرار نزدیک یا پشت کیسه بیضه باشه، ممکنه بعداً در زندگی دچار مشکلات باروری شه.
درمان هیپوسپادیاس
برخی از بیماران مبتلا به هیپوسپادیاس به دلیل نداشتن علائم یا ترجیح بیمار/خانواده، علاوه بر مشاهده، تحت هیچ درمانی قرار نمی گیرن.
درمان جراحی هیپوسپادیاس و کوردی می تونه ظاهر آلت تناسلی رو تغییر بده. هیچ دارویی کوردی یا هیپوسپادیاس رو اصلاح نمی کنه و انتظار نمیره که این شرایط آناتومیک پیشرفت کنه.
جراحی اغلب می تونه هیپوسپادیاس رو اصلاح کنه. تیم مراقبت ممکنه جراحی رو به موارد زیر توصیه کنه:
دهانه مجرای ادرار رو به نوک آلت تناسلی اصلاح کنن. این اجازه میده تا جریان کنترل شده ادرار در حالت ایستاده جریان پیدا کنه.
آلت تناسلی رو صاف کنن (در صورت وجود آکورد) برای به حداقل رساندن خطر مقاربت دردناک در آینده.
یه اورولوژیست اطفال ممکنه نیاز به استفاده از پوست ختنه گاه به عنوان بخشی از ترمیم جراحی داشته باشه، بنابراین به این کودکان توصیه نمیشه که در بدو تولد ختنه کنن. ترمیم جراحی معمولاً بعد از 4 تا 6 ماهگی انجام میشه، اما میشه اونو بعدا انجام داد.
این جراحی معمولاً به صورت سرپایی در حالی که بیمار در خواب هس و تحت بیهوشی عمومی انجام میشه. در اشکال شدید هیپوسپادیاس، ترمیم جراحی ممکنه در چند مرحله انجام بشه.
عوارض احتمالی هیپوسپادیاس
جراحی هیپوسپادیاس ممکنه بسیار موفقیت آمیز باشه، اما ممکنه برخی از عوارض احتمالی وجود داشته باشه. در برخی موارد، سوراخ یا فیستول ممکنه ایجاد شه و ادرار ممکنه از سوراخ نشت کنه.
ممکنه برای ترمیم این مشکل به جراحی بیشتری نیاز باشه. ممکنه اسکار در مجرای ادرار ایجاد شه و باعث باریک شدن مجرای ادرار شه.
این ممکنه در دفع ادرار اختلال ایجاد کنه و همچنین باید با جراحی اصلاح شه. ممکنه لازم باشه بیماران تا بعد از بلوغ برای معاینه مراجعه کنن.
دکتر بهار اشجعی بهترین متخصص جراحی کودکان و نوزادان در تهران
بهترین جراح هیپوسپادیاس، متخصصی هستن که در زمینه درمان بیماری های تناسلی یا دستگاه ادرای کودکان و نوزادان تجربه کافی و کسب کرده و نمونه جراحی های هیپوسپادیاس موفقیت آمیز رو در کارنامه حرفه ای خود ثبت کردن.
دکتر بهار اشجعی عضو هیئت علمی دانشگاه علوم پزشکی تهران و دارای بورد تخصصی در جراحی کودکان و نوزادان هستن که به پشتوانه سال ها تجربه و جراحی های موفقیت آمیز هیپوسپادیاس، به عنوان یکی از بهترین جراحان هیپوسپادیاس در ایران شناخته میشن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
منبع: https://dr-ashjaei.com/
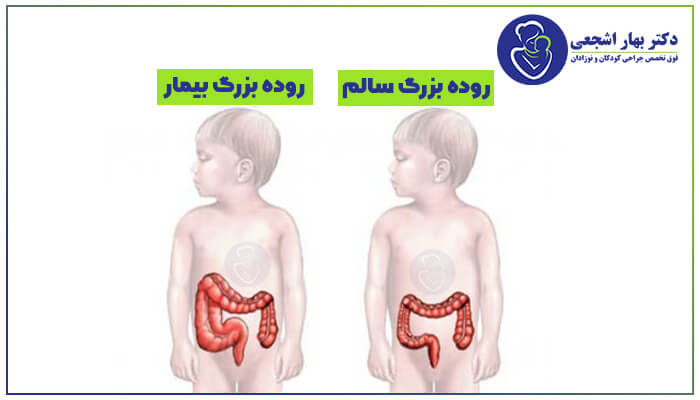
بیماری هیرشپرونگ (HIRSH-sproongz)
تشخیص و درمان بیماری هیرشپرونگ
بیماری هیرشپرونگ (HIRSH-sproongz) وضعیتیه که روده بزرگ (کولون) رو تحت تأثیر قرار میده و باعث ایجاد مشکلاتی در دفع مدفوع میشه.
این بیماری در بدو تولد (مادرزادی) در نتیجه از دست رفتن سلول های عصبی در عضلات روده بزرگ نوزاد وجود داره.
بدون این که این سلول های عصبی ماهیچه های روده رو برای کمک به حرکت محتویات در روده بزرگ تحریک کنن، محتویات می تونن پشتیبان گرفته و باعث ایجاد انسداد در روده بشن.
نوزادی که به بیماری هیرشپرونگ مبتلا هس معمولاً در روزهای پس از تولد نمی تونه مدفوع کنه.
در موارد خفیف، این بیماری ممکنه تا اواخر دوران کودکی تشخیص داده نشه.
به طور غیر معمول، بیماری هیرشپرونگ برای اولین بار در بزرگسالان تشخیص داده میشه.
جراحی برای بای پس یا برداشتن قسمت بیمار روده بزرگ درمان هس.
در کودکان مبتلا به بیماری هیرشپرونگ، اعصاب در تمام یا بخشی از روده بزرگ (کولون) تشکیل نمیشن.
مواد زائد حاصل از هضم نمی تونن از قسمتی از روده بزرگ که فاقد بافت عصبی هس عبور کنه.
کولون طبیعی با مدفوع مسدود شده متورم میشه.
علائم هیرشپرونگ چیه؟
علائم و نشانه های بیماری هیرشپرونگ بسته به شدت بیماری متفاوته.
معمولاً علائم و نشانهها اندکی پس از تولد ظاهر میشن، اما گاهی اوقات تا اواخر زندگی آشکار نمیشن.
به طور معمول، بارزترین علامت، عدم اجابت مزاج نوزاد در 48 ساعت پس از تولد هس.
علائم و نشانه های دیگر در نوزادان ممکنه شامل موارد زیر باشه:
- شکم متورم
- استفراغ، از جمله استفراغ یک ماده سبز یا قهوه ای
- یبوست یا گاز، که ممکن است نوزاد تازه متولد شده را بداخلاق کند
- اسهال
- تاخیر در دفع مکونیوم - اولین حرکت روده نوزاد
در کودکان بزرگتر، علائم و نشانه ها می تونه شامل موارد زیر باشه:
- شکم متورم
- یبوست مزمن
- گاز
- شکست در رشد
- خستگی
علل بیماری هیرشپرونگ چیه؟
مشخص نیس که چه چیزی باعث بیماری هیرشپرونگ میشه. گاهی اوقات در خانواده ها رخ میده و ممکنه در برخی موارد با یه جهش ژنتیکی همراه باشه.
بیماری هیرشپرونگ زمانی رخ میده که سلول های عصبی در روده بزرگ به طور کامل تشکیل نمی شن.
اعصاب در روده بزرگ، انقباضات ماهیچه ای رو که غذا رو از طریق روده حرکت میده، کنترل می کنن. بدون انقباضات، مدفوع در روده بزرگ باقی می مونه.
عوامل خطر بیماری هیرشپرونگ چیه؟
عواملی که ممکنه خطر ابتلا به بیماری هیرشپرونگ رو افزایش بده عبارتند از:
داشتن یه خواهر یا برادر مبتلا به بیماری هیرشپرونگ. بیماری هیرشپرونگ می تونه ارثی باشه. اگر یه فرزند دارین که به این بیماری مبتلاس، خواهر و برادرهای بیولوژیکی آینده ممکنه در معرض خطر باشن.
مرد بودن. بیماری هیرشپرونگ در مردان شایع تره.
داشتن سایر شرایط ارثی بیماری. هیرشپرونگ با برخی بیماری های ارثی مانند سندرم داون و سایر ناهنجاری های موجود در بدو تولد مانند بیماری مادرزادی قلبی همراه هس.
عوارض بیماری هیرشپرونگ چیه؟
کودکانی که به بیماری هیرشپرونگ مبتلا هستن، مستعد ابتلا به یه عفونت روده ای جدی به نام انتروکولیت هستن.
انتروکولیت می تونه تهدید کننده زندگی باشه و نیاز به درمان فوری داره.
تشخیص بیماری هیرشپرونگ
پزشکان بیماری هیرشپرونگ رو با گرفتن سابقه پزشکی و خانوادگی، انجام معاینه فیزیکی و تجویز آزمایشات تشخیص میدن.
آزمایش ها ممکنه شامل آزمایش های تصویربرداری، مانومتری آنورکتال و بیوپسی رکتوم باشه.
رژیم غذایی و تغذیه در بیماری هیرشپرونگ
قبل از اینکه بیماری هیرشپرونگ تشخیص داده شه و درمان شه، ممکنه کودک در تغذیه دچار مشکلاتی بشه، رشد نکنه یا دچار سوء تغذیه شه.
با یه پزشک در مورد اون چه که کودک شما باید بعد از جراحی بیماری هیرشپرونگ بخوره و بنوشه صحبت کنین.
پس از بهبودی، کودکان معمولاً نیازی به پیروی از رژیم غذایی خاصی ندارن.
اما با مراقبت مناسب - به ویژه یه رژیم غذایی مناسب و آب فراوان - این شرایط باید فروکش کنه و اکثر کودکان قادر به تجربه حرکات طبیعی روده در یک سال پس از درمان هستن.
سایر کودکان در طول زندگی خود تا بزرگسالی دچار مشکلات روده میشن. از اون جایی که بیماری هیرشپرونگ مادرزادی هس، به این معنیه که یه مشکل مادام العمر هس که باید تحت نظر باشه.
فوق تخصص در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن، ایشان دوره پزشکی عمومی رو در دانشگاه شهید بهشتی تهران گذروندن و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختن، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدن و دوره جراحی اطفال رو در دانشگاه علوم پزشکی تهران گذروندن و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
منبع: https://dr-ashjaei.com/
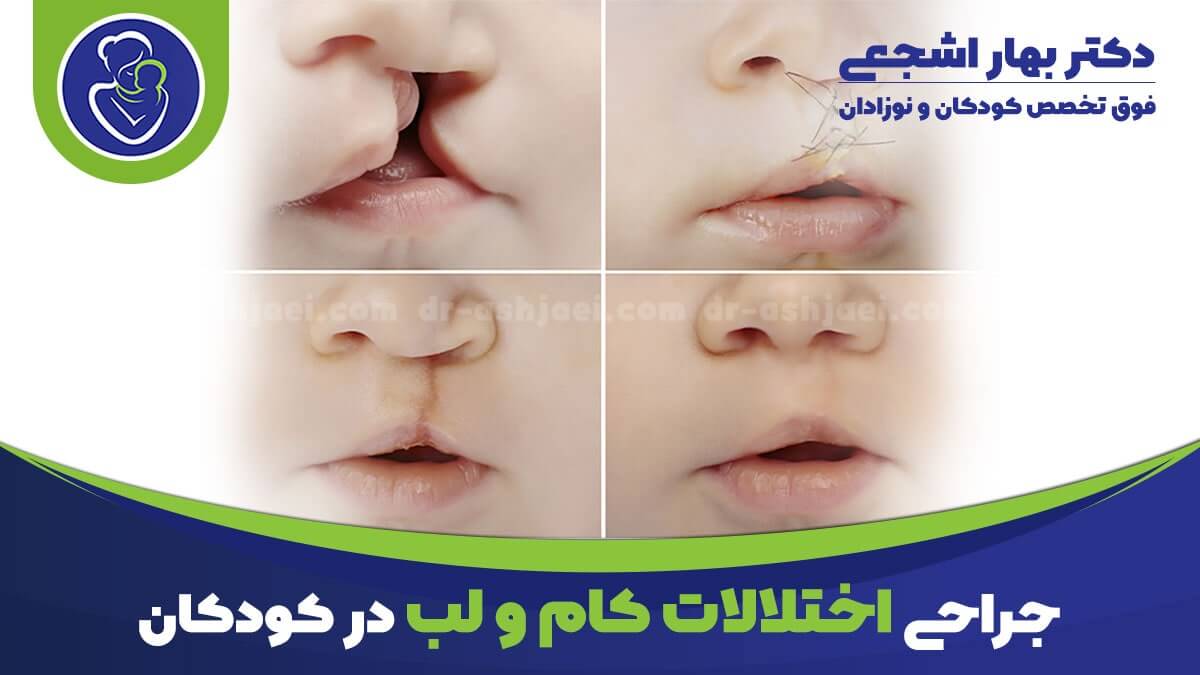
اختلالات کام و لب در نوزادان و کودکان (Cleft palate)
شکاف کام و لب در کودکان
شکاف لب، کام یا هر دو یکی از شایعترین ناهنجاریهای مادرزادی هس و میزان شیوع اون در بین 1000/1 تا 2.69/1000 در نقاط مختلف جهان هس.
در مقایسه با دختران، دوبرابر تعداد پسران دارای شکاف لب، چه با شکاف کام و چه بدون شکاف هستن.
شکاف لب و شکاف کام ناهنجاری های صورت و دهان هستن که در اوایل بارداری و در حالی که کودک در حال رشد در رحم مادر هس، رخ میده.
شکاف زمانی ایجاد میشه که بافت کافی در ناحیه دهان یا لب وجود نداشته باشه و بافت موجود به درستی به هم متصل نشه.
شکاف لب یک شکاف یا جدا شدن فیزیکی دو طرف لب بالایی هس و به صورت یه سوراخ یا شکاف باریک در پوست لب بالا ظاهر میشه.
این جدایی اغلب فراتر از قاعده بینی گسترش پیدا می کنه و شامل استخوان های فک بالا و/یا لثه بالایی میشه.
علت شکاف لب و شکاف کام
در بیشتر موارد، علت شکاف لب و کام ناشناخته اس. نمیشه از این شرایط جلوگیری کرد. اکثر دانشمندان بر این باورن که شکاف ها به دلیل ترکیبی از عوامل ژنتیکی و محیطی هس.
به نظر می رسه اگر خواهر یا برادر، والدین یا خویشاوندان این مشکل رو داشته باشن، احتمال بروز شکاف در نوزاد تازه متولد شده بیشتره.
علت بالقوه دیگر ممکنه مربوط به دارویی باشه که مادر در دوران بارداری خود مصرف کرده. برخی داروها ممکنه باعث ایجاد شکاف لب و کام بشن.
از جمله: داروهای ضد تشنج/ضد تشنج، داروهای آکنه حاوی آکوتان و متوترکسات، دارویی که معمولا برای درمان سرطان، آرتریت و پسوریازیس استفاده میشه.
شکاف لب و شکاف کام نیز ممکنه در نتیجه قرار گرفتن در معرض ویروس ها یا مواد شیمیایی در حالی که جنین در رحم رشد می کنه رخ بده.
در شرایط دیگر، شکاف لب و شکاف کام ممکنه بخشی از یه بیماری پزشکی دیگر باشه.
تشخیص شکاف لب و شکاف کام
از اوجایی که شکاف باعث تغییرات فیزیکی بسیار واضحی میشه، تشخیص شکاف لب یا شکاف کام آسونه.
سونوگرافی قبل از تولد گاهی اوقات می تونه تشخیص بده که آیا شکاف در نوزاد متولد نشده وجود دارد یا نه.
اگر شکاف قبل از تولد نوزاد در سونوگرافی تشخیص داده نشده باشه، معاینه فیزیکی دهان، بینی و کام وجود شکاف لب یا شکاف کام رو پس از تولد کودک تایید می کنه.
گاهی ممکنه آزمایش های تشخیصی برای تعیین یا رد وجود سایر ناهنجاری ها انجام شه.
درمان شکاف لب و شکاف کام
شکاف لب بسته به میزان ترمیم مورد نیاز ممکنه به یک یا دو عمل جراحی نیاز داشته باشه. جراحی اولیه معمولاً تا زمانی که نوزاد 3 ماهه هس انجام میشه.
ترمیم شکاف کام اغلب به چندین عمل جراحی در طول 18 سال نیاز داره. اولین جراحی برای ترمیم کام معمولا زمانی انجام میشه که نوزاد بین 6 تا 12 ماهه باشه.
جراحی اولیه یه کام عملکردی ایجاد می کنه، احتمال ایجاد مایع در گوش میانی رو کاهش میده و به رشد مناسب دندان ها و استخوان های صورت کمک می کنه.
کودکان مبتلا به شکاف کام هم ممکنه در حدود 8 سالگی نیاز به پیوند استخوان داشته باشن تا خط لثه بالایی رو پر کنه تا بتونه دندان های دائمی رو نگه داره و فک بالایی رو تثبیت کنه.
حدود 20 درصد از کودکان مبتلا به شکاف کام نیاز به جراحی های بیشتری برای کمک به بهبود گفتار خود دارن. هنگامی که دندان های دائمی رشد کردن، اغلب برای صاف کردن دندان ها به بریس نیاز هس.
ممکنه جراحیهای دیگری برای بهبود ظاهر لب و بینی، بستن دهانههای بین دهان و بینی، کمک به تنفس، تثبیت و تنظیم مجدد فک انجام شه.
ترمیم نهایی اسکارهای باقی مانده از جراحی اولیه احتمالاً تا نوجوانی انجام نخواهد شد، زمانی که ساختار صورت به طور کامل توسعه یافته.
مراقبت از دندان ها برای کودکان مبتلا به شکاف لب و/یا کام
به طور کلی نیازهای پیشگیرانه و ترمیمی دندان کودکان مبتلا به شکاف مانند سایر کودکان هس. با این حال، کودکان مبتلا به شکاف لب و شکاف کام ممکنه مشکلات خاصی در رابطه با دندان های از دست رفته، بدشکل یا نامناسب داشته باشن که نیاز به نظارت دقیق دارن.
مراقبت های اولیه از دندان. مانند سایر کودکان، کودکانی که با شکاف کام و لب متولد میشن، برای داشتن دندان های سالم نیاز به تمیز کردن مناسب، تغذیه مناسب و درمان فلوراید دارن.
تمیز کردن مناسب با یه مسواک کوچک و نرم باید به محض رویش دندان شروع شه. اگر مسواک نرم کودکان به دلیل تغییر شکل دهان و دندانها به اندازه کافی دندانها رو تمیز نکنه، ممکنه دندانپزشک شما یه دندانپزشکی رو توصیه کنه.
دندانپزشکی یه اسفنج نرم و حاوی دهانشویه روی دسته هس که برای پاک کردن دندان استفاده میشه. بسیاری از دندانپزشکان توصیه می کنن که اولین ویزیت دندانپزشکی در حدود یه سالگی یا حتی زودتر از اون در صورت وجود مشکلات دندانی خاص برنامه ریزی شه. مراقبت های روتین دندان می تونه از حدود یه سالگی شروع شه.
مراقبت های ارتودنسی. اولین جلسه ارتودنسی ممکنه قبل از اینکه کودک هر دندانی داشته باشه برنامه ریزی شه. هدف از این انتصاب ارزیابی رشد صورت به ویژه رشد فک هس.
پس از رویش دندان ها، متخصص ارتودنسی می تونه نیازهای کوتاه مدت و بلندمدت دندانی کودک رو ارزیابی کنه. پس از رویش دندان های دائمی میشه از درمان ارتودنسی برای تراز کردن دندان ها استفاده کرد.
مراقبت از پروتز دندان. متخصص پروتز یکی از اعضای تیم شکاف کام هس. اونا ممکنه یه پل دندانی برای جایگزینی دندان های از دست رفته بسازن یا وسایل خاصی به نام "بالب های گفتار" یا "لیفت کام" بسازن تا به بستن بینی از دهان کمک کنن تا گفتار عادی تر به نظر برسه.
متخصص پروتز درمان رو با جراح دهان یا پلاستیک و با آسیب شناس گفتار هماهنگ می کنه. اگرچه درمان شکاف لب و کام ممکنه چندین سال طول بکشه و بسته به درگیری به چندین عمل جراحی نیاز داشته باشه، اکثر کودکان مبتلا به این بیماری می تونن به ظاهر، گفتار و غذا خوردن طبیعی دست پیدا کنن.
درمان و جراحی اختلالات کام و لب در کودکان و نوزادان با دکتر بهار اشجعی
بهار اشجعی یکی از بهترین پزشکان و جراحانی هس که به صورت تخصصی به درمان و جراحی اختلالات و بیماریها در کودکان و نوزادان پسر مشغول هستن.
ایشون پس از کسب تخصص پزشکی اطفال، مشغول به درمان و جراحی اختلالات در بیمارستانهای کودکان تهران، بیمارستان لاله واقع در شهرک غرب و مطب خود در بلوار کشاورز هستن.
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن: ۰۲۱-۴۴۸۰۶۶۶۸
منبع: https://dr-ashjaei.com/
بهترین راه درمان فتق ناف
انواع فتق در نوزادان و کودکان و درمان آن
حدود 10 درصد از مردم در طول زندگی به نوعی فتق مبتلا میشن. بیش از 1 میلیون ترمیم فتق شکم هر ساله انجام میشه که ترمیم فتق اینگوینال نزدیک به 770000 مورد از این موارد رو تشکیل میده.
مانند بسیاری از افراد، شما احتمالاً فتق رو با بلند کردن وزنه های سنگین مرتبط می دونین. اما در واقع، بسیاری از کودکان خردسال، کودکان نوپا و نوزادان دچار فتق میشن – و کاملاً واضحه که در باشگاه وزنه برداری نمیکنن یا اثاثیه سنگین رو جابهجا نمیکنن.
در بیشتر موارد، فتق ها مادرزادی هستن، در بدو تولد وجود دارن، اما ممکنه تا اواخر زندگی قابل مشاهده نباشه.
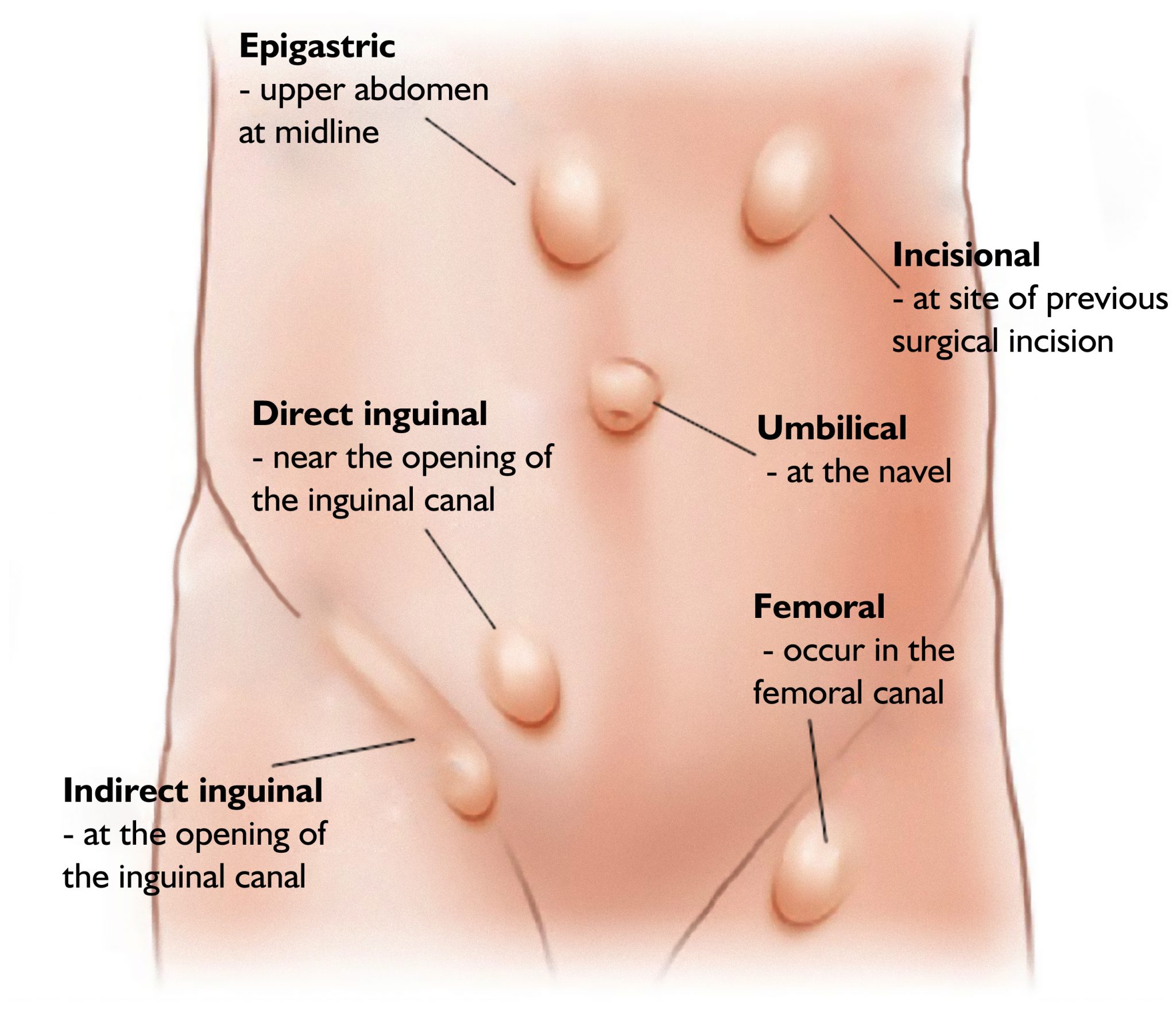
انواع فتق چیه؟
فتق اینگوینال. اکثر فتق ها در کودکان - حدود 80 درصد - فتق مغبنی هستن، به این معنی که اونا در قسمت پایین شکم، نزدیک کشاله ران هستن.
در پسران، قسمت بیرون زده روده ممکنه وارد کیسه بیضه شه که می تونه باعث تورم و درد بشه.
در دختران، تورم معمولا در لابیا یا کشاله ران هس. شایع ترین نواحی که فتق ظاهر میشه در شکم، کشاله ران و ناف هس. دو نوع فتق مغبنی وجود داره:
- فتق اینگوینال مستقیم. این زمانی اتفاق میوفته که یه نقطه ضعیف در عضلات پایین شکم ایجاد میشه و بافت ها قادر به عبور از نقطه ضعیف هستن.
- فتق اینگوینال غیر مستقیم. این زمانی اتفاق میوفته که کانال اینگوینال (یک گذرگاه کوچک از دیواره پایین شکم) قبل از تولد بسته نمیشن. این فتق ها در کودکانی که نارس به دنیا اومدن بیشتر دیده میشه.
فتق نافی. این فتق ناف در کودکان و نوزادان کمتر از 6 ماه شایعه. اونا زمانی اتفاق میوفتن که سوراخ دیواره شکم، جایی که بند ناف از دیواره شکم خارج میشه، بسته نمیشه. ناف کودک شما ممکنه بزرگ و متورم به نظر برسه.
فتق ناف معمولاً تا زمانی که کودک شما یه ساله شه، خود به خود بهبود پیدا می کنه.
فتق اپی گاستر. در این نوع فتق که بیشتر در پسران اتفاق میوفته، برآمدگی از طریق عضلات شکم بین قفسه سینه و ناف ایجاد میشه که باعث ایجاد توده در اون ناحیه میشه. برای رفع این نوع فتق نیاز به جراحی هس.
فتق هیاتال. این نوع فتق زمانی اتفاق میوفته که قسمت بالایی معده از طریق سوراخ ضعیفی در دیافراگم که مری به معده میرسه برآمده میشه. در حالی که این فتق ها رایج هستن، اغلب کوچک هستن و هیچ مشکلی ایجاد نمی کنن.
با این حال، کودک شما ممکنه سوزش سر دل، درد قفسه سینه و سوء هاضمه داشته باشه. اصلاح رژیم غذایی و/یا داروها می تونه باعث تسکین بشه، اگرچه گاهی اوقات این فتق ها نیاز به جراحی دارن.
فتق های برشی. فتق برش بعد از جراحی شکم ایجاد میشه. روده ها ممکنه از طریق شکم در اطراف یه برش جراحی بیرون بزنن. فرزند شما برای رفع این فتق به جراحی دیگری نیاز داره.
فتق های ورزشی. نوجوانان ممکنه دچار فتق ورزشی بشن، آسیبی که در ناحیه مغبنی ناشی از چرخش و چرخش مکرر ایجاد میشن. این نوع فتق عمدتاً در جوانانی که هاکی روی یخ، فوتبال و تنیس بازی می کنن، رخ میده.
تشخیص اونا ممکنه دشوار باشه زیرا ممکنه علائم کلاسیک فتق رو نشون ندن. علامت اصلی درد کشاله ران هس که ممکنه به داخل کیسه بیضه تابیده بشه. درد می تونه ماه ها طول بکشه، اما برآمدگی آشکار بافت هرگز ظاهر نمیشه.
علائم فتق چیه؟
مردان شش برابر بیشتر از زنان در معرض فتق هستن. در بیشتر موارد، توسط والدینی که متوجه برآمدگی میشن یا توسط پزشک در طول یه معاینه فیزیکی معمول تشخیص داده میشن.
علائم فتق عبارتند از:
- توده در کشاله ران نزدیک ران
- گریه مداوم در نوزادان
- توده ای که هنگام ایستادن یا زور زدن کودک بزرگتره (مانند گریه یا سرفه) و هنگامی که کودک دراز کشیده یا آرام هس ناپدید میشن.
- درد و حساسیت
درمان فتق
فتق ها نیاز به درمان دارن - اغلب با جراحی - برای جلوگیری از عوارضی مانند خفه شدن، که در آن بخشی از روده در فتق گیر می کنه و جریان خون رو به اون قسمت روده قطع می کنه.
نوزادان 6 ماهه و کوچکتر مبتلا به فتق مغبنی نسبت به کودکان بزرگتر و بزرگسالان در معرض خطر خفگی بسیار بیشتری هستن. علائمی که نشون میده فتق ممکنه خفه شده باشد عبارتند از:
- تهوع و استفراغ
- نفخ شکم
- برآمدگی که در لمس بزرگ و قرمز و حساس میشه.
اکثر کودکان و نوجوانان بزرگتر که فتق اونا تشخیص داده میشه در واقع از بدو تولد دچار ضعف عضلات یا سایر بافت های شکمی بودن.
پزشکان برای تشخیص فتق از چه آزمایشاتی استفاده می کنن؟
اگر تشخیص پس از معاینه فیزیکی مشخص نباشه، پزشک ممکنه آزمایش های تصویربرداری رو برای بررسی فتق مغبنی تجویز کنه. پزشکان همچنین ممکنه از آزمایشات تصویربرداری برای بررسی بیشتر استفاده کنن.
تست های تصویربرداری ممکنه شامل:
پیوند خارجی NIH سونوگرافی، که از امواج صوتی برای ایجاد تصویری از اندام های شما استفاده می کنه.
توموگرافی کامپیوتری (CT) پیوند خارجی NIH، که از ترکیبی از پیوند خارجی NIH اشعه ایکس و فناوری رایانه برای ایجاد تصاویر استفاده می کنه.
تصویربرداری رزونانس مغناطیسی (MRI) پیوند خارجی NIH، که بدون استفاده از اشعه ایکس از اندامهای داخلی و بافتهای نرم بدن شما عکس میگیره.
خبر خوب اینه که فتق ها رایج هستن و به راحتی درمان میشن و اثرات نامطلوب درازمدت در سلامتی ندارن.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن، ایشون دوره پزشکی عمومی رو در دانشگاه شهید بهشتی تهران گذروندن و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختن، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدن و دوره جراحی اطفال رو در دانشگاه علوم پزشکی تهران گذروندن و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
منبع: https://dr-ashjaei.com/
جراحی و درمان اختلال چند انگشتی
چسبندگی انگشتان و اختلال چند انگشتی در کودکان و نوزادان چیه؟
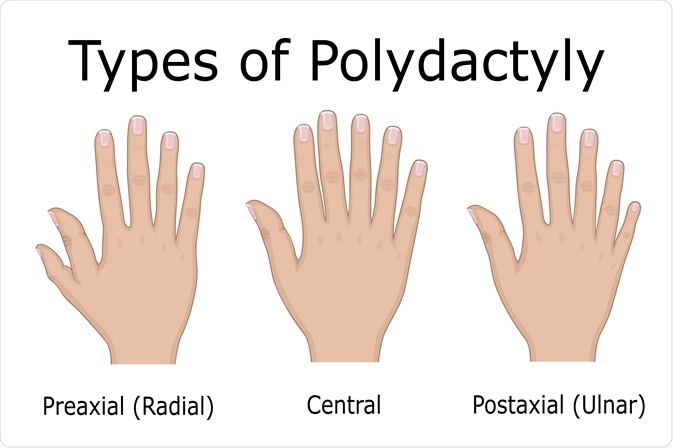
پلی داکتیلی معمولاً ژنتیکیه. از هر هزار نوزادی که هر سال به دنیا میاد، یه نفر دارای نوعی پلی داکتیلی(Polydactyly) هس. حتی اگر یکی از شایع ترین بیماری های مادرزادی باشه، به طور کلی هنوز این بیماری نسبتا نادره.
این بیماری در جمعیت های هندی شایع تره و دومین اختلال مادرزادی شایع دسته. این حالت برای پسران و دختران به یه اندازه اتفاق میوفته.
در میان گروههای قومی تفاوتهایی در تعداد انگشتان اضافی روی انگشت کوچک یا شست دست وجود دارده. اکثر کودکان مبتلا به پلی داکتیلی سالم هستن.
پلی داکتیلی وضعیتیه که در اون فرد بیش از پنج انگشت در هر دست یا پنج انگشت در هر پا داره. این شایع ترین نقص مادرزادی دست و پاس، به طوری که فرد هیچ ناهنجاری فیزیکی یا اختلال فکری دیگری نداشته باشه.
علائم اختلال چند انگشتی یا پلی داکتیلی
پلی داکتیلی باعث میشه که فرد انگشتان یا انگشتان اضافی روی یک یا هر دو دست یا پای خود داشته باشه. رقم یا ارقام اضافی ممکنه:
- کاملا انگشت تشکیل شده
- تا حدی تشکیل شده، با مقداری استخوان
- فقط یه توده کوچک از بافت نرم (به نام نوبین)
درمان پلی داکتیلی یا اختلال چند انگشتی
درمان پلی داکتیلی به نحوه و مکان اتصال انگشت اضافی به دست یا پا بستگی داره. در بیشتر موارد، انگشت اضافی در دو سال اول زندگی کودک حذف می شن.
این به کودک امکان استفاده معمولی از دست خود رو می ده و به پاهای او اجازه می ده تا در کفش جا بشن. گاهی اوقات بزرگسالان برای بهبود ظاهر یا عملکرد دست یا پای خود تحت عمل جراحی قرار می گیرن. جراحی معمولاً سرپایی، با بی حسی موضعی یا عمومی هس.
تشخیص پلی داکتیلی
سونوگرافی می تونه پلی داکتیلی را در جنین در سه ماه اول رشد نشون بده. پلی داکتیلی ممکنه تنها ایجاد شده باشه یا ممکنه با سندرم ژنتیکی دیگری همراه باشه.
پزشک از شما می پرسه که آیا سابقه خانوادگی پلی داکتیلی دارین یا نه. اونا همچنین ممکنه آزمایش ژنتیکی رو برای بررسی وجود ناهنجاری در کروموزوم ها انجام بدن که می تونه شرایط دیگری رو نشون بده.
اگر سایر شرایط ژنتیکی درگیر باشه، پزشک و احتمالاً یه متخصص ژنتیک پزشکی در مورد سلامت کودک صحبت می کنن. هنگامی که کودک متولد میشه، پلی داکتیلی رو میشه به راحتی دید.
اگر پزشک مشکوک باشه که کودک دارای بیماری های ژنتیکی دیگری هس، آزمایشات بیشتری روی کروموزوم های کودک انجام میدن.
ممکنه پزشک عکس برداری از انگشت یا اعداد درگیر رو با اشعه ایکس تجویز کنه تا ببینه چگونه به انگشتان دیگر چسبیدن و آیا استخوانی دارن یا نه. جراحی برای بزرگسالان نیز برای بهبود ظاهر یا عملکرد دست یا پا امکان پذیره.
عوارض جراحی پلی داکتیلی
عوارض جراحی نادره اما ممکنه شامل موارد زیر باشه:
- خطر عفونت
- توده حساسی که در آن رقم یا نوبین برداشته شده.
- حرکت محدود انگشت بازسازی شده
زمان بهبودی جراحی اختلال چند انگشتی
اکثر کودکان باید چند روز پس از جراحی در بیمارستان بمونن. معمولاً مقداری کبودی، تورم و تغییر رنگ ناخن روی انگشتان وجود داره. پس از ترخیص از بیمارستان، کودکان در هنگام بهبودی احتمالاً به داروهای مسکن نیاز دارن.
در اکثر موارد، درمان سینداکتیلی با موفقیت امکان پذیره. معمولاً یه ماه یا بیشتر طول می کشه تا کودکان بتونن روی انگشتان پا جدا شده فشار وارد کنن و 3 تا 6 ماه برای بهبودی کامل پس از جراحی بسته به شدت عمل، زمان می بره.
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن، ایشون دوره پزشکی عمومی رو در دانشگاه شهید بهشتی تهران گذروندن و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختن، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدن و دوره جراحی اطفال رو در دانشگاه علوم پزشکی تهران گذروندن و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
منبع: https://dr-ashjaei.com/