سنگ کلیه (kidney stones)
علائم سنگ کلیه

سنگ کلیه به جسمی سخت که از مواد شیمیایی موجود در ادرار ساخته میشه گفته میشه. چهار نوع سنگ کلیه وجود داره: اگزالات کلسیم، اسید اوریک، استروویت و سیستین.
ممکنه سنگ کلیه با سنگ شکنی موج شوک، یورتروسکوپی ، نفرولیتومی از راه پوست یا نفرولیتوتریپسی درمان بشه.
علامت های شایع مثه درد شدید در ناحیه کمر، خون در ادرار، حالت تهوع، استفراغ، تب و لرز، یا ادراری که بوی بد یا کدر به نظر میرسه.
ادرار دارای مواد زائد مختلفی هس در اون حل شده. هنگامی که مقدار زیادی مواد زائد در مایع کم وجود داره، کریستال ها شروع به تشکیل می کنن.
کریستال ها عناصر دیگه رو جذب می کنن و به هم می پیوندن تا جامدی رو تشکیل بدن که بزرگتر میشه مگه اینکه با ادرار از بدن خارج شه.
اغلب این مواد شیمیایی توسط کلیه از طریق ادرار دفع میشه. در بیشتر افراد، نوشیدن مایع کافی باعث شست و شوی اونا میشه یا سایر مواد شیمیایی موجود در ادرار از تشکیل سنگ جلوگیری می کنه.
مواد شیمیایی تشکیل دهنده سنگ عبارتند از کلسیم، اگزالات، اورات، سیستین، گزانتین و فسفات.
پس از تشکیل، سنگ ممکنه در کلیه بمونه یا از طریق مجاری ادراری به داخل حالب حرکت کنه. گاهی اوقات، سنگ های ریز در ادرار بدون ایجاد درد زیاد از بدن خارج میشن.
اما سنگ هایی که حرکت نمی کنن ممکنه باعث پشتیبان ادرار در کلیه، حالب، مثانه یا مجرای ادرار شه. این همون چیزی هس که باعث درد میشه.
علل ایجاد سنگ کلیه
دلایل احتمالی عبارتند از نوشیدن آب کم، ورزش (زیاد یا خیلی کم)، چاقی، جراحی کاهش وزن، یا خوردن غذای حاوی نمک یا شکر زیاد. عفونت و سابقه خانوادگی ممکنه در برخی افراد مهم باشه.
خوردن بیش از حد فروکتوز با افزایش خطر ابتلا به سنگ کلیه مرتبط هس. فروکتوز رو میشه در شکر سفره و شربت ذرت با فروکتوز بالا یافت.
روش های تشخیص سنگ کلیه
تشخیص سنگ کلیه با تاریخچه پزشکی، معاینه فیزیکی و آزمایشات تصویربرداری شروع میشه. پزشکان شما می خوان اندازه و شکل دقیق سنگ کلیه رو بدونن.
میشه یه سی تی اسکن با وضوح بالا از کلیه ها به سمت مثانه یا یک عکس اشعه ایکس به نام "اشعه ایکس KUB" (اشعه ایکس کلیه- حالب- مثانه) انجام شه که اندازه سنگ رو نشون میده.
موقعیت اون رادیوگرافی KUB اغلب توسط جراحان به دست میاد تا مشخص شه که آیا سنگ برای درمان با موج شوک مناسب هس یا نه.
در برخی افراد، پزشکان پیلوگرام داخل وریدی یا lVP، نوع خاصی از اشعه ایکس از سیستم ادراری رو که پس از تزریق رنگ گرفته میشه، تجویز میکنن.
سپس پزشک شما تصمیم می گیره که چگونه سنگ تون و درمان کنه. سلامت کلیه های شما با آزمایش خون و آزمایش ادرار ارزیابی میشه. سلامت کلی شما و اندازه و محل سنگ شما در نظر گرفته میشه.
سپس، پزشک شما علت سنگ رو پیدا می کنه. سنگ پس از خارج شدن از بدن شما آنالیز میشه و پزشک خون شما رو از نظر کلسیم، فسفر و اسید اوریک آزمایش می کنه.
همچنین ممکنه پزشک از شما بخواد که ادرار تون و به مدت 24 ساعت برای آزمایش کلسیم و اسید اوریک جمع آوری کنین.
راه های پیشگیری از سنگ کلیه
نوشیدن مایعات کافی کمک می کنه ادرار شما با مواد زائد کمتر متمرکز شه. ادرار تیرهتر غلیظتره، بنابراین ادرار شما باید به رنگ زرد بسیار روشن باشه تا اگه به خوبی هیدراته هستین، پاک شه.
بیشترین مایعی که می نوشین باید آب باشه. اکثر مردم باید بیش از 12 لیوان آب در روز بنوشد. با یه متخصص مراقبت های بهداشتی در مورد مقدار مناسب آبی که برای شما بهترین سه صحبت کنین.
آب بهتر از نوشابه، نوشیدنی های ورزشی یا قهوه/چای هس. اگه ورزش می کنین یا هوای بیرون گرم هس، باید بیشتر بنوشین. شکر و شربت ذرت با فروکتوز بالا باید به مقادیر کم محدود شه.
میوه ها و سبزیجات بیشتری بخورین که باعث کاهش اسید ادرار میشه. هنگامی که ادرار اسید کمتری داشته باشه، ممکنه سنگ های کمتری شکیل شه.
پروتئین حیوانی ادراری تولید می کنه که دارای اسید بیشتری هس که می تونه خطر ابتلا به سنگ کلیه رو زیاد کنه. باید نمک اضافی رو در رژیم غذایی خود کم کنین.
چه غذاهایی سرشار از نمک هستن؟ اغلب به چیپس سیب زمینی شور و سیب زمینی سرخ کرده فکر می کنن. اینا به ندرت باید خورده بشن.
محصولات دیگه ای هم وجود داره که شور هستن: گوشت ساندویچی، سوپ های کنسرو شده، وعده های غذایی بسته بندی شده و حتی نوشیدنی های ورزشی.
اگه اضافه وزن دارین سعی کنین به وزن طبیعی برسین. اما، رژیمهای کاهش وزن با پروتئین بالا که شامل مقادیر بالایی از پروتئین حیوانی هس، و همچنین رژیمهای سخت میتونه خطر تشکیل سنگ رو افزایش بده.
شما به پروتئین کافی نیاز دارین، اما باید بخشی از یه رژیم غذایی متعادل باشه. هنگام شروع رژیم کاهش وزن یا هر گونه مداخله غذایی برای کاهش خطر ابتلا به سنگ کلیه، از یه متخصص تغذیه ثبت شده راهنمایی بخواین.
در مورد داشتن سنگ "کلسیمی" گیج نشین. محصولات لبنی دارای کلسیم هستن، اما در واقع از ایجاد سنگ جلوگیری می کنن،چون کلسیم قبل از اینکه وارد کلیه ها شه با اگزالات متصل میشه.
افرادی که کمترین دریافت کلسیم رو در رژیم غذایی دارن، بیشتر در معرض خطر ابتلا به سنگ کلیه هستن. سنگ ها از نمک، مواد زائد پروتئین و پتاسیم تشکیل میشن.
از شایع ترین انواع سنگ کلیه، سنگ اگزالات کلسیمی هس. بیشتر سنگهای کلیه زمانی تشکیل میشن که اگزالات، محصول جانبی برخی غذاها، به کلسیم متصل شه، زیرا ادرار توسط کلیهها ساخته میشه.
هر دو اگزالات و کلسیم زمانی که بدن مایعات کافی نداشته باشه و همچنین نمک زیادی داشته باشه زیادتر میشه. بر اساس آزمایش خون و ادرار، پزشک تعیین می کنه که در مورد خاص شما چه نوع تغییراتی در رژیم غذایی لازمه.
سنگ کلیه در کودکان پنج ساله دیده میشه.
افزایش سنگ کلیه در کودکان در ایالات متحده به عوامل متعددی نسبت داده شده که بیشتر به انتخاب غذا مربوط میشه. دو دلیل مهم، ننوشیدن مایعات کافی و خوردن غذاهای پر نمک هس.
بچه ها باید چیپس سیب زمینی شور و سیب زمینی سرخ کرده کمتر بخورن. غذاهای شور دیگه ای هم وجود داره: گوشت ساندویچی، سوپ های کنسرو شده، وعده های غذایی بسته بندی شده و حتی برخی نوشیدنی های ورزشی.
نوشابه ها و سایر نوشیدنی های شیرین هم اگه حاوی شربت ذرت با فروکتوز بالا باشن، می تونن خطر ابتلا به سنگ رو افزایش بدن.
چگونه میشه از سنگ کلیه در کودکان پیشگیری کرد؟
برای کمک به پیشگیری از سنگ کلیه در آینده، بیاموزید که چه چیزی باعث سنگ کلیه قبلی کودک شده. با این اطلاعات، یه متخصص مراقبت های بهداشتی می تونه تغییراتی رو در عادات غذا خوردن و نوشیدن کودک برای جلوگیری از سنگ کلیه در آینده پیشنهاد کنه.
نوشیدن مایعات
نوشیدن مایعات کافی در روز مهمترین عادت سبک زندگی برای جلوگیری از سنگ کلیه هس. نوشیدن مایعات کافی ادرار رو رقیق نگه می داره و به دفع مواد معدنی که ممکنه بلعث سنگ تشکیل شه کمک می کنه.
اگر کودک آب کافی مینوشه، ادرار باید تقریباً شفاف باشه. یک نوجوان باید روزی شش تا هشت لیوان بنوشه.
نوجوانی که سنگ سیستین داره ممکنه نیاز به نوشیدن بیشتر داشته باشه. کودکان کوچکتر می تونن از راهنمایی های متخصص خود در مورد میزان نوشیدن مایعات پیروی کنن.
اگه کودک به دلیل سایر مشکلات سلامتی مثه بی اختیاری ادرار، تکرر ادرار یا نارسایی کلیه نمی تونه مقدار توصیه شده و بنوشه، با یه متخصص صحبت کنین.
مقدار مایع مورد نیاز هم به سطح فعالیت کودک بستگی داره. کودکان و نوجوانانی که در هوای گرم زندگی می کنن و ورزش می کنن ممکنه به مایعات بیشتری برای جایگزینی مایعات از دست رفته از طریق عرق نیاز داشته باشن.
ممکنه از کودک خواسته شه که طی 24 ساعت ادرار را جمع آوری کنه تا میزان تولید شده در یک روز اندازه گیری شه. اگه مقدار ادرار خیلی کم باشه، ممکنه نیاز به نوشیدن مایعات بیشتری داشته باشه.
گرچه آب بهترین نوشیدنی هس، اما مایعات دیگره ای ماثه نوشیدنی های مرکبات هم ممکنه به جلوگیری از سنگ کلیه کمک کنه.
آب لیمو و لیموترش حاوی سطوح بسیار بالایی از سیترات هس که مانع از جمع شدن کریستال ها برای تشکیل سنگ کلیه میشه.
نوشیدنی های مرکباتی رو انتخاب کنین که قند کمی دارن تا از دریافت کالری اضافی که می تونه ناسالم باشه، اجتناب کنین.
داروها
بعد از اینکه کودک سنگ کلیه داشت، یه متخصص مراقبت های بهداشتی ممکنه داروهایی رو برای جلوگیری از سنگ کلیه در آینده تجویز کنه.
این دارو ممکنه برای چند هفته، چند ماه یا بیشتر مورد نیاز باشه، بسته به علت ایجاد اولین سنگ کلیه.
مثلا، برای سنگ استروویت، کودک ممکنه یه آنتی بیوتیک خوراکی رو برای یک تا شش هفته یا احتمالاً بیشتر مصرف کنه. درمان یه دستگاه ادراری با شکل غیر طبیعی نیز ممکنه برای جلوگیری از سنگهای استروویت در آینده پیشنهاد شه.
برای سایر انواع سنگ ها، یه متخصص ممکنه یه قرص سیترات پتاسیم رو یک تا سه بار در روز تجویز کنه. یه کودک ممکنه برای ماه ها یا بیشتر به مصرف سیترات پتاسیم ادامه بده تا زمانی که خطر ابتلا به سنگ کلیه از بین بره.
انواع سنگ کلیه و داروهای احتمالی تجویز شده
سنگ های کلسیمی
- سیترات پتاسیم که برای افزایش سطح سیترات در ادرار استفاده میشه.
- دیورتیک های تیازیدی که باعث کاهش کلسیم در ادرار میشن.
سنگ های اسید اوریک
- سیترات پتاسیم
- آلوپورینول که برای درمان سطوح بالای اسید اوریک در بدن استفاده میشن.
سنگ های استروویت
- آنتی بیوتیک ها که داروهای ضد باکتری هستن.
سنگ های سیستین
- سیترات پتاسیم
- D-penicillamine که به حل شدن سیستین در ادرار کمک می کنه.
- مرکاپتوپروپیونیل گلیسین، که به حل شدن سیستین در ادرار کمک می کنه.
قبل از مصرف داروهای سنگ کلیه با یه متخصص در مورد سابقه سلامتی کودک صحبت کنین. برخی از داروهای سنگ کلیه عوارض جانبی جزئی تا جدی دارن.
احتمال بروز عوارض جانبی بیشتر هس هر چه کودک دارو رو بیشتر مصرف کنه و دوز اون بیشتر باشن. در مورد هر گونه عوارض جانبی که با داروی سنگ کلیه رخ میده، به متخصص کودک تون گزارش بدین.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
مزوتراپی در مقابل سایر درمان های ریزش مو
مزوتراپی (Mesotherapy)
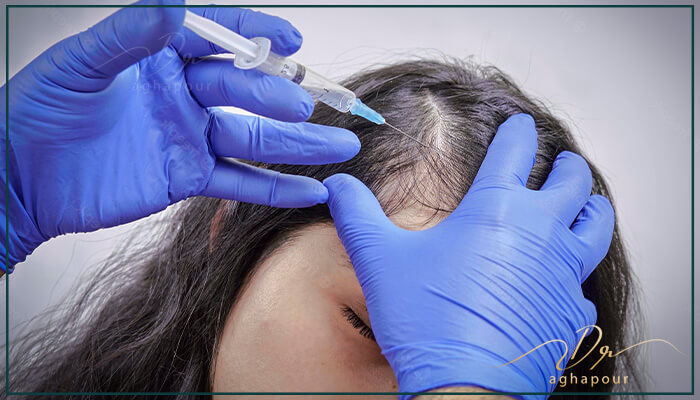
درمان مزوتراپی اولین بار در دهه 1950 معرفی شده، مزوتراپی یه درمان زیبایی شناختی محبوب برای بازسازی سلولی هس که ترکیبی از یه تزریق واحد با مواد فعال منحصر به فرد برای افزایش استحکام و کشسانی پوست هس.
این روش رو میشه روی صورت برای ظاهری جوان و یا در نواحی مختلف بدن برای تقویت و تغییر شکل صورت انجام داد.
متخصص زیبایی که این درمان رو انجام میده با تزریق، سوراخهایی در پوست ایجاد میکنه و ترکیبی از ویتامینها، مواد معدنی، اسیدها و آنزیمها به لایه میانی پوست وارد می کنه.
با مزوتراپی بدون سوزن، ابتدا سرم مواد موثره انجام میشه و سپس امواج مافوق صوت ملایم پوست رو به طور موقت متخلخل تر می کنه و مواد موثره رو جذب می کنه.
میکرونیدلینگ چیه؟
میکرونیدلینگ که در دهه 1990 محبوب شد، از چندین سوزن بسیار ظریف برای نفوذ به پوست استفاده می کنه و قصد ایجاد زخم در پوست رو داره.
سپس، ناحیه "زخمدار" پوست به حالت ترمیم میره و کلاژن و الاستین بیشتری تولید می کنه. بسیاری از میکرونیدلینگ به عنوان درمان القای کلاژن نام می برن.
قبل از شروع درمان میکرونیدلینگ، متخصص محصولات/سرمها رو قبل از شروع سوزن زدن روی صورت اعمال میکنه، چون سوراخهای میکرو ایجاد شده باعث جذب محصول در پوست میشه.
سه نوع دستگاه میکرونیدلینگ وجود داره که اغلب مورد استفاده قرار می گیره:
- غلتک درما
- مهر درما
- قلم میکرونیدلینگ – (اتوماتیک)
دستگاه Mirconeedling که شما انتخاب می کنین مزایت های انحصاری داره. مثلا، با یه قلم Microneedlign، میتونین عمق سوزن رو از 0.5 تا 2.5 میلیمتر به دقت تنظیم کنین، که امکان نفوذ هدفمند به عمق پوست یا درست در زیر سطح رو فراهم میکنه.
تفاوت مزوتراپی با میکرونیدلینگ
تفاوت ها و شباهت ها:
جدا از این واقعیت که هر دوی این درمان های زیبایی مبتنی بر سوزن هستن، روش ها بسیار متفاوتن. اونا در جنبه های زیر متفاوتن:
- طول سوزن
- تعداد سوزن های استفاده شده
- عمق نفوذ پوست
- سرعت تحویل درمان
- مناطقی که برای درمان استفاده میشه.
یکی از تفاوت های اصلی بین میکرونیدلینگ و مزوتراپی، عمق پوستی هس که اونا نفوذ می کنن. مزوتراپی لایه میانی به نام درم رو هدف قرار میده در حالی که درمان های میکرونیدلینگ لایه اول یعنی اپیدرم رو هدف قرار میده.
البته با پیشرفت های مدرن میکرونیدلینگ، امروزه می تونه درم رو هدف قرار بده. قاعده کلی در هر درمان سوزنی اینه که اگه خون کشیده شه، عمق بیشتری از لایه اول پوست رو هدف قرار میده.
به دلیل تفاوت در عمق، مزوتراپی برای رفع سلامت عمومی طولانی مدت پوست، مثه خطوط ریز، سلولیت، افتادگی پوست و رنگ ناهموار پوست مناسب تره.
میکرونیدلینگ، از اون جایی که سطحی ترین لایه پوست رو هدف قرار میده اما کلاژن رو تقویت می کنه، برای درمان اسکار آکنه، علائم عمیق تر پیری و سایر نگرانی های پوستی مرتبط با بافت مناسب تره.
مجدداً اعماق پوستی که اونا هدف قرار میدن هم بر طول سوزن تأثیر می زاره. با هدف مزوتراپی عمیق تر، سوزن طولانی تر خواهد بود.
طول سوزن زمانی حیاتیه که توجه داشته باشیم که برخی از مشتریان ممکنه از سوزن ترس داشته باشن. بنابراین،اونا ممکنه درمان با یه سوزن کوتاه تر رو ترجیح بدن.
مزوتراپی شامل یه تزریقه، در حالی که درمان میکرونیدلینگ شامل چندین سوزن ظریفه. تک سوزن امکان درمان دقیق تری رو در نواحی حساس مثه چشم برای هدف قرار دادن حلقه های تیره فراهم می کنه.
میکرونیدلینگ با چندین سوزن به متخصص زیبایی این امکان رو میده تا سطح بیشتری رو سریع تر هدف قرار بده، به خصوص در هنگام استفاده از قلم میکرونیدلینگ.
پس، بسته به اینکه از چه دستگاهی برای ارائه درمان استفاده شه، ممکنه تأثیر سریعتری داشته باشه. اگه متخصص زیبایی از قلم میکرونیدلینگ خودکار استفاده کنه، درمان سریع تر از یه تزریق مزو و بالعکس خواهد بود، جایی که مزو گان سریع تر از درما رولر هس.
هدف میکرونیدلینگ
روش میکرونیدلینگ یه درمان بسیار موثر مناسب برای مشکلات پوستی مختلف، به ویژه اطراف صورت و گردن هس:
- روشن سازی و کاهش جای زخم - آکنه و جراحی
- هایپرپیگمانتاسیون
- ریزش مو
- چین و چروک و خطوط ریز
- مسائل مربوط به بافت
هدف اصلی میکرونیدلینگ جوانسازی پوست هس، چون باعث بازسازی سلولی در سطح عمیق تر میشه و تولید سلول های جدید پوست رو تحریک می کنه. اسکارهای آکنه روی صورت، چین و چروک های دور چشم و گردن و زخم های جراحی روی شکم به خوبی به درمان میکرونیدلینگ پاسخ میدن.
میکرونیدلینگ برای هدف قرار دادن علائم پیری عالیه چون سوزن ها پاسخ زخم پوست راو تحریک می کنن و باعث آزاد شدن خواص درمانی از جمله تولید کلاژن و الاستین جدید میشه.
هدف مزوتراپی
مزوتراپی یه راه حل سازگار برای مشکلات پوستی مختلف هس، مثه:
- خطوط پوستی
- چین و چروک
- هایپرپیگمانتاسیون
- پوست کم آب و کدر
- شل شدن پوست
- چربی موضعی
نکته قابل توجه اینه که برای افراد مبتلا به ناامنی های بدن هم گزینه ای عالیه، زیرا می توانه ظاهر این نواحی رو بهتر کنه. هدف قرار دادن نواحی چربی از طریق مزوتراپی با تزریق محلولی که چربی رو تجزیه می کنه، انجام میده.
از طریق مزوتراپی، مشتریان می تونن کاهش چربی رو حس کنن که در غیر این صورت بدون درمان جراحی غیرممکنه.
تزریق کوکتل این درمان حاوی مواد ضروریه که سلامت طولانی مدت پوست رو بهبود می بخشه و با از بین بردن سموم از سلول های پوست، به طور موثر با مشکلات رنگدانه مثه تیرگی زیر چشم یا تغییر رنگ پوست مبارزه می کنه.
روش مزوتراپی هم یه انتخاب عالیه، چون بسته به نتایج مورد نظر مشتری، سرم ها رو میشه سفارشی ساخت.
عوارض مزوتراپی چیه؟
چون مزوتراپی مستقیماً در ناحیه مورد نظر انجام میشه، عوارض جانبی محدود یا کمتره. عوارض جانبی گزارش شده مزوتراپی شامل:
- واکنش آلرژیک فوری یا تاخیری به داروها/محلول های تزریقی
- تورم
- عفونت های پوستی
- رنگدانه در محل تزریق
- کبودی در محل تزریق
- زخم، اسکار و تغییر شکل در محل تزریق
- پانیکولیت
در حال حاضر، مشخص نیس که پس از خروج سلولهای چربی از ناحیه مورد نظر چه اتفاقی برای سلولهای چربی میوفته و مواد مختلف تزریق شده ممکنه چه تأثیراتی بر اندامها و بافتهای بدن داشته باشن. تحقیقات بیشتری در مورد ایمنی این تکنیک مورد نیازه.
روش مزوتراپی مو
مزوتراپی برای ریزش مو با تزریق یه محلول غنی از مواد مغذی به پوست سر با استفاده از یه سوزن تخصصی عمل می کنه. محلول به مزودرم که لایه میانی پوست هس تزریق میشه.
فرآیند تزریق نسبتاً بدون درده و نیازی به بیهوشی نداره. درمان معمولاً حدود 30 دقیقه طول می کشه تا کامل شه.
مواد مغذی موجود در محلول به بهبود گردش خون در پوست سر کمک می کنه، که فولیکول های مو رو با مواد مغذی ضروری که برای رشد نیاز دارن فراهم می کنه.
این درمان همچنین تولید کلاژن و الاستین رو تحریک می کنه که به تقویت فولیکول های مو و جلوگیری از ریزش مو کمک می کنه.
فواید مزوتراپی
مزوتراپی مزایای مختلفی داره، مثه:
- باعث رشد مو میشه.
- ریزش مو رو کم می کنه.
- ضخامت و حجم مو راو بهبود می بخشه.
- پوست سر رو تغذیه می کنه.
- تولید کلاژن و الاستین رو تحریک می کنه.
- ایمن و غیر تهاجمی
چه کسانی کاندیدای مناسب مزوتراپی هستن؟
مزوتراپی برای مردان و زنانی که دچار ریزش مو یا نازک شدن مو هستن مناسبه. اما، باید یادآور شد که مزوتراپی ممکنه برای افرادی که طاسی کامل دارن یا برای مدت طولانی طاسی بودهن، موثر نباشه.
در طول درمان مزوتراپی
قبل از درمان، مو و پوست سر تمیز و آماده میشه. همچنین ممکنه یک کرم بی حس کننده بر روی پوست سر استفاده بشه تا هر گونه ناراحتی در طول درمان به حداقل برسه.
سپس محلول با استفاده از یه سوزن تخصصی به پوست سر تزریق میشه. پس از درمان، پوست سر ممکنه کمی حساس و قرمز باشه، اما معمولا در عرض چند ساعت فروکش میکنه.
تعداد دفعات مزوتراپی
تعداد دفعات مزوتراپی به نیاز فرد و شدت ریزش مو بستگی داره. اکثر افراد به یه سری درمان های اولیه نیاز دارن که بین 2 تا 4 هفته از هم فاصله دارن. پس از درمان اولیه، درمان های نگهدارنده ممکنه هر 3-6 ماه یکبار برای حفظ نتایج مورد نیاز باشه.
درمان مزوتراپی در مقابل سایر درمان های ریزش مو
مزوتراپی تنها یکی از درمان های موجود برای ریزش مو هس. برخی از درمان های محبوب دیگه شامل:
درمان های موضعی: اینا کرم ها یا سرم هایی هستن که برای تقویت رشد مو روی پوست سر استفاده میشه. برخی از نمونه ها عبارتند از ماینوکسیدیل و فیناستراید.
کاشت مو: کاشت مو یه روش جراحیه که شامل پیوند فولیکول های مو از یه قسمت پوست سر به قسمت دیگره.
لیزر درمانی: این درمان شامل استفاده از نور لیزر سطح پایین برای تحریک رشد مو هس.
در مقایسه با این درمانها، روش مزوتراپی مو غیرتهاجمی هس، کمترین زمان ریزش مو رو داره و میتونه برای درمان طیف وسیعی از شرایط ریزش مو استفاده شه. همچنین، مزوتراپی رو میشه در ترکیب با سایر درمان ها برای افزایش اثربخشی استفاده کرد.
نتیجه گیری
مزوتراپی یه روش درمانی ایمن و غیر تهاجمی هس که برای تقویت رشد مو، کاهش یا توقف ریزش مو و بهبود کیفیت کلی مو استفاده میشه.
در حالی که مزوتراپی ممکنه برای همه مناسب نباشه، درمان موثری برای بسیاری از انواع ریزش مو هس. اگه ریزش مو یا نازک شدن موها رو تجربه می کنین، با یه متخصص پزشکی واجد شرایط صحبت کنین تا مشخص شه آیا مزوتراپی برای شما مناسبه یا نه.
درباره دکتر آرمیتا آقاپور
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستن.
ایشون پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذروندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشن.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/
فوق تخصص جراحی قلب و عروق بزرگسالان و کودکان
دکتر رامین بقایی تهرانی

جراحی قلب یه عمل جراحی برای اصلاح یا بهبود عملکرد قلب هس. جراح قلب می تونه مشکلاتی رو که با اونا متولد شدین یا مشکلاتی که در طول زمان ایجاد می کنین اصلاح کنه.
این مشکلات میشه از مشکلات ساختاری یا ریتم قلب گرفته تا انسداد متغیر باشه. نوع جراحی شما بستگی به مشکل شما داره.
جراحی قلب چیه؟
جراحی قلب هر عمل جراحیه که قلب شما یا رگ های خونی متصل به قلب رو درگیر می کنه. جراحی قلب پیچیده اس و به تخصص جراحان قلب نیاز داره.
این یه رویداد مهمه که میتونه عملکرد قلب و گردش خون رو بهبود ببخشه و به شما روحیه جدیدی بده.
جراحی قلب می تونه مشکلاتی رو که با اون متولد شدین (بیماری مادرزادی قلب) اصلاح کنه. همچنین می تونه مشکلاتی رو که در مراحل بعدی زندگی ایجاد میشه، ترمیم کنه.
نوع جراحی قلب شما به مشکل اساسی یا ترکیبی از مشکلات بستگی داره. انواع جراحی قلب:
- جراحی قلب.
- جراحی قلب و عروق.
چه زمانی جراحی قلب لازم میشه؟
افرادی که دارای مشکلات قلبی هستن به جراحی قلب نیاز دارن:
- انسداد در رگ ها که خون رو به قلب می رسونه.
- دریچه های قلب که درست کار نمی کنن.
- ریتم غیر طبیعی قلب.
- نارسایی قلبی.
معمولاً پزشک شما از قبل برای جراحی قلب برنامه ریزی می کنه. این زمانی اتفاق میوفته که معمولاً متخصص قلب شما مشکلی راو در قلب شما تشخیص بده و جراحی بهترین یا تنها راه برای رفع اون هس.
در مواقع دیگه، جراحی قلب یه درمان اورژانسی هس که زمانی انجام میشه که انتظارش رو ندارین. این می تونه در صورت حمله قلبی یا یه انسداد شدید باشه که شما رو در معرض خطر فوری قرار بده، این اتفاق میوفته.
بسته به مشکل ممکنه نیازی به جراحی نداشته باشین. فناوری راههای نوآورانهای رو برای مدیریت بیماریهای قلبی در اختیار ما قرار میده.
مثلا، روش هایی مثه مداخله عروق کرونر از راه پوست (PCI) و ترمیم آنوریسم اندوواسکولار (EVAR) زمان بستری در بیمارستان رو کاهش میده و بهبودی رو آسان تر می کنه. اونا به ویژه برای افرادی که در صورت انجام عمل جراحی با خطرات بیشتری مواجه میشن مفیدن.
چه مشکلاتی با جراحی قلب درمان میشه؟
جراحی قلب طیف وسیعی از شرایطی رو که بر قلب و عروق خونی متصل به قلب شما تأثیر می زاره، درمان می کنه. مثه:
- آنوریسم (برآمدگی در دیواره شریان یا عضله قلب).
- آریتمی (یه ضربان غیر طبیعی قلب که خیلی سریع، خیلی کند یا فقط نامنظم هس).
- بیماری قلبی مادرزادی (در بدو تولد وجود داره).
- بیماری عروق کرونر (CAD) (تنگی عروق کرونر).
- نارسایی قلبی (قلب شما نمی تونه خون رو آنطور که باید پمپاژ کنه).
- بیماری دریچه قلب (مشکلات مربوط به هر یک از چهار دریچه قلب).
انواع جراحی قلب
انواع مختلفی از جراحی قلب وجود داره. نوع جراحی قلب شما بستگی به شرایطی داره که دارین. انواع جراحی قلب:
پیوند بای پس عروق کرونر یا CABG بیماری عروق کرونر (CAD) را در یک یا چند شریان کرونری شما درمان می کنه. ارائه دهندگان همچنین به این بای پس دو، سه یا چهارگانه میگن، بسته به اینکه چه تعداد از شریان های کرونر رو باید بای پس کنن.
CABG از یه رگ خونی سالم از جای دیگه ای در بدن شما استفاده می کنه تا مسیر جدیدی برای رسیدن خون به قلب شما ایجاد کنه.
جراحی دریچه قلب دریچه ای ("دری" که جریان خون شما رو مدیریت می کنه) رو که آنطور که باید کار نمی کنه، تعمیر یا جایگزین می کنه. این جراحی به دریچه شما اجازه میده تا بازتر شه یا محکمتر بسته شه تا خون در جهت درست جریان پیدا کنه.
جراحی ترمیم آنوریسم، آنوریسم آئورت رو در شکم و قفسه سینه درمان می کنه. این جراحی قسمت آسیب دیده آئورت رو با پیوند (شریان مصنوعی ساخته شده از نوع خاصی از پارچه) جایگزین می کنه.
پیوند یه مسیر جدید و مطمئن برای خون شما فراهم می کنه. جراحی ترمیمی بطن چپ آنوریسم هایی رو که معمولاً پس از حمله قلبی در عضله قلب ایجاد میشه، درمان می کنه.
جراحی آنوریسم و هرگونه بافت اسکار اطراف اونو از بین می بره. این علائم رو کم می کنه و به قلب شما اجازه میده بهتر پمپاژ کنه.
میکتومی سپتال به افرادی که کاردیومیوپاتی هیپرتروفیک دارن کمک می کنه. این بیماری باعث ضخیم شدن بیش از حد عضله قلب میشه. معمولاً در سپتوم (دیواره عضلانی که سمت چپ و راست قلب شما رو جدا می کنه) اتفاق میوفته.
جراحی قسمت کوچکی از سپتوم شما رو برمی داره. این اجازه میده تا خون بیشتری از بطن چپ شما به آئورت شما جریان پیدا کنه و به تسکین علائم کمک کنه.
جراح می تونه از روش ماز برای درمان فیبریلاسیون دهلیزی (AFib) در طول همان عمل برای مشکل دیگه ای استفاده کنه. در طول یه روش ماز، جراح بافت اسکار رو در قلب شما ایجاد می کنهد تا سیگنال های الکتریکی غیر طبیعی رو که باعث AFib میشن مسدود کنه.
سپس قلب شما می تونه به ریتم عادی بازگرده. افراد مبتلا به AFib که به هیچ گونه ترمیم قلب دیگه ای نیاز ندارن، می تونن یه روش ماز با حداقل تهاجم داشته باشن.
جراحی برای قرار دادن دستگاه قلبی می تونه به افرادی که آریتمی یا نارسایی قلبی دارن کمک کنه. انواع مختلفی از دستگاه ها مشکلات خاصی رو درمان می کنن، مثه بازگردوندن ریتم طبیعی قلب یا کمک به عملکرد بهتر قلب.
دستگاه ها ممکنه شامل یه ضربان ساز دائمی، یه دفیبریلاتور کاردیوورتر قابل کاشت (ICD)، یه دستگاه کمکی بطن چپ (LVAD) یا یه قلب مصنوعی کامل (TAH) باشن.
جراحی پیوند قلب آخرین راه درمان برای افرادی هس که نارسایی قلبی در مرحله نهایی دارن. این شامل جایگزینی قلب شما با قلب اهداکننده اس. این یه جراحی نادره چون پیدا کردن قلب اهداکننده سخته.
به علاوه، این روش بسیار پیچیده اس.
جراحی قلب چقدر رایج هس؟
تعداد جراحی های قلب در سال متفاوته. در سال 2018، نزدیک به نیم میلیون نفر در ایالات متحده تحت عمل جراحی قلب قرار گرفتن. جراحان با نگاهی به دو عمل جراحی رایج قلب که انجام دادن:
حدود 200000 عمل بای پس عروق کرونر (CABG) در ایالات متحده در سال 2018 انجام شد.
حدود 110000 جراحی دریچه در ایالات متحده در سال 2018. این تعداد شامل روشهای ترمیمی که نیازی به جراحی باز ندارن نمیشه.
همهگیری COVID-19 بر تعداد افرادی که جراحی قلب می کنن تأثیر گذاشته. میانگین ماهانه در آوریل 2020، 50 درصد کم شد. این تعداد همچنان در بقیه سال 2020 کمتر از حد طبیعی بود.
گرچه بیمارستان ها نیاز داشتن مراقبت های انتخابی رو به تعویق بندازن، اما بسیاری از مردم حتی در صورت داشتن علائم، مراقبت را به تاخیر انداختن.
به یاد داشته باشین که مشکلات قلبی درمان نشده می تونه بدتر شه و منجر به مشکلات جدی تری در آینده بشن.
جراحی قلب یه رویداد تغییر دهنده زندگی برای شما و عزیزان تون هس. برای کسب اطلاعات بیشتر در مورد وضعیت خود و جراحی مورد نیاز خود وقت بزارین.
با متخصص قلب خود مشورت کنین و هر سوالی که به ذهن تون می رسه بپرسین.
از درخواست کمک در صورت نیاز نترسین. اگه خانواده و دوستانی در نزدیکی ندارین، با پزشک خود در مورد منابع موجود و گروه های پشتیبانی صحبت کنین.
دکتر رامین بقایی تهرانی
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
عضو هیئت علمی دانشگاه
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
خدمات دکتر رامین بقایی
- پیوند قلب
- جراحی آئورت
- بیماری عروق کرونر
- جراحی دریچه های قلب
- جراحی کم تهاجمی قلبی
- مشاوره به مادران باردار
- تشخیص بیماری های قلبی
- جراحی تخصصی قلب کودکان
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
انواع مختلف تالاسمی -Thalassemia
بهترین رژیم غذایی برای بیماران تالاسمی

تالاسمی یه اختلال خونی است که از طریق ژن ها از والدین به فرزندانشون منتقل میشه. تالاسمی زمانی اتفاق میوفته که بدن قادر به تولید پروتئین کافی به نام هموگلوبین نیس.
داشتن رژیم غذایی مناسب می تونه به بهبود کیفیت زندگی افراد مبتلا به تالاسمی کمک کنه. افراد مبتلا به تالاسمی مانند افراد دیگه نیاز به خوردن غذاهای مغذی دارن، اما در مصرف آهن باید مراقب باشن.
اختلال تالاسمی چیه؟
تالاسمی یه اختلال خونی ژنتیکی هس که با تولید غیرطبیعی هموگلوبین مشخص میشه و منجر به کاهش گلبول های قرمز و سطح هموگلوبین در بدن میشه.
هموگلوبین، پروتئینی که در گلبول های قرمز خون وجود داره، وظیفه حمل اکسیژن رو در سراسر بدن انجام میده.
تالاسمی ناشی از جهش در ژن های مسئول تولید هموگلوبین هس که منجر به کاهش تولید یا ساختار غیر طبیعی هموگلوبین میشه.
اکثر افراد مبتلا به تالاسمی شروع به تجربه مشکلات سلامتی مثه کم خونی، رنگ پریدگی پوست، و ضعف از چند ماه پس از تولد، طبق خدمات بهداشت ملی بریتانیا، می کنن.
آزمایش تالاسمی در دوران بارداری خیلی مهمه. می تونه به تشخیص زودهنگام صفت تالاسمی، ارزیابی خطر برای نوزاد و مداخله و درمان زودهنگام کمک کنه.
تشخیص زودهنگام تالاسمی در جنین، پزشکان رو قادر می کنه تا برای مداخلات و درمان های پزشکی مناسب بلافاصله پس از تولد برنامه ریزی کنن.
درمان های پزشکی شامل انتقال خون، درمان کیلاسیون آهن و سایر اقدامات حمایتی برای مدیریت علائم تالاسمی و بهبود کیفیت زندگی کودک هس.
انواع مختلف تالاسمی
هموگلوبین از دو بخش مختلف آلفا و بتا ساخته شده.
1. تالاسمی آلفا
آلفا تالاسمی مینور زمانی اتفاق میوفته که فرد یه ژن آلفا گلوبین جهش یافته (از یکی از والدین) و سه ژن آلفا گلوبین طبیعی (از والدین دیگر) رو به ارث می بره.
افراد مبتلا به آلفا تالاسمی مینور معمولاً کم خونی خفیف دارن. در مورد صفت تالاسمی آلفا، یه فرد دو ژن آلفا گلوبین جهش یافته (یکی از هر والدین) و دو ژن آلفا گلوبین طبیعی رو به ارث می بره.
اکثر افراد مبتلا به تالاسمی آلفا علائمی رو نشان نمیدن، اما ناقل این بیماری هستن. بیماری هموگلوبین H شکل شدیدتری از تالاسمی آلفا هس که در اثر حذف سه ژن آلفا گلوبین (به ارث رسیده از هر دو والدین) ایجاد میشه.
افراد مبتلا به بیماری هموگلوبین H ممکن ه کم خونی متوسط تا شدید رو تجربه کنن و ممکنه گاهی نیاز به تزریق خون داشته باشن.
2. تالاسمی بتا
بتا تالاسمی مینور زمانی اتفاق میوفته که فردی یه ژن بتا گلوبین جهش یافته (از یکی از والدین) و یه ژن بتا گلوبین طبیعی (از والدین دیگر) رو به ارث ببره.
افراد مبتلا به بتا تالاسمی مینور معمولا کم خونی خفیف دارن.
بتا تالاسمی اینترمدیا شکل متوسطی از بتا تالاسمی هس که باعث کم خونی متوسط تا شدید میشه، اما به طور کلی برای زنده موندن نیازی به تزریق خون منظم نداره.
بتا تالاسمی ماژور یا کمخونی کولی شدیدترین شکل تالاسمی بتاس که از به ارث بردن دو ژن بتا گلوبین جهش یافته (یکی از هر والدین) ایجاد میشه.
افراد مبتلا به بتا تالاسمی ماژور از دوران کودکی کم خونی شدید دارن و برای زنده موندن نیاز به تزریق خون منظم همیشگی دارن.
رژیم غذایی مناسب افراد مبتلا به تالاسمی
افراد مبتلا به تالاسمی می تونن با پیروی از یه رژیم غذایی متعادل و مغذی برای حمایت از سلامت کلی بهره ببرن.
توصیه های غذایی خاص ممکنه بسته به نوع و شدت تالاسمی و همچنین نیازهای سلامت فردی متفاوت باشه.
1. غذاهای غنی از ویتامین و مواد معدنی
برای اطمینان از دریافت کافی ویتامین ها، به خصوص ویتامین B9 و مواد معدنی (مانند کلسیم و منیزیم) انواع میوه ها و سبزیجات رو در رژیم غذایی خود قرار بدین.
ویتامین B9 برای تولید گلبول های قرمز خون ضروریه و میشه اونو از سبزیجات برگ دار، لوبیا، غلات غنی شده و مرکبات به دست آورد.
کلسیم و منیزیم برای سلامت استخوانها مهمن ودر محصولات لبنی، شیرهای گیاهی غنیشده، آجیل، دانهها و سبزیجات برگدار وجود دارن.
2. مصرف پروتئین کافی
از پروتئین بدون چربی مثه مرغ، ماهی، تخم مرغ، لوبیا، عدس و توفو استفاده کنین. برای رشد، ترمیم و نگهداری بافت های بدن شما مورد نیازه.
3. آبرسانی
با نوشیدن مایعات فراوان، به خصوص آب و آبمیوه های تازه، هیدراته بمونین. هیدراتاسیون مناسب به گردش خون کمک می کنه و می تونه به جلوگیری از عوارضی مثه لخته شدن خون کمک کنه.
4. وعده های غذایی متعادل
از وعدههای غذایی متعادل، شامل کربوهیدراتها (غلات کامل مانند برنج قهوهای، کینوآ و نان سبوسدار)، پروتئین، چربیهای سالم (آووکادو، آجیل، دانهها و روغن زیتون) و انواع میوهها و سبزیجات استفاده کنین.
پرهیز غذایی بیماران تالاسمی
افراد مبتلا به تالاسمی باید در مورد برخی غذاها محتاط باشن تا به مدیریت موثر این بیماری کمک کنن. مواردی که باید از اونا اجتناب کنین:
1. مکمل های آهن
در بتا تالاسمی مینور، سطح آهن به طور معمول طبیعی یا کمی زیاد میشه. پس، مهمه که یه رژیم غذایی متعادل بدون مکمل آهن اضافی مصرف کنین مگه اینکه پزشک توصیه کنه.
در بتا تالاسمی ماژور، اضافه بار آهن به دلیل تزریق مکرر خون شایع هس.
ممکنه است آهن بیش از حد در خون انباشته شه، بنابراین طبق گفته مراکز کنترل و پیشگیری از بیماری، غذاهای حاوی آهن ممکنه محدود بشه.
غذاهای غنی از آهن مثه ماهی، گوشت و سبزیجاتی مانند اسفناج رو کمتر مصرف کنین. در عوض، روی غذاهایی با محتوای آهن متوسط مانند لوبیا، عدس، توفو و سبزیجات برگدار تمرکز کنین.
2. مکمل های ویتامین C
ویتامین C باعث افزایش جذب آهن از منابع گیاهی میشه. در حالی که این می تونه برای افرادی که سطح آهن پایینی دارن مفید باشه، ممکنه به اضافه بار آهن در افراد مبتلا به تالاسمی که در حال حاضر ذخایر آهن اضافی دارن، کمک کنه.
3. الکل
الکل می تونه منجر به آسیب کبد بشه، که برای افراد مبتلا به تالاسمی که ممکنه در حال حاضر در معرض خطر عوارض کبدی به دلیل بار بیش از حد آهن یا مسمومیت آهن مرتبط با انتقال خون باشن، نگران کننده اس. برای محافظت از کبد خود، مصرف الکل رو به حداقل برسونین یا از اون اجتناب کنین.
4. کلسیم و لبنیات بیش از حد
برخی از داروهای آهن که برای کاهش اضافه بار آهن استفاده میشه، میتونه به کلسیم متصل شه و اثربخشی اونا رو کاهش بده. مصرف بیش از حد کلسیم از مکمل ها یا محصولات لبنی ممکنه در درمان اختلال ایجاد کنه.
5. قند و غذاهای فرآوری شده رو محدود کنین.
مصرف تنقلات شیرین، آب نبات، نوشابه و غذاهای فرآوری شده حاوی چربی های ناسالم و مواد افزودنی رو به حداقل برسونین. این غذاها می تونه به التهاب کمک کنه و ممکنه بر سلامت کلی تأثیر منفی داشته باشن.
6. غذاهای دریایی خام و گوشت های نیم پز
افراد مبتلا به تالاسمی ممکنه سیستم ایمنی ضعیفی داشته باشن یا بیشتر مستعد ابتلا به عفونت باشن. مصرف غذاهای خام یا نیم پز، به ویژه غذاهای دریایی و گوشت، خطر ابتلا به بیماری های ناشی از غذا رو افزایش میده.
افراد مبتلا به تالاسمی باید میوه و سبزیجات مصرف کنن و مصرف غذاهای فرآوری شده رو محدود کنن. بسته به نوع تالاسمی، باید مراقب مصرف آهن هم باشن.
یکی از راههای درمان کمخونی اینه که گلبولهای قرمز بیشتری برای حمل اکسیژن برای بدن فراهم کنیم.
اینو میشه از طریق انتقال خون انجام داد، یه روش ایمن و متداول که در اون شما خون رو از طریق یه لوله پلاستیکی کوچک وارد یکی از رگ های خونی خود دریافت می کنین.
برخی از افراد مبتلا به تالاسمی - معمولاً مبتلا به تالاسمی ماژور - نیاز به تزریق خون منظم دارن زیرا بدن اونا مقادیر کمی هموگلوبین تولید می کنه.
افراد مبتلا به تالاسمی اینترمدیا ممکنه گاهی نیاز به تزریق خون داشته باشن، مانند زمانی که عفونت یا بیماری دارن.
افراد مبتلا به تالاسمی مینور یا خصوصیت معمولاً نیازی به تزریق خون ندارن زیرا یا کم خونی ندارن یا فقط دارای کم خونی خفیف هستن.
در بسیاری از مواقع افراد مبتلا به تالاسمی برای کمک به درمان کم خونی، ویتامین B مکمل معروف به اسید فولیک تجویز میشه.
اسید فولیک می تونه به رشد گلبول های قرمز خون کمک کنه. درمان با اسید فولیک معمولاً در کنار سایر درمان ها انجام میشه.
توصیه های غذایی برای تالاسمی مینور
اگه تالاسمی مینور دارین، در اینجا چند توصیه غذایی خاص داریم:
پروتئین های گیاهی و گوشت سفید (مانند مرغ و بوقلمون) رو بیشتر مصرف کنین.
اجتناب از گوشت قرمز و غذاهای دریایی؛ اینها حاوی سطوح بالایی از "منبع مطمئن هم-آهن" قابل جذب هستن و جذب سایر اشکال آهن رو افزایش میدن.
از غذاهای حاوی ویتامین C پرهیز کنین یا اونا رو جدا از غذاهای غنی از آهن مصرف کنین (زیرا ویتامین C جذب آهن رو افزایش میده)، مثه:
- مرکبات
- گوجه فرنگی
- فلفل دلمه ای
غذاهایی رو انتخاب کنین که دارای آهن باشن، که بدن شما اونا رو به خوبی جذب نمیکنه، از جمله:
- تخم مرغ
- شکلات
- غلات
- سبزیجات ریشه ای مانند سیب زمینی و هویج
- میوه های خشک مانند کشمش، هلو، آلو و انجیر
- برای جلوگیری از پوکی استخوان و کاهش جذب آهن، از غذاهای لبنی مانند شیر، پنیر و ماست برای کلسیم استفاده کنین.
شامل غلات و حبوبات مثه گندم، ذرت، جو، برنج، لوبیا، سویا، عدس و نخود فرنگی باشه.
چای و قهوه بنوشین، ترکیبات موجود در قهوه و چای (تانن ها) برای کاهش جذب آهن شناخته شده.
غذاهای غنی از ویتامین E رو بیشتر مصرف کنین، مانند:
میوه هایی مانند هلو و مارچوبه
روغن های گیاهی، مانند روغن آفتابگردان، روغن سویا، زیتون و روغن ذرت
آجیل هایی مانند بادام زمینی، فندق، بادام و گردو
دکتر بهار اشجعی، پزشک درمانگر اختلالات خون در کودکان و نوزادان
دکتر بهار اشجعی یکی از بهترین و حرفهای ترین پزشکان فوق تخصص کودکان و نوزادان هستن که علاوه بر درمان و جراحی انواع بیماریهای کودکان از جمله فتق کشاله ران و یا فتق ناف، هیپوسپادیاس و یا عدم نزول بیضه و … به درمان و بهبود اختلالات و بیماریهایی دیگری نظیر تالاسمی در کودکان مشغول هستن.
ایشان فارغ التحصیل رشته جراحی تخصصی کودکان و نوزادان از دانشگاه علوم پزشکی تهران هستن و علاوه بر تحصیلات عالی، تجربه، مهارت و سابقه بسیار خوبی نیز دارن.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
۰۲۱-۴۴۸۰۶۶۶۸
۰۲۱-۴۴۸۴۱۸۶۲
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
آبرسانی پوست صورت در فصل گرما
چگونه در تابستان پوست صورت تون و آبرسانی کنین؟

هیدراتاسیون پوست به فرآیند مرطوب کردن پوست گفته میشه تا پوست و نرم و لطیف نگه داره. پوست کم آب احساس سفت و کدر شدن می کنه، چین و چروک بیشتری داره و می تونه باعث سیاهی زیر چشم بشه.
پوست خشک می تونه هر نوع پوستی رو تحت تاثیر قرار بده، بنابراین کشف استراتژی های صحیح برای حفظ رطوبت پوست خیلی مهمه.
مرطوب کردن اغلب آخرین مرحله از روتین مراقبت از پوست هس، اما به طور موثر تغذیه و مرطوب کردن پوست بیشتر از یه مرحله نیاز داره.
با عادات مناسب میشه از خشکی جلوگیری کنیم و احتباس آب رو افزایش بدیم.
عوامل کم آبی بدن
برخی از علل احتمالی کم آبی بدن:
1. درجه حرارت شدید
گرما یا سرمای شدید می تونه مانع طبیعی پوست رو از بین ببره. در حالی که فرار از دمای بالا ممکنه دشوار باشه، مهمه که قرار گرفتن در معرض سرما یا گرما رو به حداقل برسونیم.
2. لایه برداری بیش از حد
لایه برداری بیش از حد هم می تونه مانع رطوبت طبیعی پوست رو از بین ببره و احساس دهیدراته شدن پوست رو ایجاد کنه.
استفاده از محصولات خشن و ساینده برای لایه برداری پوست می تونه مضرتر باشن.
3. تهویه مطبوع
کاهش رطوبت ناشی از تهویه مطبوع ممکنه به سلامت پوست شما آسیب برسونه. کمبود رطوبت، سد رطوبتی پوست رو از بین می بره و باعث کم آبی پوست میشه.
هیدراته نگه داشتن پوست
اگه به دنبال راههایی برای هیدراته نگه داشتن پوست تون هستین، در اینجا چند راه ساده و سریع وجود داره که به شما یاد میده چگونه پوست تون و آبرسانی کنین:
1.مقدار زیادی آب بنوشین.
حداقل هشت لیوان (حدود دو لیتر) آب در روز میل کنین. آب برای حفظ تعادل رطوبت و خاصیت ارتجاعی پوست ما حیاتی هس.
مطالعات نشون میده افرادی که آب بیشتری می نوشن، پوستی سالم تر، درخشان تر و هیدراته دارن.
2. غذاهای آبرسان بخورین.
راه دیگه برای هیدراته نگه داشتن پوست، خوردن میوه ها و سبزیجاتی هس که حاوی مقادیر زیادی آب هستن.
خوردن میوهها و سبزیجات سرشار از آب میتونه به شما کمک کنه تا توصیههای مغذی رو رعایت کنین و در عین حال هیدراته نگه دارین.
اگرن هر روز آب کافی نمی نوشین، میوه ها و سبزیجات هم می تونن به شما کمک کنه که سالم بمونین.
میوهها و سبزیجات غنی از آب، مواد محبوبی برای آبمیوه، اسموتی و میانوعده هستن. مثلا خوردن خیار، هندوانه، پرتقال، توت فرنگی و کاهو.
3. خوردن کافئین و الکل رو محدود کنین.
هم کافئین و هم الکل می تونه بدن و کم آب کنه. پس، شفارش میشه مصرف کافئین و الکل تون و محدود کنین. اعتدال کلید حفظ سطح مناسب هیدراتاسیون هس.
طبق یه پژوهش، زمانی که کافئین به مقدار متوسط مصرف شه، شما رو به همون اندازه آب هیدراته می کنه!
4. از مرطوب کننده هوا استفاده کنین.
افزودن رطوبت به هوا، به خصوص در ماه های خشک، می تونه با جلوگیری از خشک شدن پوست، به حفظ رطوبت پوست از درون کمک کنه.
مرطوب کننده ها به هوا رطوبت میدن و از خشکی بیش از حد پوست شما جلوگیری می کنه.
5. از پاک کننده های ملایم استفاده کنین.
صابون ها و پاک کننده های قوی می تونن چربی طبیعی پوست رو از بین ببرن. طبق مطالعه ای که در مجله Molecules منتشر شده، صابون های تند می تونن برای پوست شما بسیار قوی باشن.
اونا روغنها و پروتئینهای طبیعی رو که پوست تون و سالم نگه میداره، از بین میبره و میتونن بقایای صابون رو در پوست باقی بزاره که باعث تحریک پوست تون میشه.
با گذشت زمان، این می تونه به سد طبیعی پوست شما آسیب برسونه و اونو خشک، ترک خورده و حساس تر کنن. پاک کننده های ملایم و آبرسانی رو انتخاب کنین که به حفظ رطوبت کمک می کنه.
6. روزانه از مرطوب کننده استفاده کنین.
از مرطوب کننده مناسب با نوع پوست خود استفاده کنین. به دنبال موادی مانند اسید هیالورونیک، گلیسیرین و سرامیدها باشین که به دلیل خواص آبرسانی خود شناخته شدن.
7. از سرم های آبرسان استفاده کنین.
سرم های حاوی هیالورونیک اسید یا ویتامین B5 رو در برنامه مراقبت از پوست خود بزارین. این سرم ها برای آبرسانی بهتر به لایه های عمیق تر پوست نفوذ می کنن.
8. از پوست خود در برابر نور خورشید محافظت کنین.
اشعه ماوراء بنفش می تونه به پوست آسیب برسونه و سطح رطوبت اونو کاهش بده. متخصصان میگن: برای محافظت از پوست خود از یه ضد آفتاب با طیف وسیع با حداقل SPF 30 استفاده کنین.
9. به طور مرتب لایه برداری کنین.
لایه برداری منظم به حذف سلول های مرده پوست که می تونن مانع جذب رطوبت بشن، کمک می کنه. از یه لایه بردار ملایم برای جلوگیری از تحریک و خشکی استفاده کنین.
راه های آبرسانی پوست در خانه
با موادی که به راحتی در آشپزخونه پیدا میشه، می تونین پوست تون و به طور طبیعی هیدراته نگه دارین. در اینجا چند راه وجود داره که توسط متخصص توضیح داده شده.
1. آلوئه ورا
آلوئه ورا به رطوبت پوست کمک می کنه. فیبروبلاستها رو تحریک میکنه، که فیبرهای کلاژن و الاستین رو ایجاد میکنه و پوست رو انعطافپذیرتر میکنه و چین و چروکهای پوست رو کمتر میکنه.
روش مصرف: ژل آلوئه ورا خالص رو مستقیماً از روی گیاه روی پوست بمالین. خاصیت تسکین دهنده، التیام بخش و آبرسانی داره.
2. عسل
عسل سرشار از خواص ضد باکتریایی به جلوگیری از التهاب کمک می کنه. همچنین، به عنوان یه مرطوب کننده طبیعی، به حفظ رطوبت در پوست کمک می کنه.
روش استفاده: یه لایه نازک از عسل خام رو روی صورت خود بمالید، اجازه بدین 20 دقیقه بمونه، سپس با آب خنک بشورید.
3. ماسک آووکادو
در یه مطالعه منتشر شده در مجله زیبایی و پوست، مصرف آووکادو ممکنه منجر به افزایش کشسانی و استحکام پوست صورت در زنان سالم شه.
با این حال، تحقیقات بیشتری برای اثبات اینکه ماسک های آووکادو می تونه پوست شما رو آبرسانی کنه، مورد نیازه.
روش مصرف: یه آووکادوی رسیده رو له کرده و به عنوان ماسک صورت بمالین. سرشار از ویتامین های E و A هس که پوست رو تغذیه و مرطوب می کنه.
4. روغن نارگیل
روغن نارگیل سرشار از خواص ضد میکروبی، ضد درد، تب بر و ضد التهابی هس. تمام این خواص به مرطوب کردن پوست و درمان عفونت های پوستی کمک می کنه.
روش مصرف: قبل از خواب روغن نارگیل رو به صورت و بدن خود بمالین. این به کاهش از دست دادن رطوبت از طریق سطح پوست کمک می کنه و اونو هیدراته نگه می داره.
5. حمام بلغور جو دوسر
مطالعه ای که در مجله علوم و فناوری غذایی منتشر شده نشون میده که جو دوسر دارای تعادل اسید آمینه و محتوای سیلیس بالایی هس که اونو به نرم کننده خوبی برای بازگردوندن رطوبت طبیعی پوست تبدیل می کنه.
روش استفاده: برای تسکین پوست خشک در حمام بلغور جو دوسر خیس کنین. بلغور جو دوسر دارای خواص ضد التهابی هس و به عنوان یه مرطوب کننده طبیعی عمل می کنه.
6. خیار
بر اساس مطالعه ای که در مجله بین المللی مواد مغذی بیولوژیکی منتشر شده، خیار به مرطوب شدن پوست و جلوگیری از چین و چروک پوست کمک می کنه.
روش استفاده: با رنده کردن یه خیار خمیر درست کنین و اونو مستقیماً به عنوان ماسک برای اثر خنک کنندگی و آبرسانی بمالین.
7. چای سبز
چای سبز سرشار از آنتی اکسیدان هس و خواص ضد التهابی داره و می تونه به آبرسانی و تغذیه پوست کمک کنه.
روش مصرف: یه فنجان چای سبز رو دم کنین، بزارن خنک شه، سپس ازش به عنوان اسپریتز صورت استفاده کنین.
سریع ترین روش برای آبرسانی صورت
سریع ترین راه برای آبرسانی پوست به صورت استفاده از سرم یا ماسک آبرسان غلیظ حاوی اسید هیالورونیک هس.
سرم های آبرسان به هیدراته نگه داشتن پوست، جلوگیری از خشک شدن اون و افزایش ظرفیت اون برای حفظ رطوبت کمک می کنه.
این ماده می تونه تا 1000 برابر وزن خودش و در آب نگه داره و آبرسانی فوری و عمیق ایجاد کنه.
قرص ها و پرکننده های کلاژن هم ممکنه مفید باشن، اما ابتدا با پزشک پوست تون صحبت کنین.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستن.
ایشون پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشن.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
منبع: https://dr-aghapour.com/